⚖️مرزبندی نوین میان اکوکاردیوگرافی معمولی و پیشرفته
اکوکاردیوگرافی (Echocardiography) طی چهار دههٔ گذشته از یک ابزار تصویربرداری دوبعدی ساده به مجموعهای از فناوریهای پیچیدهٔ چندبعدی، کمیسازی پیشرفته و تحلیلهای مبتنی بر پردازش داده تبدیل شده است. در ادبیات پزشکی و مهندسی پزشکی، مرز میان «اکوکاردیوگرافی معمولی» و «اکوکاردیوگرافی پیشرفته» نه بر اساس کاربرد بالینی، بلکه بر اساس سطح پردازش داده، نوع اطلاعات استخراجشده و نحوهٔ بازنمایی تصویر تعریف میشود. انجمنهای مرجع مانند انجمن اکوکاردیوگرافی آمریکا (ASE) و انجمن تصویربرداری قلب و عروق اروپا (EACVI) این طبقهبندی را در گایدلاینهای رسمی خود مشخص کردهاند.
تحول مفهومی اکوکاردیوگرافی در گذر زمان
در دهههای نخست، اکوکاردیوگرافی عمدتاً شامل تصویربرداری دوبعدی (2D Imaging)، حالت نوسانی حرکت (M‑Mode) و داپلر طیفی و رنگی (Spectral & Color Doppler) بود. این روشها امکان مشاهدهٔ ساختار قلب، اندازهگیری ابعاد و ارزیابی کیفی جریان خون را فراهم میکردند.
با پیشرفت فناوریهای پردازش سیگنال، شکلدهی پرتو (Beamforming)، پردازش موازی (Parallel Processing) و افزایش نرخ تصویربرداری (High‑Frame‑Rate Imaging)، امکان استخراج اطلاعات پیچیدهتر فراهم شد. این پیشرفتها باعث شد که روشهایی مانند استرین (Strain Imaging)، اکوی سهبعدی (3D Echocardiography) و تحلیلهای خودکار مبتنی بر هوش مصنوعی (AI‑Assisted Quantification) بهتدریج وارد جریان اصلی تشخیص شوند.
نکتهٔ مهم این است که تعریف «پیشرفته» ثابت نیست. بسیاری از روشهایی که در دههٔ ۲۰۰۰ پیشرفته محسوب میشدند، امروز بخشی از ارزیابیهای معمولی هستند. بنابراین مرزبندی میان این دو حوزه پویا و وابسته به سطح فناوری است.
تعریف اکوکاردیوگرافی معمولی (Standard Echocardiography)
اکوکاردیوگرافی معمولی مجموعهای از روشهای پایه است که تقریباً در تمام دستگاههای سطح ابتدایی (Entry‑Level Systems) وجود دارد. این روشها ستون اصلی تشخیصهای روزمره را تشکیل میدهند.
(۱) تصویربرداری دوبعدی (2D Imaging)
این روش امکان مشاهدهٔ ساختار قلب در برشهای دوبعدی را فراهم میکند. اندازهگیری ابعاد حفرهها، بررسی ضخامت دیوارهها، ارزیابی حرکات دیوارهای، تشخیص مایع پریکارد اجزای اصلی آن هستند. این روش ماهیتاً کیفی است و وابستگی زیادی به مهارت پزشک دارد.
(۲) حالت نوسانی (M‑Mode)
M‑Mode با قدرت تفکیک زمانی بسیار بالا، امکان اندازهگیری دقیق ابعاد را فراهم میکند.اندازهگیری قطر بطن چپ، بررسی حرکت دریچهٔ میترال، ارزیابی حرکات سپتوم اجزای اصلی آن هستند. این روش هنوز هم در برخی سناریوها دقیقترین ابزار اندازهگیری است.
(۳) دابلر طیفی و رنگی (Spectral & Color Doppler)
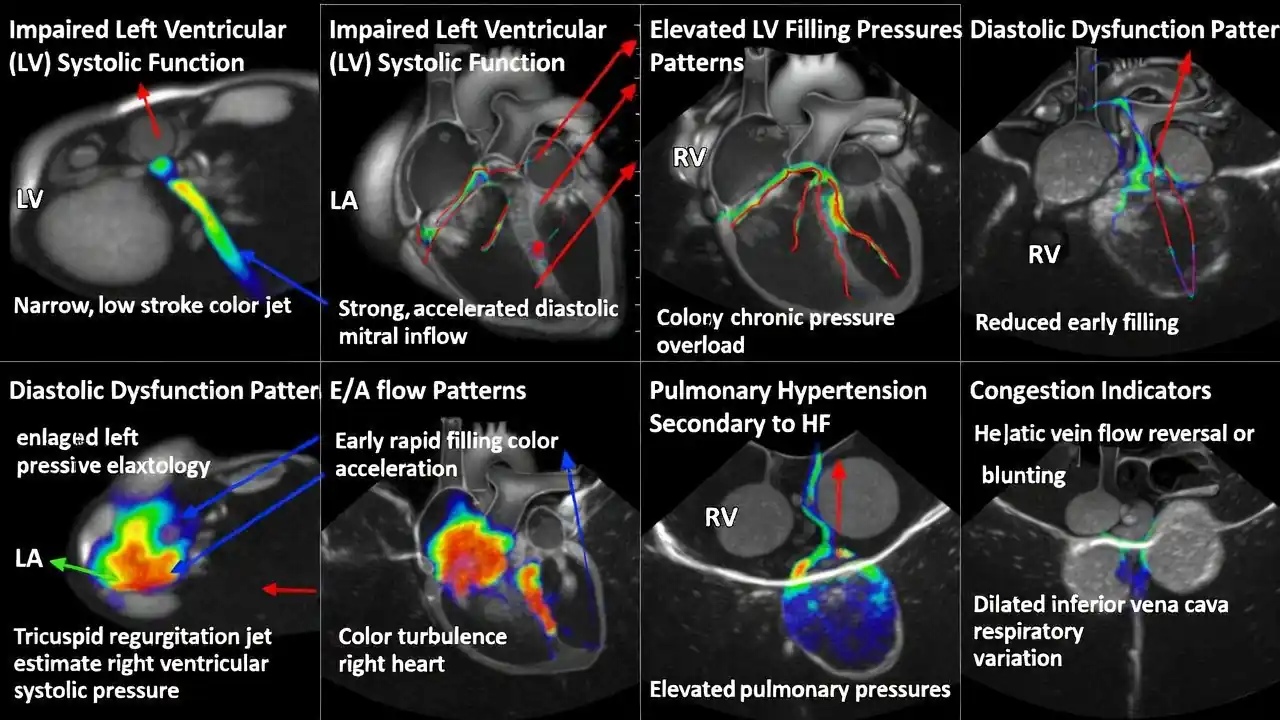
این بخش شامل دابلر موج پالسی (PW Doppler)، دابلر موج پیوسته (CW Doppler) ، دابلر رنگی (Color Doppler) است و برای اندازهگیری سرعت جریان خون، محاسبهٔ گرادیانها، تشخیص نشتها و تنگیها ، ارزیابی الگوهای پرشدگی بطن مورد استفاده قرار میگیرند. این روشها پایهٔ ارزیابی همودینامیک هستند، اما همچنان کیفی یا نیمهکمی محسوب میشوند.
اکوکاردیوگرافی پیشرفته (Advanced Echocardiography)
اکوکاردیوگرافی پیشرفته شامل روشهایی است که نیازمند پردازش پیچیده، مدلسازی حجمی یا تحلیل بافتی هستند و اطلاعاتی ارائه میدهند که در اکو معمولی قابل استخراج نیست.
(۱) اکوکاردیوگرافی سهبعدی و چهاربعدی (3D/4D Echocardiography)
در این روش، قلب بهصورت حجمی (Volume Rendering) بازسازی میشود. مزایا:
- اندازهگیری دقیق حجمها و کسر تخلیهای
- مدلسازی سهبعدی دریچهها
- برنامهریزی مداخلات ساختاری مانند TAVI و MitraClip
- مشاهدهٔ لحظهای حرکات دریچهای (Real‑Time 4D)
این روش یکی از مهمترین مرزهای اکو پیشرفته است.
(۲) تصویربرداری استرین (Speckle Tracking / Strain Imaging)
استرین یکی از تحولآفرینترین فناوریهای اکو است. این روش با تحلیل حرکت لکههای بافتی (Speckles) میزان تغییر شکل میوکارد (Myocardial Deformation) را اندازهگیری میکند. کاربردها:
- تشخیص زودهنگام نارسایی قلبی
- پایش بیماران تحت شیمیدرمانی
- تشخیص آمیلوئید قلبی
- ارزیابی عملکرد بطن راست و دهلیز چپ
در گایدلاینهای جدید، استفاده از استرین طولی سراسری (GLS) در برخی بیماران توصیهٔ سطح یک (Class I Recommendation) دارد.
(۳) اکو مری سهبعدی (3D Transesophageal Echocardiography)
اکوی مری (TEE) بهخودیخود یک روش پایه است، اما نسخهٔ سهبعدی آن در دستهٔ پیشرفته قرار میگیرد. کاربردها:
- ارزیابی دقیق دریچهٔ میترال
- برنامهریزی جراحیها
- راهنمایی مداخلات ساختاری
(۴) داپلر پیشرفته (Advanced Doppler Techniques)
وقتی از Advanced Doppler Techniques صحبت میکنیم، منظور فقط یک فناوری نیست؛ بلکه یک «خانواده» از روشهای داپلر است که فراتر از داپلر رنگی و طیفی معمولی عمل میکنند. این گروه بر پایهٔ پردازش پیشرفته، نرخ فریم بالا، حساسیت بیشتر و مدلسازی دقیقتر جریان خون ساخته شده است. در ادامه، انواع اصلی این گروه را بهصورت دقیق و طبقهبندیشده توضیح میدهم.
⭐ داپلر با نرخ تصویربرداری بالا (High‑Frame‑Rate Doppler): این فناوری با افزایش چشمگیر تعداد فریمها در ثانیه، امکان مشاهدهٔ جریانهای سریع و پیچیده را فراهم میکند.کاهش آرتیفکت aliasing، نمایش دقیقتر جتهای تنگی یا نشت، امکان تحلیل جریان در لحظات بسیار کوتاه (early systole, isovolumic phases) از مزایای این روش هستند.
⭐ نقشهبرداری جریان برداری (Vector Flow Imaging – VFI): در داپلر معمولی فقط مولفهٔ سرعت در راستای پرتو اندازهگیری میشود. اما VFI بردار کامل جریان را محاسبه میکند؛ یعنی جهت، سرعت، الگوهای چرخشی (Vortices)، لایههای برشی جریان نیز شناسایی و نمایش داده میشوند. این روش برای تحلیل دقیق جریان در دریچه آئورت، ریشه آئورت و بطن راست بسیار ارزشمند است.
⭐داپلر با حساسیت بالا (Enhanced Sensitivity Color / HD‑Color) : این نسخهٔ پیشرفتهٔ داپلر رنگی است که با پردازشهای تقویتی، جریانهای بسیار آهسته را نیز نشان میدهد. کاربردها شامل تشخیص نشتهای خفیف (trace regurgitation)، ارزیابی جریانهای دهلیزی، بررسی شانتهای کوچک میباشد.
⭐ پاور داپلر پیشرفته (Advanced Power Doppler) : پاور داپلر معمولی فقط شدت جریان را نشان میدهد، نه جهت آن. نسخهٔ پیشرفته حساسیت بسیار بالاتر دارد، برای جریانهای آهسته و با دبی کم مناسب است، در ارزیابی بافتی و عروقی کاربرد دارد. در قلب، بیشتر در پژوهشها و برخی کاربردهای خاص استفاده میشود.
⭐داپلر با پردازش چندپرتویی (Multi‑Beam Doppler) : در این روش چندین پرتو همزمان برای نمونهبرداری استفاده میشود. در نتیجه افزایش رزولوشن زمانی، کاهش نویز و نمایش دقیقتر مرزهای جتها حاصل میآید.
⭐ داپلر موج پیوستهٔ پیشرفته (Advanced CW Doppler) : نسخهٔ بهبودیافتهٔ CW معمولی با فیلترهای نویز بهتر، حساسیت بیشتر به سرعتهای بالا و دقت بیشتر در تنگیهای شدید ارائه شده است.
⭐ داپلر Tissue پیشرفته (Advanced Tissue Doppler) : نسخهٔ ارتقایافتهٔ TDI که شامل نرخ فریم بالاتر، فیلترهای حرکتی بهتر، اندازهگیری دقیقتر S′، E′، A است. این روش در ارزیابی دیاستولیک و عملکرد بطن راست اهمیت دارد.
⭐داپلر انرژی با پردازش تطبیقی (Adaptive Doppler Energy Mapping) : این روش با استفاده از الگوریتمهای تطبیقی، شدت جریان را با دقت بیشتری نمایش میدهد و برای بررسی جریانهای پیچیده در حفرات قلبی کاربرد دارد.
کمیسازی خودکار مبتنی بر هوش مصنوعی (AI‑Assisted Quantification)
در دستگاههای پیشرفته، الگوریتمهای هوشمند:
- نماهای استاندارد را شناسایی میکنند
- مرزهای اندوکارد را بهطور خودکار ترسیم میکنند
- حجمها، EF و GLS را بدون دخالت کاربر محاسبه میکنند
این ویژگی باعث افزایش تکرارپذیری (Reproducibility) و کاهش وابستگی به مهارت فردی پزشک میشود. کمیسازی خودکار مبتنی بر هوش مصنوعی (AI‑Assisted Quantification) یک «عنوان کلی» است و در واقع شامل چندین زیربخش مشخص است که هرکدام بخشی از فرایند اندازهگیری، تحلیل و استانداردسازی دادههای اکوکاردیوگرافی را خودکار میکنند. این زیربخشها توسط شرکتهای سازندهٔ دستگاه و همچنین در گایدلاینهای ASE و EACVI بهعنوان اجزای اصلی «اکوی پیشرفته» شناخته میشوند. زیربخشهای اصلی این گروه به قرار زیر هستند :
⭐تشخیص خودکار نماها (AI‑Based View Classification) : در این بخش، هوش مصنوعی بهطور خودکار تشخیص میدهد که تصویر مربوط به کدام نماست و تفکیک چهارحفرهای (A4C)، دوحفرهای (A2C)، سهحفرهای (A3C)، محور کوتاه (PSAX) ، نماهای RV و LA در زمان واقعی رخ میدهد و پردازشهای مربوطه به کارگرفته میشوند. این کار باعث میشود گردش کار سریعتر شود و خطای انسانی کاهش یابد.
⭐ تشخیص خودکار مرزها (Automated Border Detection): الگوریتمهای هوش مصنوعی مرزهای اندوکارد و اپیکارد را بهطور خودکار ترسیم میکنند. اندازهگیری حجمهای بطن چپ، EF سهبعدی یا دوبعدی، اندازهگیری حجم دهلیز چپ، تحلیل عملکرد بطن راست کمّیسازی شده و نقش مهمی در افزایش تکرارپذیری دارد.
⭐ ۳) کمیسازی خودکار EF و حجمها (Automated LV/RV Quantification): در این مرحله، دستگاه بدون دخالت کاربر، حجم پایانسیستول، حجم پایاندیاستول، EF (درصد خونی که بطن در هر ضربان پمپ میکند) ، Stroke Volume (مقدار خون پمپشده در هر ضربان)، Cardiac Output (برونده قلبی، حجم خون پمپشده در یک دقیقه) را محاسبه میکند. نسخههای پیشرفتهتر این بخش از 3D استفاده میکنند که دقت بسیار بیشتری دارد.
⭐کمیسازی خودکار استرین (Automated Strain Analysis) : این بخش شامل:
- GLS (استرین طولی سراسری) : GLS شاخصی از تغییر شکل طولی میوکارد است که با روش اسپکل ترکینگ اندازهگیری میشود و نشان میدهد فیبرهای طولی قلب در طول سیستول چهقدر کوتاه میشوند. این شاخص یکی از حساسترین معیارهای عملکرد بطن چپ است و میتواند اختلال عملکرد را ماهها قبل از کاهش EF آشکار کند. مقدار طبیعی آن معمولاً منفی و در محدودهٔ حدود ۱۸–۲۲٪ است و کاهش مطلق آن نشانهٔ آسیب میوکارد، بهویژه در بیماران تحت شیمیدرمانی یا مبتلایان به کاردیومیوپاتیهاست.
- استرین دهلیز چپ : استرین دهلیز چپ میزان کشش و انقباض بافت دهلیز چپ را در سه فاز مخزنی، هدایتی و انقباضی اندازهگیری میکند. این شاخص اطلاعاتی بسیار دقیقتر از حجم دهلیز چپ ارائه میدهد و بازتابی از فشارهای پرشدگی بطن چپ و سلامت عملکرد دیاستولیک است. در بیماریهایی مانند نارسایی قلبی با EF حفظشده، فیبریلاسیون دهلیزی و بیماریهای دریچهای، استرین دهلیز چپ یک ابزار تشخیصی و پیشآگهیدهندهٔ مهم محسوب میشود.
- استرین بطن راست :استرین بطن راست معمولاً از دیوارهٔ آزاد بطن راست اندازهگیری میشود و نشاندهندهٔ توان انقباضی و سلامت عملکردی RV است. از آنجا که بطن راست شکل پیچیدهای دارد و اندازهگیری عملکرد آن با روشهای معمولی دشوار است، استرین بهعنوان یک شاخص کمی و تکرارپذیر اهمیت زیادی دارد. این شاخص در بیماریهایی مانند فشار خون ریوی، نارسایی RV، بیماریهای مادرزادی قلب و نارساییهای پیشرفتهٔ بطن چپ کاربرد گستردهای دارد.
- استرین سگمنتال: استرین سگمنتال تغییر شکل هر سگمنت جداگانهٔ میوکارد را اندازهگیری میکند و برخلاف GLS که یک شاخص کلی است، امکان شناسایی دقیق نواحی دچار اختلال را فراهم میسازد. این روش برای تشخیص ایسکمی موضعی، ارزیابی نواحی دچار اسکار پس از سکتهٔ قلبی، و بررسی عملکرد سگمنتال در بیماریهای دریچهای بسیار ارزشمند است. استرین سگمنتال به پزشک اجازه میدهد الگوی آسیب را با دقت بالا و بهصورت منطقهای تحلیل کند.
الگوریتمها بهطور خودکار نقاط ردیابی را انتخاب و مسیر حرکت آنها را تحلیل میکنند. این بخش در گایدلاینهای جدید ASE اهمیت ویژه دارد.
⭐کمیسازی خودکار دریچهها (Automated Valve Quantification) : هوش مصنوعی میتواند مساحت دریچه میترال، مساحت دریچه آئورت، حجم نشت (Regurgitant Volume)، شدت تنگیها، مدلسازی سهبعدی دریچهها را بهطور خودکار محاسبه کند. این بخش در مداخلات ساختاری (Structural Heart) بسیار مهم است.
⭐تحلیل خودکار RV و LA (AI‑Assisted Chamber Analysis) : این بخش شامل:
- حجم دهلیز چپ: در تحلیل خودکار حجم دهلیز چپ، هوش مصنوعی مرزهای اندوکارد دهلیز را در نماهای استاندارد شناسایی کرده و حجم پایانسیستول را بدون نیاز به ترسیم دستی محاسبه میکند. این روش دقت و تکرارپذیری بیشتری نسبت به اندازهگیریهای دستی دارد و برای ارزیابی فشارهای پرشدگی بطن چپ، تشخیص نارسایی قلبی با EF حفظشده و پایش بیماران مبتلا به فیبریلاسیون دهلیزی اهمیت ویژهای دارد.
- عملکرد دهلیز چپ: عملکرد دهلیز چپ شامل سه فاز مخزنی، هدایتی و انقباضی است و هوش مصنوعی با تحلیل خودکار تغییرات حجم و حرکت دیوارهها، این فازها را کمیسازی میکند. این تحلیل اطلاعاتی بسیار دقیقتر از حجم سادهٔ دهلیز ارائه میدهد و برای تشخیص اختلال عملکرد دیاستولیک، ارزیابی خطر فیبریلاسیون دهلیزی و پایش بیماران مبتلا به بیماریهای دریچهای کاربرد گستردهای دارد.
- TAPSE خودکار : TAPSE شاخصی از حرکت طولی دیوارهٔ آزاد بطن راست است و نشاندهندهٔ توان انقباضی RV محسوب میشود. در نسخهٔ خودکار، هوش مصنوعی نقطهٔ اتصال حلقهٔ تریکوسپید را شناسایی کرده و جابهجایی آن را در طول سیستول اندازهگیری میکند. این روش خطای کاربر را کاهش داده و امکان پایش دقیقتر عملکرد بطن راست را در بیماران مبتلا به فشار خون ریوی یا نارسایی RV فراهم میسازد.
- RV FAC: شاخصی از تغییر مساحت بطن راست بین پایان دیاستول و پایان سیستول است و یکی از معیارهای مهم عملکرد سیستولیک RV به شمار میرود. در تحلیل خودکار، مرزهای اندوکارد در هر دو فاز بهطور خودکار ترسیم شده و FAC با دقت بالا محاسبه میشود. این روش بهویژه در بیمارانی که شکل پیچیدهٔ RV اندازهگیری دستی را دشوار میکند، ارزش بالایی دارد.
- RV strain : استرین بطن راست میزان تغییر شکل طولی دیوارهٔ آزاد RV را اندازهگیری میکند و یکی از حساسترین شاخصهای عملکرد این بطن است. در نسخهٔ خودکار، الگوریتمهای هوش مصنوعی نقاط ردیابی را انتخاب کرده و حرکت آنها را در طول سیستول تحلیل میکنند. این روش برای تشخیص زودهنگام اختلال عملکرد RV در بیماریهایی مانند فشار خون ریوی، نارسایی قلبی و بیماریهای مادرزادی اهمیت ویژهای دارد.
این اندازهگیریها در گذشته بسیار وابسته به مهارت پزشک بودند.
⭐ پایش خودکار روند بیماری (Automated Trend Analysis)
وقتی میگوییم «هوش مصنوعی دادههای بیمار را در طول زمان تحلیل میکند»، منظور یک فرایند ساده نیست؛ بلکه یک سامانهٔ پایش طولی (Longitudinal Monitoring System) است که تغییرات کوچک، تدریجی و گاهی نامحسوس را از دل صدها فریم تصویر و دهها اندازهگیری استخراج میکند. این بخش از اکوکاردیوگرافی پیشرفته، یکی از مهمترین کاربردهای هوش مصنوعی در پزشکی قلب است، زیرا پزشک معمولاً فقط تغییرات بزرگ را میبیند، اما الگوریتمها قادرند تغییرات بسیار کوچک اما بالینیـمهم را شناسایی کنند.
در بیماران تحت شیمیدرمانی، کاهش GLS حتی به اندازهٔ ۱ تا ۲ درصد میتواند نشانهٔ آغاز آسیب میوکارد باشد؛ چیزی که با EF یا ارزیابی چشمی قابل تشخیص نیست. هوش مصنوعی با مقایسهٔ خودکار دادههای هر جلسه با جلسات قبلی، این تغییرات را برجسته میکند و هشدار زودهنگام میدهد. این موضوع باعث میشود آسیب قلبی قبل از پیشرفت جدی شناسایی شود و درمان بهموقع آغاز گردد.
در نارسایی قلبی، روند تغییرات حجم دهلیز چپ، GLS، TAPSE یا RV strain اهمیت زیادی دارد. پزشک ممکن است در هر جلسه فقط یک تصویر ببیند، اما هوش مصنوعی روند چندماهه یا چندساله را تحلیل میکند و الگوهای بدترشدن عملکرد را تشخیص میدهد. این کار بهویژه در بیماران با EF حفظشده (HFpEF) ارزشمند است، چون تغییرات بسیار ظریفاند و دیر آشکار میشوند.
در بیماریهای دریچهای، تغییرات کوچک در حجم نشت، گرادیانها یا عملکرد بطنها میتواند نشاندهندهٔ نزدیک شدن بیمار به زمان مناسب مداخله باشد. هوش مصنوعی با تحلیل سری زمانی دادهها، این تغییرات را بهصورت نمودار یا هشدار ارائه میدهد و به پزشک کمک میکند تصمیمگیری دقیقتری انجام دهد.
در مجموع، پایش طولی مبتنی بر هوش مصنوعی یک «چشم دوم» برای پزشک است؛ چشمی که خسته نمیشود، دادهها را فراموش نمیکند و کوچکترین تغییرات را در طول زمان تشخیص میدهد. اگر بخواهی، میتوانم این بخش را در قالب یک نمودار مفهومی هم برایت طراحی کنم.
⭐ تشخیص خودکار کیفیت تصویر (Image Quality Assessment) : الگوریتمها کیفیت تصویر را ارزیابی میکنند و به کاربر میگویند:
- آیا نما مناسب است؟
- آیا مرزها قابل ردیابی هستند؟
- آیا نیاز به بهبود زاویه یا فوکوس وجود دارد؟
این بخش باعث کاهش خطاهای ناشی از تصاویر نامناسب میشود.
مقایسهٔ ساختاری میان اکو معمولی و پیشرفته
| شاخص | اکو معمولی | اکو پیشرفته |
|---|---|---|
| نوع تصویر | دوبعدی | سهبعدی و چهاربعدی |
| نوع داده | کیفی | کمی و مدلسازیشده |
| ارزیابی بطن چپ | EF بصری یا سیمپسون | GLS، حجمهای سهبعدی |
| تحلیل دریچهها | اندازهگیری دوبعدی | مدلسازی سهبعدی |
| نقش هوش مصنوعی | محدود | گسترده و خودکار |
| کاربرد | تشخیص عمومی | تشخیص تخصصی و مداخلات |
دیدگاه سازندگان تجهیزات (OEMs)
تکرارپذیری (Reproducibility) یعنی اینکه یک نتیجه، اندازهگیری یا آزمایش بتواند بارها و توسط افراد مختلف با همان روش و در شرایط مشابه دوباره بهدست آید. این مفهوم یکی از پایههای اعتبار علمی است و بدون آن هیچ یافتهای قابل اعتماد نیست. در پزشکی، تکرارپذیری اهمیت حیاتی دارد، زیرا تصمیمهای درمانی بر اساس اندازهگیریها گرفته میشود. اگر EF، GLS یا فشارها در دفعات مختلف اختلاف زیادی داشته باشند، پزشک نمیتواند روند بیماری را درست دنبال کند. به همین دلیل گایدلاینهای ASE و EACVI تأکید میکنند که روشهایی مانند استرین و اکوی سهبعدی نسبت به روشهای دوبعدی تکرارپذیری بیشتری دارند. در مهندسی و علوم فنی، تکرارپذیری یعنی یک دستگاه یا الگوریتم باید در شرایط یکسان خروجی یکسان بدهد. اگر حسگری در سه بار اندازهگیری سه مقدار متفاوت بدهد، آن حسگر قابل اعتماد نیست. به همین دلیل شرکتهای سازندهٔ تجهیزات پزشکی از هوش مصنوعی و پردازش خودکار برای افزایش تکرارپذیری استفاده میکنند. در پژوهشهای علمی، تکرارپذیری یعنی پژوهشگر دیگری بتواند با همان دادهها و همان روش تحلیل، به همان نتایج برسد. اگر این اتفاق نیفتد، نتیجهٔ پژوهش—حتی اگر مشهور باشد—اعتبار علمی ندارد. در مجموع، تکرارپذیری معیار اصلی اعتماد، دقت و قابلیت اتکا در همهٔ علوم است. هرچه تکرارپذیری بیشتر باشد، نتیجه علمی معتبرتر و تصمیمگیری بالینی یا مهندسی مطمئنتر خواهد بود.
شرکتهایی مانند جنرال الکتریک (GE)، فیلیپس (Philips) و زیمنس (Siemens) دستگاههای خود را بر اساس سطح گردش کار (Workflow Level) و توانایی کمیسازی خودکار و تکرارپذیری طبقهبندی میکنند.
در سیستمهای پیشرفته:
- نتایج باید مستقل از مهارت کاربر باشند
- اندازهگیریها باید توسط الگوریتمها تکرارپذیر باشند
- تحلیلها باید سریع و استاندارد باشند
این رویکرد باعث شده که مرز میان «معمولی» و «پیشرفته» بیش از گذشته به توان پردازش و تکرارپذیری وابسته باشد.
نتیجهگیری
مرزبندی میان اکوکاردیوگرافی معمولی و پیشرفته بر اساس پیچیدگی پردازش، نوع داده و نحوهٔ بازنمایی تصویر تعریف میشود. اکوکاردیوگرافی پیشرفته با بهرهگیری از فناوریهایی مانند استرین، اکوی سهبعدی، داپلر پیشرفته و هوش مصنوعی، امکان تحلیل دقیقتر ساختار و عملکرد قلب را فراهم میکند و در بسیاری از حوزهها به استاندارد جدید تشخیص تبدیل شده است.