خدمات اکو TDI
اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) یکی از روشهای پیشرفتهٔ بررسی عملکرد قلب است که در سالهای اخیر جایگاه مهمی در تشخیص بیماریهای قلبی پیدا کرده است. اگرچه نام آن کمی پیچیده بهنظر میرسد، اما مفهوم اصلی TDI بسیار ساده است: این روش به پزشک کمک میکند حرکت عضلهٔ قلب را با دقت بالا ببیند و بفهمد که قلب چقدر خوب کار میکند.
در اکو معمولی، دستگاه بیشتر جریان خون را بررسی میکند؛ اما در TDI تمرکز روی حرکت خود عضلهٔ قلب است. این موضوع اهمیت زیادی دارد، زیرا بسیاری از بیماریهای قلبی—مثل نارسایی قلبی، فشار خون بالا، بیماریهای دریچهای یا حتی اثرات شیمیدرمانی—اول از همه باعث اختلال در حرکت عضلهٔ قلب میشوند. بنابراین TDI میتواند مشکلات قلبی را خیلی زودتر از روشهای معمول نشان دهد.
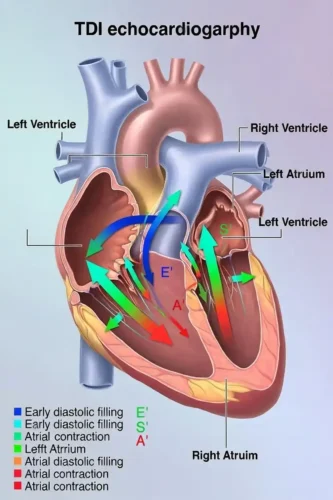
یکی از مهمترین بخشهایی که در TDI بررسی میشود، حلقهٔ میترال و حلقهٔ تریکوسپید است؛ یعنی همان قسمتهایی که بین دهلیز و بطن قرار دارند. این حلقهها هنگام ضربان قلب به بالا و پایین حرکت میکنند و سرعت این حرکت اطلاعات ارزشمندی دربارهٔ قدرت انقباض و شلشدن قلب به پزشک میدهد. اگر سرعت این حرکت کم شود، ممکن است نشانهٔ اولیهٔ ضعف عضلهٔ قلب باشد—even اگر سایر آزمایشها طبیعی باشند.
TDI بهویژه در تشخیص نارسایی قلبی با EF طبیعی اهمیت دارد. بسیاری از بیماران علائم نارسایی قلبی دارند، اما در اکو معمولی EF طبیعی است. در این شرایط، TDI میتواند نشان دهد که قلب در مرحلهٔ شلشدن (دیاستول) مشکل دارد. این موضوع به پزشک کمک میکند بیماری را زودتر تشخیص دهد و درمان مناسب را شروع کند.
یکی از شاخصهای مهم در TDI، سرعتی به نام E′ (ایپرایم) است که نشان میدهد قلب چقدر خوب شل میشود. اگر E′ پایین باشد، یعنی قلب برای پرشدن خون به مشکل خورده است. شاخص مهم دیگر S′ (اسپرایم) است که قدرت انقباض قلب را نشان میدهد. این دو عدد ساده میتوانند اطلاعات بسیار مهمی دربارهٔ سلامت قلب ارائه دهند.
یکی از مزیتهای مهم TDI این است که برای بیمار هیچ تفاوتی با اکو معمولی ندارد. نه درد دارد، نه تزریق لازم است، نه اشعه. تنها تفاوت این است که پزشک تنظیمات دستگاه را تغییر میدهد تا بتواند حرکت عضلهٔ قلب را دقیقتر ببیند. بنابراین TDI یک روش کاملاً بیخطر، سریع و قابلاعتماد است.
TDI همچنین در بیمارانی که تحت شیمیدرمانی هستند اهمیت زیادی دارد. برخی داروهای ضدسرطان ممکن است به عضلهٔ قلب آسیب بزنند. TDI میتواند این آسیب را خیلی زودتر از کاهش EF نشان دهد و به پزشک اجازه دهد درمان را تنظیم کند تا از آسیب بیشتر جلوگیری شود.
در بیماریهای دریچهای نیز TDI نقش مهمی دارد. برای مثال، در نارسایی دریچهٔ میترال یا تریکوسپید، سرعت حرکت حلقهٔ دریچهای میتواند نشان دهد که قلب چقدر تحت فشار قرار گرفته است. این اطلاعات به پزشک کمک میکند شدت بیماری را بهتر ارزیابی کند.
در نهایت، TDI یک ابزار ارزشمند است که به پزشکان کمک میکند سلامت قلب را دقیقتر، سریعتر و زودتر ارزیابی کنند. این روش میتواند مشکلات قلبی را در مراحل اولیه شناسایی کند، روند درمان را پیگیری کند و حتی از بروز نارسایی قلبی جلوگیری کند. اگر پزشک برای شما TDI درخواست کرده، بدانید که این کار برای اطمینان بیشتر از سلامت قلب شما انجام میشود و هیچ خطری ندارد.
💛 TDI چیست؟
- یک روش پیشرفتهٔ اکو برای اندازهگیری حرکت عضلهٔ قلب
- تمرکز روی بافت قلب، نه جریان خون
🎯 چرا مهم است؟
- مشکلات قلبی را خیلی زودتر از EF نشان میدهد
- برای تشخیص نارسایی قلبی پنهان، فشار خون بالا و بیماریهای دریچهای عالی است
📌 شاخصهای اصلی
- ‘S (اسپرایم): قدرت انقباض قلب
- ‘E (ایپرایم): کیفیت شلشدن قلب
- ‘A (ایپرایم انتهایی): نقش دهلیز در پرشدن قلب
- E’/E: تخمین فشار پرشدگی بطن چپ
❤️ کاربردهای مهم
- تشخیص زودهنگام نارسایی قلبی با EF طبیعی (HFpEF)
- پایش بیماران تحت شیمیدرمانی
- ارزیابی عملکرد بطن راست
- کمک به تشخیص ایسکمی و کاردیومیوپاتیها
🩺 مزایا برای بیمار
- بدون درد، بدون اشعه، مثل اکو معمولی
- سریع، دقیق و کاملاً بیخطر
⚠️ نکات مهم
- به زاویهٔ پروب حساس است
- باید در کنار سایر یافتههای اکو تفسیر شود
- در آریتمیها نیاز به میانگینگیری دارد
📖مقدمه
اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) یکی از روشهای پیشرفتهٔ ارزیابی عملکرد میوکارد (عضله قلب) است که بهجای اندازهگیری سرعت خون، سرعت حرکت بافتهای قلب را ثبت میکند. این تکنیک بهویژه برای بررسی عملکرد طولی عضلهٔ قلب اهمیت دارد، زیرا تغییرات طولی معمولاً زودتر از کاهش EF (Ejection Fraction , کسر جهشی) دچار اختلال میشوند و بنابراین TDI ابزار حساسی برای تشخیص زودهنگام اختلال عملکرد قلب است.
در این روش، دستگاه اکو از فیلترهایی استفاده میکند که سیگنالهای بافتی با دامنهٔ بالا و سرعت پایین را حفظ کرده و سیگنالهای جریان خون را حذف میکنند. نتیجهٔ این فرایند، نموداری است که سرعت حرکت حلقههای دریچهای و دیوارههای قلب را در طول چرخهٔ قلبی نشان میدهد. این نمودار پایهٔ بسیاری از شاخصهای تشخیصی در TDI است و امکان تحلیل دقیق عملکرد دیاستولیک و سیستولیک را فراهم میکند.
یکی از مهمترین نقاط اندازهگیری در TDI، حلقهٔ دریچهٔ میترال در نواحی Lateral (لترال , جانبی) و Septal (سپتال , دیوارهٔ بینبطنی) است. سرعتهای ثبتشده در این نواحی معمولاً با نمادهای ‘S (سرعت سیستولیک)، ‘E (سرعت دیاستولیک اولیه) و ‘A (سرعت دیاستولیک انتهایی یا ناشی از انقباض دهلیز) گزارش میشوند. این سه موج اطلاعات ارزشمندی دربارهٔ عملکرد طولی بطن چپ ارائه میدهند.
کاهش سرعت E′ (ای پرایم) یکی از حساسترین شاخصهای اختلال عملکرد دیاستولیک است. در بسیاری از بیماران، حتی زمانی که EF طبیعی است، کاهش ‘E میتواند اولین نشانهٔ اختلال عملکرد میوکارد باشد. به همین دلیل، TDI در تشخیص زودهنگام HFpEF (Heart Failure with Preserved Ejection Fraction یا نارسایی قلبی با EF حفظشده) نقش مهمی دارد.
نسبت E’/E (ای تقسیم بر ایپرایم) یکی از معتبرترین شاخصها برای تخمین فشار پرشدگی بطن چپ است. این نسبت از تقسیم موج E (جریان پرشدگی اولیهٔ میترال) بر موج ‘E (سرعت بافتی حلقهٔ میترال) بهدست میآید. مقدار بالای این نسبت معمولاً نشاندهندهٔ افزایش فشار دهلیز چپ و اختلال پرشدگی بطن چپ است و در راهنماهای بالینی بهعنوان معیار اصلی تشخیص افزایش فشارهای دیاستولیک معرفی شده است.
TDI همچنین در ارزیابی عملکرد سیستولیک طولی بطن چپ کاربرد دارد. کاهش موج ‘S (اسپرایم) در ناحیهٔ لترال یا سپتال میتواند نشانهٔ اولیهٔ اختلال عملکرد سیستولیک باشد، حتی زمانی که EF هنوز طبیعی است. این موضوع در بیماران مبتلا به Cardiomyopathy (کاردیومیوپاتی , بیماری عضلهٔ قلب) یا بیمارانی که تحت Chemotherapy (شیمیدرمانی) هستند اهمیت ویژهای دارد.
در بطن راست نیز TDI ابزار ارزشمندی است. اندازهگیری سرعت ‘S در حلقهٔ تریکوسپید (Tricuspid Annulus S′ , سرعت سیستولیک حلقهٔ دریچهٔ سهلتی) یکی از سادهترین و معتبرترین روشها برای ارزیابی عملکرد سیستولیک بطن راست است. کاهش این مقدار میتواند نشانهٔ نارسایی بطن راست یا افزایش فشار شریان ریوی باشد.
یکی از مزیتهای مهم TDI، تکرارپذیری بالا و وابستگی کم به کیفیت تصویر است. برخلاف روشهایی مانند Strain Imaging ( تصویربرداری تغییر شکل میوکارد) که نیازمند مرزبندی دقیق دیوارهها هستند، TDI تنها به یک نقطهٔ مشخص در حلقهٔ دریچهای نیاز دارد. این ویژگی باعث میشود TDI برای بیمارانی که تصاویر اکو در آنها کیفیت پایینتری دارد، بسیار مناسب باشد.
با وجود مزایای فراوان، TDI محدودیتهایی نیز دارد. وابستگی به زاویهٔ تابش یکی از مهمترین چالشهاست؛ یعنی اگر جهت حرکت بافت با جهت پرتو داپلر همراستا نباشد، سرعت اندازهگیریشده کمتر از مقدار واقعی خواهد بود. همچنین TDI تنها سرعت را اندازهگیری میکند و اطلاعاتی دربارهٔ تغییر شکل میوکارد ارائه نمیدهد، بنابراین برای تحلیل کامل عملکرد قلب باید در کنار روشهایی مانند استرین استفاده شود.
در نهایت، TDI بخشی جداییناپذیر از ارزیابی جامع عملکرد قلب است. این روش در کنار داپلر معمولی، استرین، و اکو دوبعدی، تصویری کاملتر از وضعیت میوکارد ارائه میدهد. در بسیاری از بیماران، بهویژه آنهایی که علائم مبهم دارند یا EF طبیعی است، TDI میتواند کلید تشخیص دقیق و تصمیمگیری درمانی باشد.
💡اثر داپلر چیست؟
اثر داپلر در اصل توضیح میدهد که چرا فرکانس یک موج وقتی منبع یا بازتابدهندهٔ آن در حال حرکت باشد، تغییر میکند. این پدیده یک قانون بنیادی فیزیک است و در همهٔ انواع موج—صوت، نور، و امواج اولتراسوند—رخ میدهد. دلیل آن ساده است: حرکت باعث میشود فاصلهٔ بین جبهههای موج فشردهتر یا کشیدهتر شود، و همین تغییر فاصله، فرکانس دریافتشده را تغییر میدهد.
وقتی جسمی به سمت گیرنده حرکت میکند، جبهههای موج سریعتر به گیرنده میرسند، چون جسم در لحظهٔ تولید هر موج کمی جلوتر آمده است. در نتیجه، گیرنده موجها را با فاصلهٔ زمانی کمتر و بنابراین فرکانس بالاتر دریافت میکند. برعکس، اگر جسم از گیرنده دور شود، فاصلهٔ بین جبهههای موج بیشتر میشود و فرکانس دریافتی کمتر خواهد بود. این تغییر فرکانس همان چیزی است که به آن «داپلر شیفت» گفته میشود.
در اولتراسوند پزشکی، پروب امواج صوتی را به داخل بدن میفرستد. این امواج به ساختارهای متحرک—مثل خون یا عضلهٔ قلب—برخورد میکنند و بازتاب مییابند. چون این ساختارها در حال حرکتاند، بازتاب موج با فرکانسی متفاوت از موج ارسالی برمیگردد. دستگاه این اختلاف فرکانس را اندازهگیری میکند و با استفاده از روابط فیزیکی، آن را به سرعت و جهت حرکت تبدیل میکند. به همین دلیل است که داپلر ابزار اصلی برای سنجش جریان خون و حرکت بافت قلب است.
در TDI (Tissue Doppler Imaging) همین اصل برای اندازهگیری سرعت حرکت عضلهٔ قلب بهکار میرود. چون بافت قلب نسبت به خون سرعت کمتری دارد، داپلر شفت کوچکتر است و دستگاه باید حساسیت بالاتری داشته باشد. اما در نهایت، همان قانون سادهٔ فیزیکی—تغییر فرکانس بهعلت حرکت—پایهٔ تمام محاسبات TDI است.
💡کاربرد کلمه “داپلر” در اکوکاردیوگرافی
در ادبیات پزشکی قلب و اکوکاردیوگرافی، اصطلاحات «داپلر»، «داپلر رنگی»، «CFM»، «داپلر بافتی»، «PW» و «CW» هرکدام به روشهای متفاوتی برای اندازهگیری سرعت و جهت حرکت خون یا بافت قلب اشاره دارند. این روشها مکمل یکدیگرند و هرکدام برای هدف خاصی استفاده میشوند.
اکو داپلر (Doppler Echocardiography) بهطور کلی به هر روشی گفته میشود که از «اثر داپلر» برای اندازهگیری سرعت جریان خون استفاده میکند. در این روش، دستگاه تغییر فرکانس امواج بازگشتی از گلبولهای قرمز را تحلیل میکند و سرعت و جهت جریان خون را نشان میدهد. این پایهٔ تمام روشهای داپلری است.
اکو داپلر رنگی (Color Doppler) نسخهٔ تصویری و رنگی داپلر است که جریان خون را روی تصویر دوبعدی قلب نمایش میدهد. رنگها معمولاً نشاندهندهٔ جهت جریان هستند: آبی برای دور شدن از پروب و قرمز برای نزدیک شدن. این روش برای تشخیص نارسایی دریچهها، شانتها و الگوهای غیرطبیعی جریان خون بسیار کاربردی است.
CFM یا Color Flow Mapping (نقشهبرداری جریان رنگی) نسخهٔ پیشرفتهتر داپلر رنگی است که با پردازش سریعتر و فیلترهای دقیقتر، جریان خون را با وضوح بالاتر و حساسیت بیشتر نشان میدهد. CFM میتواند جریانهای ریز، تلاطمها و نشتهای کوچک دریچهای را بهتر از داپلر رنگی معمولی آشکار کند.
اکو داپلر بافتی (Tissue Doppler Imaging – TDI) برخلاف داپلر معمولی که سرعت خون را اندازه میگیرد، سرعت حرکت بافت قلب را ثبت میکند. این روش برای ارزیابی عملکرد سیستولیک و دیاستولیک، تشخیص نارسایی قلبی پنهان، بررسی بطن راست و پایش بیماران تحت شیمیدرمانی اهمیت زیادی دارد. TDI یکی از ابزارهای کلیدی در ارزیابی حرکت طولی قلب است.
داپلر پالسی (Pulsed Wave Doppler – PW) روشی است که سرعت جریان خون را در یک نقطهٔ مشخص (Sample Volume) اندازهگیری میکند. PW برای بررسی جریان میترال، جریان خروجی بطن چپ، وریدهای ریوی و بسیاری از اندازهگیریهای دقیق استفاده میشود. محدودیت PW این است که نمیتواند سرعتهای بسیار بالا را اندازه بگیرد و در سرعتهای زیاد دچار آلیاسینگ میشود.
داپلر پیوسته (Continuous Wave Doppler – CW) برعکس PW، سرعت جریان را در یک «خط کامل» اندازهگیری میکند و محدود به یک نقطه نیست. CW میتواند سرعتهای بسیار بالا را بدون آلیاسینگ ثبت کند، بنابراین برای اندازهگیری فشار در تنگی آئورت، تنگی میترال، نارسایی شدید دریچهها و فشار شریان ریوی ضروری است. نقطهٔ ضعف CW این است که نمیتوان دقیقاً فهمید سرعت ثبتشده مربوط به کدام نقطه از مسیر است.
✨ داپلر معمولی (Doppler)
- اندازهگیری سرعت و جهت جریان خون
- پایهٔ همهٔ روشهای داپلری
🎨 داپلر رنگی (Color Doppler)
- نمایش جریان خون بهصورت رنگی روی تصویر
- عالی برای تشخیص نشت دریچهها و تلاطم خون
🌈 CFM (Color Flow Mapping)
- نسخهٔ دقیقتر و حساستر داپلر رنگی
- نشاندهندهٔ جریانهای ریز و نشتهای کوچک
💛 داپلر بافتی (TDI – Tissue Doppler)
- اندازهگیری حرکت عضلهٔ قلب بهجای خون
- بسیار مهم برای تشخیص زودهنگام نارسایی قلبی و بررسی بطن راست
🎯 داپلر پالسی (PW – Pulsed Wave)
- اندازهگیری سرعت در یک نقطهٔ مشخص
- دقیق، اما محدود در سرعتهای بالا (آلیاسینگ)
⚡ داپلر پیوسته (CW – Continuous Wave)
- اندازهگیری سرعت در کل مسیر پرتو
- مناسب برای سرعتهای خیلی بالا مثل تنگی آئورت
- نقطهٔ دقیق سرعت مشخص نیست
📘اصول پایهٔ اکوکاردیوگرافی TDI
اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) یکی از تکنیکهای پیشرفته در اکوکاردیوگرافی است که با هدف اندازهگیری سرعت حرکت بافتهای قلب طراحی شده است. برخلاف داپلر معمولی که سرعت جریان خون را ثبت میکند، TDI بهطور اختصاصی حرکت میوکارد (Myocardium , عضلهٔ قلب) را اندازهگیری میکند. این ویژگی باعث شده TDI به ابزاری بسیار حساس برای ارزیابی عملکرد طولی قلب تبدیل شود؛ عملکردی که معمولاً زودتر از شاخصهای کلاسیک مانند EF (Ejection Fraction , کسر جهشی) دچار اختلال میشود.
اهمیت TDI از آنجا ناشی میشود که حرکت طولی میوکارد یکی از نخستین بخشهایی است که در بیماریهای قلبی دچار اختلال میشود. در بسیاری از بیماران، EF ممکن است همچنان طبیعی باشد، اما سرعت حرکت طولی در حلقهٔ میترال یا تریکوسپید کاهش یافته باشد. این کاهش سرعت، نشانهای زودرس از اختلال عملکرد سیستولیک یا دیاستولیک است و میتواند در تشخیص زودهنگام بیماریهای قلبی نقش حیاتی داشته باشد.
در TDI، دستگاه اکو از فیلترهای ویژهای استفاده میکند که سیگنالهای بافتی با دامنهٔ بالا و سرعت پایین را حفظ کرده و سیگنالهای جریان خون را حذف میکنند. این فرایند باعث میشود نموداری بهدست آید که سرعت حرکت بافتهای قلب را در طول چرخهٔ قلبی نشان میدهد. این نمودار پایهٔ بسیاری از شاخصهای تشخیصی در TDI است و امکان تحلیل دقیق عملکرد قلب را فراهم میکند.
یکی از اصول پایهای در TDI، وابستگی به زاویهٔ تابش است. Angle Dependency (وابستگی به زاویه) به این معناست که اگر جهت حرکت بافت با جهت پرتو داپلر همراستا نباشد، سرعت اندازهگیریشده کمتر از مقدار واقعی خواهد بود. بنابراین انتخاب زاویهٔ مناسب و قرارگیری صحیح پروب نقش مهمی در دقت اندازهگیریها دارد. این ویژگی یکی از محدودیتهای ذاتی TDI محسوب میشود و باید هنگام تفسیر نتایج در نظر گرفته شود.
TDI بهطور ویژه برای ارزیابی عملکرد طولی بطن چپ و راست کاربرد دارد. حرکت طولی قلب عمدتاً توسط حلقههای دریچهای—بهویژه حلقهٔ میترال (Mitral Annulus , حلقهٔ دریچهٔ میترال) و حلقهٔ تریکوسپید (Tricuspid Annulus , حلقهٔ دریچهٔ سهلتی)—ایجاد میشود. بنابراین اندازهگیری سرعت حرکت این حلقهها اطلاعات ارزشمندی دربارهٔ عملکرد سیستولیک و دیاستولیک قلب ارائه میدهد.
در ارزیابی بطن چپ، سرعتهای بافتی معمولاً از نواحی Lateral (لترال , جانبی) و Septal (سپتال , دیوارهٔ بینبطنی) حلقهٔ میترال ثبت میشوند. این نواحی نمایندهٔ حرکت طولی بطن چپ هستند و تغییرات آنها میتواند نشانهای از اختلال عملکرد میوکارد باشد. در بطن راست نیز سرعت حلقهٔ تریکوسپید شاخص مهمی برای ارزیابی عملکرد سیستولیک محسوب میشود.
یکی از دلایل محبوبیت TDI، سادگی و تکرارپذیری آن است. برخلاف روشهایی مانند Strain Imaging (استرین ایمیجینگ , تصویربرداری تغییر شکل میوکارد) که نیازمند مرزبندی دقیق دیوارهها هستند، TDI تنها به یک نقطهٔ مشخص در حلقهٔ دریچهای نیاز دارد. این ویژگی باعث میشود TDI حتی در بیمارانی که کیفیت تصویر اکو در آنها پایین است، قابل اعتماد باشد.
از نظر بالینی، TDI نقش مهمی در تشخیص اختلال عملکرد دیاستولیک دارد. کاهش سرعت E′ (ایپرایم , سرعت دیاستولیک اولیهٔ بافتی) یکی از حساسترین شاخصهای اختلال پرشدگی بطن چپ است. همچنین نسبت E/E′ (ای تقسیم بر ایپرایم) یکی از معتبرترین معیارها برای تخمین فشار پرشدگی بطن چپ و تشخیص HFpEF (Heart Failure with Preserved EF ، نارسایی قلبی با EF حفظشده) محسوب میشود.
در نهایت، TDI بخشی جداییناپذیر از ارزیابی جامع عملکرد قلب است. این تکنیک در کنار داپلر معمولی، اکو دوبعدی، و استرین، تصویری کاملتر از وضعیت میوکارد ارائه میدهد. در بسیاری از بیماران، بهویژه آنهایی که علائم مبهم دارند یا EF طبیعی است، TDI میتواند کلید تشخیص دقیق و تصمیمگیری درمانی باشد. این فصل مقدمهای بر اصول پایهٔ TDI بود و در فصلهای بعدی بهصورت تخصصیتر به فیزیک، تکنیک، امواج، کاربردهای بالینی و محدودیتهای آن پرداخته خواهد شد.
🔬فیزیک و تکنیک تصویربرداری TDI (Tissue Doppler Imaging)
اکوکاردیوگرافی TDI (Tissue Doppler Imaging ، تصویربرداری داپلر بافتی) بر پایهٔ اصول فیزیکی داپلر بنا شده است، اما برخلاف داپلر جریان خون که سرعت گلبولهای قرمز را اندازهگیری میکند، در TDI هدف ثبت حرکت بافتهای قلب است. این تفاوت بنیادی باعث میشود دستگاه نیازمند فیلترها، تنظیمات و الگوریتمهای پردازشی متفاوتی باشد.
بافتهای قلبی نسبت به خون، سرعت کمتر و دامنهٔ سیگنال بالاتر دارند. در داپلر معمولی، فیلترهای دستگاه طوری طراحی شدهاند که سیگنالهای با دامنهٔ بالا و سرعت پایین را حذف کنند تا فقط جریان خون ثبت شود. اما در TDI این فیلترها معکوس عمل میکنند: سیگنالهای بافتی حفظ میشوند و سیگنالهای خون حذف میگردند. این فرایند با استفاده از Wall Filters (فیلترهای دیوارهای) انجام میشود که فرکانسهای پایینتر را عبور داده و فرکانسهای بالاتر را حذف میکنند.
یکی از اصول کلیدی در TDI، مفهوم Doppler Shift (شیفت داپلر، تغییر فرکانس ناشی از حرکت جسم) است. در داپلر جریان خون، شیفت فرکانس ناشی از حرکت سریع گلبولهای قرمز است، اما در TDI این شیفت ناشی از حرکت کندتر بافتهای قلب است. از آنجا که بافتها نسبت به خون بازتاب قویتری دارند، دستگاه باید حساسیت خود را کاهش دهد تا سیگنالهای با دامنهٔ بالا باعث اشباع (Saturation، اشباع سیگنال) نشوند. این موضوع نیازمند تنظیم دقیق Gain (گِین، تقویت سیگنال) و Dynamic Range (دامنهٔ دینامیک) است.
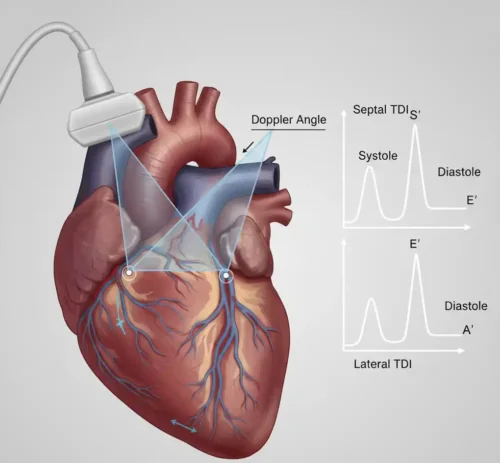
یکی از مهمترین محدودیتهای TDI، Angle Dependency (وابستگی به زاویهٔ تابش) است. داپلر فقط مؤلفهٔ سرعتی را اندازهگیری میکند که در راستای پرتو اولتراسوند قرار دارد. بنابراین اگر حرکت بافت با زاویهٔ ۰ درجه نسبت به پرتو باشد، سرعت واقعی ثبت میشود؛ اما اگر زاویه افزایش یابد، مقدار اندازهگیریشده کمتر از مقدار واقعی خواهد بود. در زاویههای نزدیک به ۹۰ درجه، سرعت تقریباً صفر ثبت میشود. این ویژگی باعث میشود انتخاب نماهای مناسب—معمولاً Apical Views (نماهای اپیکال)—برای اندازهگیری دقیق ضروری باشد.
TDI در دو حالت اصلی قابل انجام است: PW-TDI (Pulsed Wave Tissue Doppler، داپلر بافتی پالسی) و Color TDI (داپلر بافتی رنگی). در PW-TDI، دستگاه سرعت بافت را در یک نقطهٔ مشخص (Sample Volume، حجم نمونه) اندازهگیری میکند و امواج S′، E′ و A′ بهصورت نمودار داپلر نمایش داده میشوند. این روش دقت زمانی بالایی دارد و برای اندازهگیری دقیق سرعت حلقهٔ میترال یا تریکوسپید ایدهآل است. در مقابل، Color TDI سرعت بافت را در کل تصویر بهصورت نقشهٔ رنگی نمایش میدهد و امکان تحلیل حرکت ناحیهای (Regional Function، عملکرد ناحیهای) را فراهم میکند، اما دقت زمانی و سرعت نمونهبرداری آن کمتر از PW-TDI است.
در PW-TDI، تنظیم Sweep Speed (سرعت جاروب) اهمیت زیادی دارد. Sweep Speed بالا—مثلاً ۱۰۰ یا ۱۵۰ میلیثانیه—باعث کشیده شدن امواج و افزایش دقت در اندازهگیری قلههای S′، E′ و A′ میشود. در مقابل، Sweep Speed پایین ممکن است باعث فشرده شدن امواج و کاهش دقت شود. همچنین تنظیم Scale (مقیاس سرعت) باید بهگونهای باشد که امواج بدون بریدگی (Aliasing , آلیاسینگ) نمایش داده شوند.
در Color TDI، دستگاه از الگوریتمهای پردازش پیچیدهتری استفاده میکند که بر پایهٔ Autocorrelation (اتوکورلیشن، همبستگی خودکار) است. این روش امکان محاسبهٔ سرعت میانگین بافت در هر پیکسل را فراهم میکند. هرچند Color TDI برای تحلیل حرکات ناحیهای مفید است، اما بهدلیل محدودیت در Frame Rate (نرخ فریم) و حساسیت کمتر به سرعتهای بالا، برای اندازهگیری دقیق امواج بافتی مناسب نیست.
یکی از چالشهای مهم در TDI، Noise (نویز سیگنال) و Clutter (کلاتر،بازتابهای ناخواسته) است. بافتهای اطراف، حرکات قفسهٔ سینه، و حتی حرکات تنفسی میتوانند سیگنالهای اضافی ایجاد کنند. استفاده از فیلترهای مناسب، کاهش Gain، و انتخاب حجم نمونهٔ کوچک میتواند کیفیت سیگنال را بهبود دهد. همچنین قرارگیری صحیح پروب و ثابت نگهداشتن دست نقش مهمی در کاهش نویز دارد.
در نهایت، تکنیک صحیح تصویربرداری TDI نیازمند ترکیبی از دانش فیزیک داپلر، مهارت در تنظیم دستگاه، و انتخاب نماهای مناسب است. اپراتور باید بداند که هر تغییر کوچک در زاویه، Gain، یا فیلترها میتواند بهطور مستقیم بر سرعتهای اندازهگیریشده تأثیر بگذارد. در فصلهای بعدی، نحوهٔ تفسیر امواج TDI، کاربردهای بالینی، و محدودیتهای آن بهصورت تخصصی بررسی خواهد شد.
🫀آناتومی عملکردی و نقاط اندازهگیری در TDI
اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) برای ارزیابی حرکت طولی قلب طراحی شده است، بنابراین شناخت دقیق آناتومی عملکردی قلب و انتخاب صحیح نقاط اندازهگیری اهمیت حیاتی دارد. حرکت طولی قلب عمدتاً توسط جابهجایی حلقههای دریچهای ایجاد میشود؛ به همین دلیل، TDI بیشتر بر اندازهگیری سرعت حرکت حلقهٔ میترال و تریکوسپید تمرکز دارد. این فصل بهطور کامل ساختارهای کلیدی، منطق انتخاب نقاط اندازهگیری و تفاوتهای عملکردی بین نواحی مختلف قلب را توضیح میدهد.
حرکت طولی قلب از انقباض و انبساط فیبرهای طولی میوکارد (Myocardium , عضلهٔ قلب) ناشی میشود. این فیبرها عمدتاً در لایهٔ زیراندوکارد (Subendocardium , لایهٔ زیرین اندوکارد) قرار دارند و نسبت به سایر لایهها حساستر به ایسکمی (Ischemia , کاهش خونرسانی) هستند. به همین دلیل، اختلال در حرکت طولی معمولاً زودتر از اختلال در حرکت شعاعی (Radial Motion , حرکت ضخیمشدن دیواره) ظاهر میشود. این ویژگی باعث شده TDI به ابزاری بسیار حساس برای تشخیص زودهنگام اختلال عملکرد میوکارد تبدیل شود.
در بطن چپ، مهمترین نقاط اندازهگیری در TDI، نواحی Lateral (لترال , جانبی) و Septal (سپتال , دیوارهٔ بینبطنی) حلقهٔ میترال هستند. این دو ناحیه نمایندهٔ حرکت طولی کل بطن چپ محسوب میشوند. ناحیهٔ لترال معمولاً سرعت بیشتری نسبت به سپتال دارد، زیرا دیوارهٔ لترال ضخیمتر و متحرکتر است. در مقابل، ناحیهٔ سپتال تحت تأثیر حرکت بطن راست نیز قرار میگیرد و ممکن است سرعت آن کمتر باشد. این تفاوتها در تفسیر امواج TDI اهمیت زیادی دارند.
حلقهٔ میترال (Mitral Annulus , حلقهٔ دریچهٔ میترال) ساختاری فیبروالاستیک است که در مرز بین دهلیز چپ و بطن چپ قرار دارد. این حلقه در طول سیستول به سمت اپکس (Apex , نوک قلب) حرکت میکند و در دیاستول به سمت دهلیز بازمیگردد. این حرکت رفتوبرگشتی، پایهٔ امواج S′ (سرعت سیستولیک)، E′ (سرعت دیاستولیک اولیه) و A′ (سرعت دیاستولیک انتهایی) در TDI است. هرگونه کاهش در دامنه یا سرعت این حرکت میتواند نشانهٔ اختلال عملکرد قلب باشد.
در بطن راست، نقطهٔ اصلی اندازهگیری، حلقهٔ تریکوسپید (Tricuspid Annulus , حلقهٔ دریچهٔ سهلتی) است. بطن راست بهطور طبیعی حرکت طولی بیشتری نسبت به بطن چپ دارد، زیرا بخش عمدهٔ پمپاژ آن توسط حرکت طولی انجام میشود. بنابراین سرعت S′ تریکوسپید یکی از شاخصهای بسیار مهم عملکرد سیستولیک بطن راست است. کاهش این سرعت میتواند نشانهٔ نارسایی بطن راست، فشار خون ریوی (Pulmonary Hypertension , پرفشاری ریوی) یا بیماریهای دریچهای باشد.
انتخاب نماهای مناسب در اکو نقش مهمی در دقت اندازهگیری دارد. بهترین نما برای اندازهگیری سرعت حلقهٔ میترال و تریکوسپید، Apical Four-Chamber View (نمای چهارحفرهای اپیکال) است، زیرا در این نما حرکت طولی قلب تقریباً در راستای پرتو اولتراسوند قرار میگیرد و وابستگی به زاویه (Angle Dependency , وابستگی به زاویهٔ تابش) به حداقل میرسد. در نماهای پاراسترنال، حرکت طولی تقریباً عمود بر پرتو است و بنابراین برای TDI مناسب نیست.
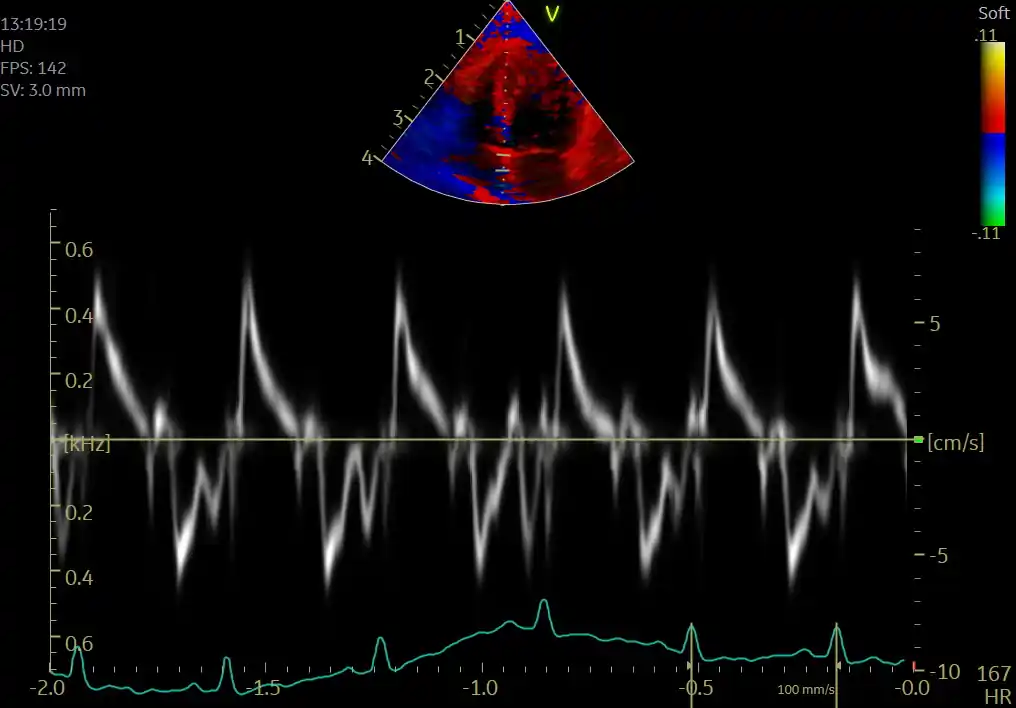
🌀امواج TDI و اصول تفسیر آنها
حجم نمونه (Sample Volume , حجم نمونهبرداری) باید دقیقاً روی حلقهٔ دریچهای قرار گیرد، نه روی دیوارهٔ میوکارد. قرارگیری اشتباه حجم نمونه میتواند باعث ثبت سرعتهای اشتباه یا ترکیبی از حرکات بافتی و جریان خون شود. معمولاً حجم نمونهٔ کوچک (۲ تا ۵ میلیمتر) بهترین کیفیت سیگنال را فراهم میکند.
یکی از نکات مهم در اندازهگیری TDI، توجه به Tethering Effect (اثر کشش بافتی) است. این پدیده زمانی رخ میدهد که حرکت یک ناحیه تحت تأثیر حرکت نواحی مجاور قرار گیرد. برای مثال، در بیماران با اختلال حرکتی ناحیهای (Regional Wall Motion Abnormality , اختلال حرکت ناحیهای)، سرعت حلقهٔ میترال ممکن است طبیعی بهنظر برسد، در حالی که بخشهای دیگر دیواره دچار اختلال هستند. بنابراین تفسیر TDI باید همیشه در کنار سایر نماهای اکو انجام شود.
در نهایت، شناخت دقیق آناتومی عملکردی قلب و انتخاب صحیح نقاط اندازهگیری، اساس موفقیت در TDI است. حلقههای دریچهای نمایندهٔ حرکت طولی قلب هستند و اندازهگیری سرعت آنها اطلاعات ارزشمندی دربارهٔ عملکرد سیستولیک و دیاستولیک بطن چپ و راست ارائه میدهد. در فصل بعد، امواج TDI و نحوهٔ تفسیر دقیق آنها بهصورت کامل بررسی خواهد شد.
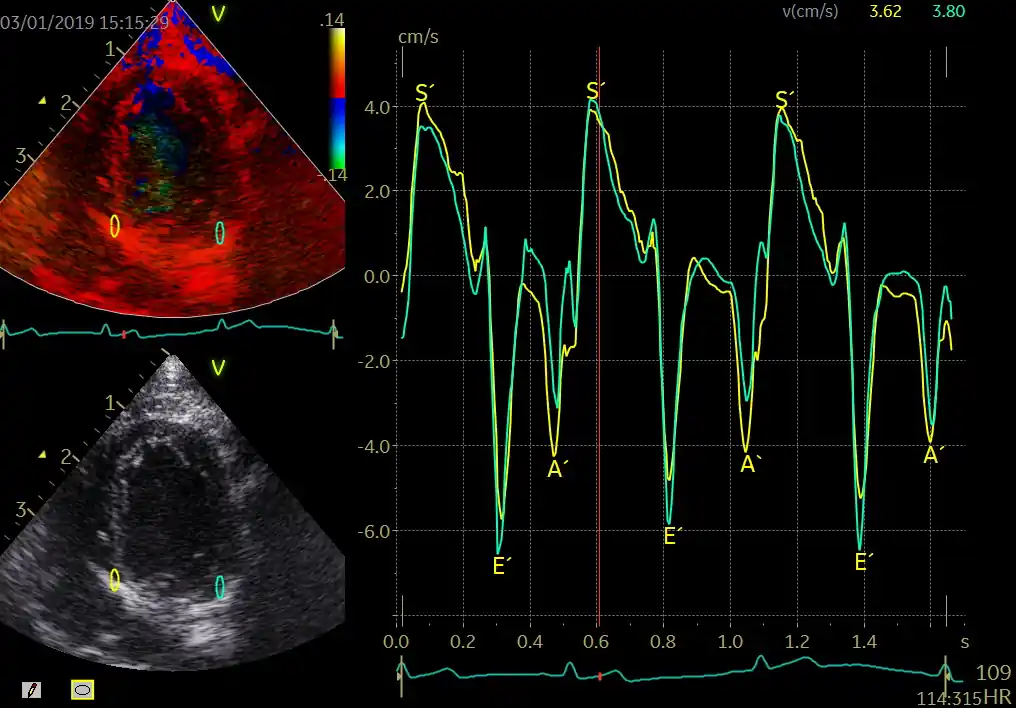
اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) سه موج اصلی تولید میکند که هرکدام بازتابی از یک مرحلهٔ چرخهٔ قلبی هستند: S′، E′ و A′. این امواج از حلقهٔ میترال (Mitral Annulus , حلقهٔ دریچهٔ میترال) یا حلقهٔ تریکوسپید (Tricuspid Annulus , حلقهٔ دریچهٔ سهلتی) ثبت میشوند و هرکدام اطلاعات ارزشمندی دربارهٔ عملکرد سیستولیک و دیاستولیک قلب ارائه میدهند. در این فصل، ماهیت هر موج، فیزیولوژی پشت آن، عوامل مؤثر بر تغییرات آن و کاربردهای بالینی آنها بررسی میشود.
موج ‘S (S-prime , سرعت سیستولیک بافتی) بازتابدهندهٔ حرکت طولی قلب در مرحلهٔ سیستول است. در این مرحله، حلقهٔ میترال و تریکوسپید به سمت اپکس (Apex , نوک قلب) حرکت میکنند. دامنهٔ موج S′ نشاندهندهٔ قدرت انقباض طولی میوکارد (Myocardium , عضلهٔ قلب) است. کاهش S′ میتواند نشانهٔ اولیهٔ اختلال عملکرد سیستولیک باشد، حتی زمانی که EF (Ejection Fraction , کسر جهشی) هنوز طبیعی است. این ویژگی باعث شده S′ به شاخصی حساس برای تشخیص زودهنگام کاردیومیوپاتیها، سمیت قلبی ناشی از شیمیدرمانی (Chemotherapy , درمان دارویی سرطان) و اختلال عملکرد بطن راست تبدیل شود.
موج ‘E (E-prime , سرعت دیاستولیک اولیهٔ بافتی) نشاندهندهٔ سرعت بازگشت حلقهٔ میترال به سمت دهلیز چپ در فاز پرشدگی سریع دیاستول است. این موج یکی از مهمترین شاخصهای عملکرد دیاستولیک است، زیرا مستقیماً تحت تأثیر شلشدن (Relaxation , ریلکسیشن) میوکارد قرار دارد. کاهش ‘E معمولاً اولین علامت اختلال عملکرد دیاستولیک است و در تشخیص HFpEF (Heart Failure with Preserved EF , نارسایی قلبی با EF حفظشده) نقش کلیدی دارد. برخلاف موج E داپلر جریان خون، موج ‘E کمتر تحت تأثیر پیشبار (Preload , حجم خون ورودی) قرار میگیرد و بنابراین شاخص قابلاعتمادتری برای ارزیابی ریلکسیشن است.
موج ‘A (A-prime , سرعت دیاستولیک انتهایی) بازتابدهندهٔ حرکت حلقهٔ میترال در پاسخ به انقباض دهلیز چپ است. این موج در مرحلهٔ Atrial Contraction (انقباض دهلیزی) ایجاد میشود و اطلاعاتی دربارهٔ تعامل دهلیز و بطن ارائه میدهد. افزایش A′ معمولاً در شرایطی دیده میشود که بطن سفتتر شده و برای پرشدگی نیاز بیشتری به انقباض دهلیز دارد، مانند هیپرتروفی بطن چپ (LVH , ضخیمشدن بطن چپ). در مقابل، کاهش A′ میتواند نشانهٔ اختلال عملکرد دهلیز یا آریتمیهایی مانند فیبریلاسیون دهلیزی باشد.
یکی از مهمترین شاخصهای ترکیبی در TDI، نسبت E’/E (ای تقسیم بر ایپرایم) است. این نسبت از تقسیم موج E داپلر جریان خون بر موج E′ بافتی بهدست میآید و یکی از معتبرترین معیارها برای تخمین فشار پرشدگی بطن چپ محسوب میشود. مقدار بالای E’/E معمولاً نشاندهندهٔ افزایش فشار دهلیز چپ و اختلال پرشدگی بطن چپ است. این شاخص در راهنماهای بالینی برای تشخیص نارسایی قلبی با EF طبیعی، بیماریهای دریچهای و ارزیابی بیماران مبتلا به تنگی میترال اهمیت زیادی دارد.
تفاوت بین نواحی Lateral (لترال , جانبی) و Septal (سپتال , دیوارهٔ بینبطنی) در امواج TDI اهمیت زیادی دارد. سرعتهای لترال معمولاً بیشتر از سپتال هستند، زیرا دیوارهٔ لترال متحرکتر است. در مقابل، سرعت سپتال ممکن است تحت تأثیر حرکت بطن راست قرار گیرد. بنابراین هنگام تفسیر ‘E یا ‘S باید به این تفاوتها توجه شود. در بسیاری از راهنماها توصیه میشود برای محاسبهٔ E/E′ از میانگین E′ لترال و سپتال استفاده شود تا دقت افزایش یابد.
عوامل متعددی میتوانند بر امواج TDI تأثیر بگذارند. Age (سن) یکی از مهمترین عوامل است؛ با افزایش سن، E′ کاهش مییابد و A′ افزایش پیدا میکند، حتی در افراد سالم. Heart Rate (ضربان قلب) نیز بر شکل امواج تأثیر دارد؛ در ضربانهای بالا، ادغام امواج E′ و A′ ممکن است رخ دهد. Loading Conditions (شرایط بارگذاری قلب) مانند کمآبی یا افزایش حجم خون نیز میتوانند سرعتهای بافتی را تغییر دهند. بنابراین تفسیر امواج TDI باید همیشه در زمینهٔ بالینی بیمار انجام شود.
در نهایت، امواج TDI ابزار قدرتمندی برای ارزیابی عملکرد قلب هستند، اما باید در کنار سایر یافتههای اکوکاردیوگرافی تفسیر شوند. هیچ موجی بهتنهایی تشخیص قطعی ارائه نمیدهد، اما ترکیب S′، E′، A′ و نسبت E/E′ تصویری جامع از عملکرد سیستولیک و دیاستولیک قلب فراهم میکند. در فصل بعد، کاربردهای بالینی TDI در بیماریهای مختلف قلبی بهصورت کامل بررسی خواهد شد.
🩺ارزیابی عملکرد دیاستولیک با استفاده از TDI
ارزیابی عملکرد دیاستولیک قلب یکی از چالشبرانگیزترین بخشهای اکوکاردیوگرافی است، زیرا دیاستول تحت تأثیر عوامل متعددی مانند شلشدن میوکارد (Relaxation , ریلکسیشن)، سفتی بطن (Stiffness , سختی دیواره)، فشار دهلیز چپ و شرایط بارگذاری قرار دارد. اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) با اندازهگیری سرعت حرکت حلقهٔ میترال در فازهای مختلف دیاستول، ابزار بسیار حساسی برای تشخیص اختلال عملکرد دیاستولیک فراهم میکند. مهمترین موج در این زمینه ‘E′ (E-prime , سرعت دیاستولیک اولیهٔ بافتی) است که مستقیماً بازتابدهندهٔ ریلکسیشن میوکارد است.
موج ‘E′ در مرحلهٔ Early Diastolic Filling (پرشدگی اولیهٔ دیاستول) ایجاد میشود و نشاندهندهٔ سرعت بازگشت حلقهٔ میترال به سمت دهلیز چپ است. برخلاف موج E داپلر جریان خون که بهشدت تحت تأثیر پیشبار (Preload , حجم خون ورودی) قرار دارد، موج E′ کمتر از شرایط بارگذاری تأثیر میپذیرد. به همین دلیل، E′ شاخص قابلاعتمادتری برای ارزیابی شلشدن میوکارد است. کاهش E′ معمولاً اولین علامت اختلال عملکرد دیاستولیک است، حتی زمانی که سایر شاخصها طبیعی بهنظر میرسند.
در افراد سالم، مقدار ‘E′ در ناحیهٔ Lateral (لترال , جانبی) حلقهٔ میترال معمولاً بیشتر از ناحیهٔ Septal (سپتال , دیوارهٔ بینبطنی) است. این تفاوت ناشی از تحرک بیشتر دیوارهٔ لترال است. در تفسیر بالینی، بسیاری از راهنماها توصیه میکنند از میانگین ‘E′ لترال و سپتال استفاده شود تا اثر تفاوتهای ناحیهای کاهش یابد. کاهش E′ لترال یا سپتال میتواند نشانهٔ اختلال ریلکسیشن، ایسکمی زیراندوکارد (Subendocardial Ischemia , کاهش خونرسانی لایهٔ زیراندوکارد) یا افزایش سفتی بطن باشد.
یکی از مهمترین شاخصهای ترکیبی در ارزیابی دیاستول، نسبت E’/E′ (ای تقسیم بر ایپرایم) است. این نسبت از تقسیم موج E داپلر جریان خون بر موج ‘E′ بافتی بهدست میآید و یکی از معتبرترین معیارها برای تخمین Left Ventricular Filling Pressure (فشار پرشدگی بطن چپ) محسوب میشود. مقدار بالای E’/E′ معمولاً نشاندهندهٔ افزایش فشار دهلیز چپ و اختلال پرشدگی بطن چپ است. این شاخص در تشخیص HFpEF (Heart Failure with Preserved EF , نارسایی قلبی با EF حفظشده) اهمیت ویژهای دارد.
در بیماران مبتلا به HFpEF، EF طبیعی است اما ریلکسیشن میوکارد مختل شده و فشارهای پرشدگی افزایش یافتهاند. در این بیماران، E′ کاهش مییابد و E/E′ افزایش پیدا میکند. این الگو یکی از معیارهای اصلی تشخیصی در راهنماهای بینالمللی است. در مقابل، در بیماران با کاهش پیشبار—مثلاً در کمآبی یا خونریزی—موج E کاهش مییابد اما E′ معمولاً ثابت میماند، بنابراین E/E′ افزایش نمییابد. این ویژگی باعث میشود TDI بتواند بین اختلال واقعی دیاستول و تغییرات ناشی از شرایط بارگذاری تمایز ایجاد کند.
موج ‘A (A-prime , سرعت دیاستولیک انتهایی) نیز اطلاعات مهمی دربارهٔ عملکرد دیاستولیک ارائه میدهد. این موج در مرحلهٔ Atrial Contraction (انقباض دهلیزی) ایجاد میشود و نشاندهندهٔ نقش دهلیز چپ در پرشدگی بطن است. افزایش ‘A معمولاً در شرایطی دیده میشود که بطن سفتتر شده و برای پرشدگی نیاز بیشتری به انقباض دهلیز دارد، مانند هیپرتروفی بطن چپ (LVH , ضخیمشدن بطن چپ). در مقابل، کاهش ‘A میتواند نشانهٔ اختلال عملکرد دهلیز یا آریتمیهایی مانند فیبریلاسیون دهلیزی باشد.
سن یکی از مهمترین عواملی است که بر امواج TDI تأثیر میگذارد. با افزایش سن، ‘E بهطور طبیعی کاهش مییابد و A′ افزایش پیدا میکند، حتی در افراد بدون بیماری قلبی. بنابراین هنگام تفسیر امواج TDI باید سن بیمار در نظر گرفته شود. همچنین شرایطی مانند تنگی میترال (Mitral Stenosis , تنگی دریچهٔ میترال)، نارسایی میترال (Mitral Regurgitation , نارسایی دریچهٔ میترال) و بیماریهای نفوذی مانند آمیلوئیدوز میتوانند الگوهای غیرمعمولی در امواج ‘E’ و ‘A’ ایجاد کنند.
در نهایت، TDI یکی از ابزارهای کلیدی در ارزیابی عملکرد دیاستولیک است، اما باید در کنار سایر شاخصهای اکوکاردیوگرافی مانند داپلر جریان میترال، داپلر وریدهای ریوی، اندازهٔ دهلیز چپ و ضخامت دیوارهها تفسیر شود. هیچ شاخصی بهتنهایی تشخیص قطعی ارائه نمیدهد، اما ترکیب E′، A’و E’/E تصویری جامع از وضعیت دیاستول قلب فراهم میکند. در فصل بعد، ارزیابی عملکرد سیستولیک با استفاده از TDI بهصورت کامل بررسی خواهد شد.
🩺ارزیابی عملکرد سیستولیک با استفاده از TDI
ارزیابی عملکرد سیستولیک قلب معمولاً با اندازهگیری EF (Ejection Fraction , کسر جهشی) انجام میشود، اما EF تنها بازتابدهندهٔ تغییرات حجمی بطن چپ است و ممکن است در مراحل اولیهٔ بسیاری از بیماریها طبیعی باقی بماند. در مقابل، اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) با اندازهگیری سرعت حرکت طولی میوکارد (Myocardium , عضلهٔ قلب)، امکان تشخیص زودهنگام اختلال عملکرد سیستولیک را فراهم میکند. مهمترین شاخص سیستولیک در TDI، موج S′ (S-prime , سرعت سیستولیک بافتی) است.
موج ‘S بازتابدهندهٔ حرکت طولی حلقهٔ میترال (Mitral Annulus , حلقهٔ دریچهٔ میترال) یا حلقهٔ تریکوسپید (Tricuspid Annulus , حلقهٔ دریچهٔ سهلتی) به سمت اپکس (Apex , نوک قلب) در مرحلهٔ سیستول است. این حرکت توسط فیبرهای طولی زیراندوکارد (Subendocardial Fibers , فیبرهای زیراندوکاردی) ایجاد میشود که نسبت به ایسکمی (Ischemia , کاهش خونرسانی) بسیار حساس هستند. بنابراین کاهش S′ میتواند اولین علامت اختلال عملکرد سیستولیک باشد، حتی زمانی که EF هنوز طبیعی است.
در بطن چپ، سرعت ‘S معمولاً از دو ناحیهٔ Lateral (لترال , جانبی) و Septal (سپتال , دیوارهٔ بینبطنی) حلقهٔ میترال اندازهگیری میشود. مقدار S′ لترال معمولاً بیشتر از سپتال است، زیرا دیوارهٔ لترال متحرکتر است. کاهش S′ لترال یا سپتال میتواند نشانهٔ اختلال عملکرد طولی بطن چپ باشد. این کاهش ممکن است در بیماریهایی مانند کاردیومیوپاتی (Cardiomyopathy , بیماری عضلهٔ قلب)، ایسکمی زیراندوکارد، یا سمیت قلبی ناشی از شیمیدرمانی (Chemotherapy-induced Cardiotoxicity , آسیب قلبی ناشی از داروهای سرطان) دیده شود.
یکی از کاربردهای مهم TDI در سیستول، تشخیص زودهنگام اختلال عملکرد قلب در بیماران تحت درمان با داروهای شیمیدرمانی است. بسیاری از داروهای ضدسرطان مانند آنتراسیکلینها (Anthracyclines , گروهی از داروهای شیمیدرمانی) ابتدا باعث کاهش عملکرد طولی میوکارد میشوند، در حالی که EF ممکن است برای مدت طولانی طبیعی باقی بماند. کاهش ‘S در این بیماران میتواند هشدار اولیهای برای شروع آسیب میوکارد باشد و امکان مداخلهٔ زودهنگام را فراهم کند.
در بطن راست، موج ‘S تریکوسپید یکی از معتبرترین شاخصهای عملکرد سیستولیک است. بطن راست بهطور طبیعی حرکت طولی بیشتری نسبت به بطن چپ دارد، زیرا بخش عمدهٔ پمپاژ آن توسط حرکت طولی انجام میشود. کاهش S′ تریکوسپید میتواند نشانهٔ نارسایی بطن راست، فشار خون ریوی (Pulmonary Hypertension , پرفشاری ریوی)، بیماریهای دریچهٔ سهلتی یا بیماریهای مزمن ریوی باشد. این شاخص در بسیاری از راهنماهای بالینی برای ارزیابی عملکرد بطن راست توصیه شده است.
یکی از مزیتهای مهم TDI در ارزیابی سیستول، تشخیص اختلال عملکرد طولی پنهان است. در بسیاری از بیماران، EF طبیعی است اما S′ کاهش یافته است. این حالت که به آن Subclinical LV Dysfunction (اختلال عملکرد پنهان بطن چپ) گفته میشود، در بیماران مبتلا به دیابت، فشار خون بالا، بیماریهای دریچهای و بیماران تحت شیمیدرمانی شایع است. تشخیص این مرحلهٔ پنهان میتواند از پیشرفت بیماری جلوگیری کند.
با وجود مزایای فراوان، TDI محدودیتهایی نیز دارد. وابستگی به زاویهٔ تابش (Angle Dependency , وابستگی به زاویه) یکی از مهمترین چالشهاست. اگر جهت حرکت بافت با جهت پرتو اولتراسوند همراستا نباشد، سرعت اندازهگیریشده کمتر از مقدار واقعی خواهد بود. همچنین TDI تنها سرعت را اندازهگیری میکند و اطلاعاتی دربارهٔ تغییر شکل میوکارد ارائه نمیدهد؛ بنابراین برای ارزیابی کامل عملکرد سیستولیک، باید در کنار Strain Imaging (استرین ایمیجینگ , تصویربرداری تغییر شکل میوکارد) استفاده شود.
در نهایت، TDI ابزار قدرتمندی برای ارزیابی عملکرد سیستولیک است، اما باید در کنار سایر شاخصهای اکوکاردیوگرافی تفسیر شود. هیچ شاخصی بهتنهایی تشخیص قطعی ارائه نمیدهد، اما ترکیب S′، EF، استرین و یافتههای بالینی تصویری جامع از عملکرد سیستولیک قلب فراهم میکند. در فصل بعد، ارزیابی عملکرد بطن راست با استفاده از TDI بهصورت کامل بررسی خواهد شد.
🩺ارزیابی عملکرد بطن راست با استفاده از TDI
ارزیابی عملکرد بطن راست یکی از چالشبرانگیزترین بخشهای اکوکاردیوگرافی است، زیرا بطن راست ساختاری پیچیده، شکل نامتقارن و الگوی انقباضی متفاوتی نسبت به بطن چپ دارد. برخلاف بطن چپ که عمدتاً از طریق ضخیمشدن شعاعی (Radial Thickening , افزایش ضخامت دیواره) پمپاژ میکند، بطن راست بخش عمدهٔ نیروی پمپاژ خود را از حرکت طولی (Longitudinal Motion , حرکت از پایهٔ قلب به سمت اپکس) بهدست میآورد. به همین دلیل، اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) ابزار بسیار حساسی برای ارزیابی عملکرد سیستولیک بطن راست محسوب میشود.
مهمترین شاخص TDI در بطن راست، موج S′ (S-prime , سرعت سیستولیک بافتی) است که از حلقهٔ تریکوسپید (Tricuspid Annulus , حلقهٔ دریچهٔ سهلتی) اندازهگیری میشود. این موج بازتابدهندهٔ حرکت طولی بطن راست در مرحلهٔ سیستول است. مقدار S′ معمولاً بالاتر از S′ بطن چپ است، زیرا بطن راست بهطور طبیعی حرکت طولی بیشتری دارد. کاهش S′ یکی از شاخصهای اولیهٔ اختلال عملکرد سیستولیک بطن راست است و در بسیاری از بیماریها دیده میشود، از جمله نارسایی بطن راست، فشار خون ریوی (Pulmonary Hypertension , پرفشاری ریوی)، بیماریهای دریچهٔ سهلتی و بیماریهای مزمن ریوی.
اندازهگیری S′ در نمای Apical Four-Chamber View (نمای چهارحفرهای اپیکال) انجام میشود، زیرا در این نما حرکت طولی بطن راست تقریباً در راستای پرتو اولتراسوند قرار دارد و وابستگی به زاویه (Angle Dependency , وابستگی به زاویهٔ تابش) به حداقل میرسد. حجم نمونه (Sample Volume , حجم نمونهبرداری) باید دقیقاً روی حلقهٔ تریکوسپید قرار گیرد تا سرعت واقعی حرکت طولی ثبت شود. قرارگیری اشتباه حجم نمونه روی دیوارهٔ بطن راست یا نواحی دارای کلاتر (Clutter , بازتابهای ناخواسته) میتواند باعث ثبت سرعتهای اشتباه شود.
یکی از کاربردهای مهم S′، ارزیابی بیماران مبتلا به Pulmonary Hypertension (پرفشاری ریوی) است. در این بیماران، افزایش فشار شریان ریوی باعث افزایش بار پسبار (Afterload , مقاومت خروجی) بطن راست میشود. بطن راست در مراحل اولیه با افزایش حرکت طولی جبران میکند، اما با پیشرفت بیماری، S′ کاهش مییابد. بنابراین کاهش S′ میتواند نشانهٔ زودهنگام نارسایی بطن راست در بیماران مبتلا به پرفشاری ریوی باشد.
در بیماریهای دریچهای، بهویژه نارسایی دریچهٔ سهلتی (Tricuspid Regurgitation , نارسایی دریچهٔ سهلتی)، S′ نقش مهمی در ارزیابی عملکرد بطن راست دارد. در نارسایی شدید تریکوسپید، ممکن است سرعت ‘S بهطور کاذب افزایش یابد، زیرا حجم برگشتی زیاد باعث افزایش حرکت حلقهٔ تریکوسپید میشود. بنابراین تفسیر S′ در این بیماران باید با احتیاط انجام شود و در کنار سایر شاخصها مانند TAPSE (Tricuspid Annular Plane Systolic Excursion , جابهجایی سیستولیک حلقهٔ تریکوسپید) و RV FAC (Fractional Area Change , تغییر کسری سطح بطن راست) بررسی شود.
TDI همچنین در ارزیابی بیماران مبتلا به بیماریهای مزمن ریوی مانند COPD (Chronic Obstructive Pulmonary Disease , بیماری انسدادی مزمن ریه) اهمیت دارد. در این بیماران، افزایش فشارهای ریوی و تغییرات ساختاری بطن راست میتواند باعث کاهش S′ شود. کاهش S′ در این بیماران معمولاً با کاهش ظرفیت عملکردی و افزایش مرگومیر همراه است و بنابراین شاخص مهمی برای پیشآگهی محسوب میشود.
یکی دیگر از کاربردهای TDI در بطن راست، ارزیابی بیماران مبتلا به Right Ventricular Infarction (انفارکتوس بطن راست) است. در این بیماران، کاهش ‘S در ناحیهٔ تریکوسپید میتواند نشانهٔ آسیب طولی بطن راست باشد. این کاهش ممکن است حتی زمانی که سایر شاخصها طبیعی بهنظر میرسند، دیده شود. بنابراین TDI میتواند ابزار حساسی برای تشخیص زودهنگام آسیب بطن راست در بیماران مبتلا به سکتهٔ قلبی باشد.
با وجود مزایای فراوان، TDI در بطن راست محدودیتهایی نیز دارد. وابستگی به زاویهٔ تابش یکی از مهمترین چالشهاست. همچنین در بیماران با آریتمی، مانند فیبریلاسیون دهلیزی، اندازهگیری S′ ممکن است دچار نوسان شود و نیاز به میانگینگیری از چند ضربان داشته باشد. علاوه بر این، TDI تنها سرعت را اندازهگیری میکند و اطلاعاتی دربارهٔ تغییر شکل میوکارد ارائه نمیدهد؛ بنابراین برای ارزیابی کامل عملکرد بطن راست باید در کنار Strain Imaging (استرین ایمیجینگ , تصویربرداری تغییر شکل میوکارد) استفاده شود.
در نهایت، TDI یکی از ابزارهای کلیدی در ارزیابی عملکرد بطن راست است. موج ‘S شاخصی ساده، تکرارپذیر و بسیار حساس برای تشخیص اختلال عملکرد سیستولیک بطن راست محسوب میشود. ترکیب S′ با سایر شاخصهای اکوکاردیوگرافی تصویری جامع از وضعیت بطن راست ارائه میدهد. در فصل بعد، کاربردهای بالینی پیشرفتهٔ TDI در بیماریهای مختلف قلبی بررسی خواهد شد.
🧩کاربردهای بالینی پیشرفتهٔ TDI
اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) در ابتدا بهعنوان روشی برای اندازهگیری سرعت حرکت حلقههای دریچهای معرفی شد، اما بهمرور زمان نقش آن در تشخیص و مدیریت بیماریهای قلبی بسیار گستردهتر شده است. امروزه TDI نهتنها برای ارزیابی عملکرد سیستولیک و دیاستولیک استفاده میشود، بلکه در تشخیص زودهنگام بیماریها، پایش درمان، ارزیابی پیشآگهی و حتی تصمیمگیریهای درمانی نقش مهمی دارد. این فصل به بررسی کاربردهای پیشرفتهٔ TDI در بیماریهای مختلف قلبی میپردازد.
یکی از مهمترین کاربردهای TDI، تشخیص زودهنگام Ischemia (ایسکمی , کاهش خونرسانی) است. فیبرهای طولی زیراندوکارد (Subendocardial Fibers , فیبرهای زیراندوکاردی) نسبت به ایسکمی بسیار حساس هستند و قبل از آنکه اختلالات واضحی در حرکت دیوارهها یا EF دیده شود، سرعتهای بافتی کاهش مییابند. کاهش موج S′ (سرعت سیستولیک بافتی) یا E′ (سرعت دیاستولیک اولیه) در ناحیهٔ درگیر میتواند اولین علامت ایسکمی باشد. این ویژگی باعث شده TDI در ارزیابی بیماران با درد قفسهٔ سینه، بیماری عروق کرونر و سکتهٔ قلبی اهمیت زیادی داشته باشد.
در Cardiomyopathies (کاردیومیوپاتیها یا بیماریهای عضلهٔ قلب) نیز TDI نقش مهمی دارد. در کاردیومیوپاتیهای ارتجاعی (Restrictive Cardiomyopathy , کاردیومیوپاتی محدودکننده)، موج ‘E بهشدت کاهش مییابد، در حالی که موج ‘A ممکن است افزایش یابد. در کاردیومیوپاتیهای هیپرتروفیک (Hypertrophic Cardiomyopathy , کاردیومیوپاتی هیپرتروفیک)، کاهش ‘S و ‘E در نواحی مختلف بطن چپ دیده میشود، حتی زمانی که EF طبیعی است. این الگوها به تشخیص نوع کاردیومیوپاتی و شدت درگیری کمک میکنند.
در بیماریهای دریچهای، TDI ابزار ارزشمندی برای ارزیابی اثرات همودینامیک بیماری بر عملکرد میوکارد است. در Mitral Regurgitation (نارسایی دریچهٔ میترال)، ممکن است سرعت S′ بهطور کاذب افزایش یابد، زیرا حجم برگشتی زیاد باعث افزایش حرکت حلقهٔ میترال میشود. در مقابل، در Mitral Stenosis (تنگی دریچهٔ میترال)، موج E′ معمولاً کاهش مییابد، زیرا ریلکسیشن میوکارد مختل شده است. در بیماریهای دریچهٔ آئورت، کاهش S′ میتواند نشانهٔ زودهنگام اختلال عملکرد بطن چپ باشد، حتی زمانی که EF طبیعی است.
یکی از کاربردهای مهم TDI، پایش بیماران تحت Chemotherapy (شیمیدرمانی) است. بسیاری از داروهای ضدسرطان مانند آنتراسیکلینها (Anthracyclines , گروهی از داروهای شیمیدرمانی) ابتدا باعث کاهش عملکرد طولی میوکارد میشوند، در حالی که EF ممکن است برای مدت طولانی طبیعی باقی بماند. کاهش S′ یا E′ در این بیماران میتواند هشدار اولیهای برای شروع آسیب میوکارد باشد و امکان مداخلهٔ زودهنگام را فراهم کند. این موضوع در راهنماهای بینالمللی نیز تأکید شده است.
در بیماران مبتلا به Heart Failure (نارسایی قلبی)، TDI نقش مهمی در تعیین نوع نارسایی و شدت آن دارد. در HFpEF (نارسایی قلبی با EF حفظشده)، موج ‘E کاهش مییابد و نسبت E’/E (ای تقسیم بر ایپرایم) افزایش پیدا میکند. در HFrEF (نارسایی قلبی با EF کاهشیافته)، کاهش S′ معمولاً شدیدتر است. این تفاوتها به پزشک کمک میکند نوع نارسایی را تشخیص دهد و درمان مناسب را انتخاب کند.
TDI همچنین در ارزیابی Dyssynchrony (دیسسینکرونی , عدم هماهنگی انقباضات) کاربرد دارد. در بیماران کاندید CRT (Cardiac Resynchronization Therapy , درمان بازهماهنگسازی قلب)، اختلاف زمانی بین امواج S′ در نواحی مختلف بطن چپ میتواند نشاندهندهٔ دیسسینکرونی باشد. هرچند امروزه روشهای پیشرفتهتری مانند استرین (Strain Imaging , تصویربرداری تغییر شکل میوکارد) جایگزین شدهاند، اما TDI همچنان در برخی مراکز استفاده میشود.
در بیماریهای نفوذی مانند Amyloidosis (آمیلوئیدوز , رسوب پروتئینهای غیرطبیعی در بافت قلب)، الگوی خاصی در TDI دیده میشود: کاهش شدید E′ و S′ در نواحی پایهای همراه با حفظ نسبی سرعتها در نواحی اپیکال. این الگو که به آن Apical Sparing (حفظ عملکرد اپیکال) گفته میشود، میتواند سرنخ مهمی برای تشخیص آمیلوئیدوز قلبی باشد.
در نهایت، TDI نهتنها یک ابزار تشخیصی، بلکه یک روش مهم برای پایش درمان و ارزیابی پیشآگهی است. کاهش S′ یا E′ معمولاً با افزایش مرگومیر و بدتر شدن وضعیت بالینی همراه است. بنابراین اندازهگیری منظم سرعتهای بافتی میتواند بهعنوان شاخصی برای پیگیری بیماران استفاده شود.
⚠️محدودیتها و خطاهای رایج در TDI
اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) با وجود دقت بالا و کاربردهای گسترده، محدودیتها و چالشهایی دارد که در صورت نادیدهگرفتن آنها میتواند منجر به تفسیر اشتباه شود. شناخت این محدودیتها برای هر متخصص اکو ضروری است، زیرا بسیاری از خطاهای رایج در TDI ناشی از مشکلات تکنیکی، وابستگی به زاویه، شرایط بیمار یا ویژگیهای فیزیولوژیک قلب است. این فصل بهطور کامل به بررسی این محدودیتها و راههای کاهش خطا میپردازد.
یکی از مهمترین محدودیتهای TDI، Angle Dependency (وابستگی به زاویهٔ تابش) است. داپلر تنها مؤلفهٔ سرعتی را اندازهگیری میکند که در راستای پرتو اولتراسوند قرار دارد. اگر زاویهٔ بین حرکت بافت و پرتو زیاد باشد، سرعت اندازهگیریشده کمتر از مقدار واقعی خواهد بود. در زاویههای نزدیک به ۹۰ درجه، سرعت تقریباً صفر ثبت میشود. این ویژگی باعث میشود انتخاب نماهای مناسب—بهویژه Apical Views (نماهای اپیکال)—برای اندازهگیری دقیق ضروری باشد.
یکی دیگر از محدودیتهای مهم، Tethering Effect (اثر کشش بافتی) است. این پدیده زمانی رخ میدهد که حرکت یک ناحیه تحت تأثیر حرکت نواحی مجاور قرار گیرد. برای مثال، در بیماران با اختلال حرکتی ناحیهای (Regional Wall Motion Abnormality , اختلال حرکت ناحیهای)، ممکن است سرعت حلقهٔ میترال طبیعی بهنظر برسد، در حالی که بخشهای دیگر دیواره دچار اختلال هستند. این موضوع میتواند منجر به تفسیر اشتباه عملکرد بطن چپ شود و باید هنگام تحلیل نتایج در نظر گرفته شود.
Loading Conditions (شرایط بارگذاری قلب) نیز تأثیر قابلتوجهی بر امواج TDI دارند. کاهش پیشبار (Preload , حجم خون ورودی) مانند کمآبی یا خونریزی میتواند باعث کاهش موج E داپلر جریان خون شود، در حالی که E′ ممکن است تغییر نکند. در مقابل، افزایش پیشبار مانند نارسایی قلبی یا نارسایی دریچهای میتواند سرعتهای بافتی را افزایش دهد. بنابراین تفسیر امواج TDI باید همیشه در زمینهٔ وضعیت همودینامیک بیمار انجام شود.
یکی از چالشهای تکنیکی TDI، Noise (نویز , نویز سیگنال) و Clutter (کلاتر , بازتابهای ناخواسته) است. حرکات قفسهٔ سینه، تنفس، بافتهای اطراف و حتی حرکات پروب میتوانند سیگنالهای اضافی ایجاد کنند. استفادهٔ صحیح از Wall Filters (فیلترهای دیوارهای)، کاهش Gain (گِین , تقویت سیگنال) و انتخاب حجم نمونهٔ کوچک میتواند کیفیت سیگنال را بهبود دهد. اپراتور باید مهارت کافی در تنظیم دستگاه داشته باشد تا از ثبت سیگنالهای کاذب جلوگیری شود.
یکی دیگر از محدودیتها، Inter-vendor Variability (تفاوت بین دستگاهها و برندها) است. دستگاههای مختلف اکو از الگوریتمهای متفاوتی برای پردازش سیگنالهای بافتی استفاده میکنند. این تفاوتها میتواند باعث اختلاف در مقادیر S′، E′ و”A بین دستگاههای مختلف شود. بنابراین هنگام پیگیری بیماران، بهتر است از یک دستگاه ثابت استفاده شود تا تغییرات واقعی عملکرد قلب با تغییرات ناشی از دستگاه اشتباه گرفته نشود.
در بیماران با Arrhythmias (آریتمیها , اختلالات ریتم قلب) مانند فیبریلاسیون دهلیزی، اندازهگیری امواج TDI دشوارتر میشود. در این بیماران، طول چرخهٔ قلبی متغیر است و امواج ‘E و ‘A ممکن است با یکدیگر ادغام شوند. در چنین شرایطی، باید میانگین چندین ضربان اندازهگیری شود تا دقت افزایش یابد. همچنین در تاکیکاردی، سرعتهای بافتی ممکن است بهطور کاذب افزایش یابند.
یکی از محدودیتهای مهم دیگر، Infiltrative Diseases (بیماریهای نفوذی) مانند آمیلوئیدوز است. در این بیماریها، سرعتهای بافتی ممکن است بهطور غیرطبیعی کاهش یابند، حتی زمانی که EF طبیعی است. این الگو میتواند باعث تفسیر اشتباه شود، مگر اینکه پزشک با الگوهای خاص این بیماریها آشنا باشد. در آمیلوئیدوز، معمولاً کاهش شدید ‘E و ‘S در نواحی پایهای همراه با حفظ نسبی عملکرد اپیکال دیده میشود.
TDI همچنین در بیماران با Severe Mitral Regurgitation (نارسایی شدید میترال) ممکن است مقادیر کاذب ایجاد کند. در این بیماران، حجم برگشتی زیاد باعث افزایش حرکت حلقهٔ میترال میشود و ممکن است S′ بهطور کاذب بالا باشد. بنابراین تفسیر ‘S در این بیماران باید با احتیاط انجام شود و در کنار سایر شاخصها مانند استرین (Strain Imaging , تصویربرداری تغییر شکل میوکارد) بررسی شود.
در نهایت، TDI تنها سرعت را اندازهگیری میکند و اطلاعاتی دربارهٔ تغییر شکل میوکارد ارائه نمیدهد. بنابراین برای ارزیابی کامل عملکرد قلب، باید در کنار روشهای پیشرفتهتر مانند Speckle Tracking Strain (استرین مبتنی بر نقاط بافتی) استفاده شود. ترکیب TDI با استرین و سایر شاخصهای اکوکاردیوگرافی تصویری جامع از عملکرد قلب ارائه میدهد.
🔮آیندهٔ TDI و تکنیکهای نوین در تصویربرداری قلب
اکوکاردیوگرافی TDI (Tissue Doppler Imaging , تصویربرداری داپلر بافتی) طی دو دههٔ گذشته یکی از ابزارهای اصلی ارزیابی عملکرد طولی قلب بوده است. با پیشرفت فناوریهای تصویربرداری، نقش TDI در حال تغییر است، اما همچنان جایگاه مهمی در تشخیص، پایش و پژوهشهای قلبی دارد. آیندهٔ TDI نهتنها به بهبود تکنیکهای موجود وابسته است، بلکه به ادغام آن با روشهای نوین مانند Strain Imaging (استرین ایمیجینگ , تصویربرداری تغییر شکل میوکارد)، 3D Echocardiography (اکوی سهبعدی) و Artificial Intelligence (هوش مصنوعی) بستگی دارد.
یکی از مهمترین روندهای آینده، ادغام TDI با Speckle Tracking Strain (استرین مبتنی بر نقاط بافتی) است. استرین برخلاف TDI وابسته به زاویه نیست و اطلاعاتی دربارهٔ تغییر شکل واقعی میوکارد ارائه میدهد. با این حال، TDI همچنان در برخی شرایط—مانند بیماران با کیفیت تصویر پایین یا در ارزیابی بطن راست—برتری دارد. ترکیب این دو روش میتواند تصویری دقیقتر از عملکرد طولی و شعاعی قلب ارائه دهد و به تشخیص زودهنگام اختلالات میوکارد کمک کند.
پیشرفت دیگر، استفاده از 3D Echocardiography (اکوکاردیوگرافی سهبعدی) در کنار TDI است. اکو سهبعدی امکان ارزیابی همزمان حرکات طولی، شعاعی و چرخشی قلب را فراهم میکند. در آینده، انتظار میرود نرمافزارهای پیشرفته بتوانند دادههای TDI را با دادههای سهبعدی ترکیب کنند تا مدلهای دقیقتری از عملکرد قلب ایجاد شود. این مدلها میتوانند در تشخیص بیماریهای پیچیده مانند کاردیومیوپاتیهای نفوذی یا دیسسینکرونی (Dyssynchrony , عدم هماهنگی انقباضات) بسیار مفید باشند.
یکی از هیجانانگیزترین حوزههای آیندهٔ TDI، ورود Artificial Intelligence (AI , هوش مصنوعی) و Machine Learning (یادگیری ماشینی) است. الگوریتمهای هوش مصنوعی میتوانند الگوهای پیچیدهای را در امواج ‘S′، E′ و A′ شناسایی کنند که برای چشم انسان قابلتشخیص نیستند. این الگوریتمها میتوانند در پیشبینی نارسایی قلبی، تشخیص زودهنگام سمیت قلبی ناشی از شیمیدرمانی و حتی تعیین خطر مرگومیر نقش مهمی داشته باشند. در آینده، احتمالاً دستگاههای اکو بهطور خودکار امواج TDI را تحلیل کرده و گزارشهای هوشمند ارائه خواهند داد.
پیشرفتهای نرمافزاری نیز نقش مهمی در آیندهٔ TDI دارند. دستگاههای جدید از High Frame Rate Imaging (تصویربرداری با نرخ فریم بالا) استفاده میکنند که امکان ثبت دقیقتر حرکات سریع میوکارد را فراهم میکند. این فناوری میتواند دقت اندازهگیری S′ و E′ را افزایش دهد و خطاهای ناشی از نویز یا حرکات اضافی را کاهش دهد. همچنین نرمافزارهای جدید امکان فیلترگذاری هوشمند و حذف خودکار کلاتر (Clutter , بازتابهای ناخواسته) را فراهم میکنند.
در حوزهٔ بالینی، انتظار میرود TDI نقش بیشتری در Personalized Medicine (پزشکی شخصیسازیشده) داشته باشد. با ترکیب دادههای TDI با اطلاعات ژنتیکی، بیومارکرها و دادههای بالینی، میتوان مدلهای پیشبینی دقیقتری برای بیماران ایجاد کرد. برای مثال، در بیماران مبتلا به دیابت یا فشار خون بالا، کاهش زودهنگام S′ یا E′ میتواند بهعنوان هشدار اولیه برای شروع درمانهای هدفمند استفاده شود.
در بیماران مبتلا به Heart Failure (نارسایی قلبی)، TDI در آینده میتواند نقش مهمی در انتخاب درمان و پایش پاسخ به درمان داشته باشد. کاهش S′ یا E′ ممکن است نشاندهندهٔ نیاز به تغییر داروها یا افزایش شدت درمان باشد. همچنین در بیماران کاندید CRT (Cardiac Resynchronization Therapy , درمان بازهماهنگسازی قلب)، تحلیل پیشرفتهٔ امواج TDI میتواند به انتخاب دقیقتر بیماران کمک کند.
در پژوهشهای قلبی، TDI همچنان ابزار ارزشمندی برای مطالعهٔ فیزیولوژی میوکارد است. سرعتهای بافتی میتوانند تغییرات بسیار ظریف در عملکرد قلب را نشان دهند که در سایر روشها قابلتشخیص نیستند. در آینده، ترکیب TDI با روشهای مولکولی و تصویربرداری پیشرفته میتواند به درک عمیقتری از بیماریهای قلبی منجر شود.
در نهایت، آیندهٔ TDI روشن و پویا است. با وجود ظهور روشهای جدید مانند استرین و اکو سهبعدی، TDI همچنان جایگاه مهمی در تصویربرداری قلبی دارد. پیشرفتهای نرمافزاری، ادغام با هوش مصنوعی و ترکیب با سایر تکنیکها باعث خواهد شد TDI در سالهای آینده دقیقتر، سریعتر و کاربردیتر شود. این تکنیک همچنان یکی از ابزارهای کلیدی در تشخیص، پایش و مدیریت بیماریهای قلبی باقی خواهد ماند.
❓پرسشهای متداول
اکو TDI دقیقاً چیست و چه فرقی با اکو معمولی دارد؟
TDI یک نوع خاص از اکوکاردیوگرافی است که بهجای اندازهگیری سرعت خون، سرعت حرکت عضلهٔ قلب را اندازه میگیرد. این یعنی به ما کمک میکند بفهمیم خودِ دیوارههای قلب چقدر خوب حرکت میکنند. در اکو معمولی بیشتر شکل و اندازهٔ قلب و قدرت پمپاژ آن بررسی میشود، اما TDI روی حرکت طولی و عملکرد ریزتر عضله تمرکز دارد. در TDI امواجی به نام S′، E′ و A′ ثبت میشود که هرکدام نشاندهندهٔ بخشی از حرکت قلب هستند. این امواج اطلاعاتی میدهند که در اکو معمولی دیده نمیشود. به همین دلیل TDI برای تشخیص زودهنگام مشکلات قلبی بسیار ارزشمند است. یکی از تفاوتهای مهم این است که TDI میتواند اختلال عملکرد قلب را حتی زمانی که EF طبیعی است نشان دهد. این موضوع در بیماریهایی مثل HFpEF یا کاردیوتوکسیسیتهٔ شیمیدرمانی اهمیت زیادی دارد. بهطور خلاصه، اکو معمولی ساختار و پمپاژ را نشان میدهد، اما TDI کیفیت حرکت عضله را. این دو روش مکمل هم هستند و پزشک معمولاً هر دو را با هم استفاده میکند.
چرا پزشک برای من TDI درخواست کرده است؟
پزشک زمانی TDI را درخواست میکند که بخواهد عملکرد دقیقتر عضلهٔ قلب را بررسی کند. بعضی مشکلات قلبی در مراحل اولیه در اکو معمولی دیده نمیشوند، اما در TDI قابل تشخیص هستند. بنابراین اگر پزشک شک داشته باشد که عملکرد طولی قلب شما کاهش یافته، TDI بهترین ابزار است. در بسیاری از بیماریها مثل فشار خون بالا، دیابت، چاقی، یا مشکلات دریچهای، ممکن است عملکرد قلب قبل از کاهش EF دچار اختلال شود. TDI کمک میکند این تغییرات زودتر دیده شوند. این یعنی تشخیص سریعتر و درمان مؤثرتر. گاهی پزشک برای بررسی فشار پرشدگی قلب (E/E′) هم TDI را درخواست میکند. این شاخص به او کمک میکند بفهمد قلب شما چقدر سخت پر میشود و آیا نشانهای از نارسایی قلبی وجود دارد یا نه. اگر تحت شیمیدرمانی هستید، TDI میتواند اولین تغییرات ناشی از کاردیوتوکسیسیته را نشان دهد. این یعنی پزشک میتواند قبل از آسیب جدی، درمان را تنظیم کند. در کل، پزشک TDI را زمانی درخواست میکند که بخواهد تصویری دقیقتر و عمیقتر از عملکرد قلب شما داشته باشد.
آیا TDI درد دارد یا نیاز به تزریق دارد؟
خیر، TDI هیچ دردی ندارد. این روش دقیقاً مثل اکو معمولی انجام میشود و فقط یک پروب روی قفسهٔ سینه قرار میگیرد. هیچ سوزن، تزریق یا مادهٔ حاجب استفاده نمیشود. بنابراین کاملاً غیرتهاجمی و راحت است. در طول انجام TDI فقط باید آرام دراز بکشید و تکنسین پروب را روی نقاط مختلف قفسهٔ سینه حرکت میدهد. ممکن است کمی فشار احساس کنید، اما دردناک نیست. کل فرایند معمولاً چند دقیقه بیشتر طول نمیکشد. چون TDI از امواج صوتی استفاده میکند، هیچ خطری برای بدن ندارد. این امواج همان امواجی هستند که در سونوگرافی بارداری استفاده میشود. بنابراین حتی برای کودکان و زنان باردار هم بیخطر است. هیچ آمادگی خاصی هم لازم نیست. لازم نیست ناشتا باشید یا داروی خاصی قطع کنید. فقط کافی است در زمان تعیینشده مراجعه کنید. بهطور خلاصه: TDI یک تست ساده، سریع، بدون درد و بدون تزریق است.
آیا TDI همان داپلر است یا چیز متفاوتی است؟
TDI از نظر تکنیکی نوعی داپلر است، اما کاربرد آن کاملاً متفاوت است. داپلر معمولی سرعت خون را اندازه میگیرد، اما TDI سرعت حرکت عضلهٔ قلب را. این تفاوت باعث میشود اطلاعاتی که از TDI به دست میآید بسیار متفاوت و تکمیلی باشد. در داپلر معمولی، پزشک به دنبال جریان خون از میان دریچهها یا داخل رگهاست. اما در TDI، تمرکز روی حلقهٔ میترال و تریکوسپید و حرکت طولی قلب است. این حرکت یکی از حساسترین شاخصهای سلامت عضلهٔ قلب است. TDI امواج S′، E′ و A′ را ثبت میکند که هرکدام نشاندهندهٔ بخشی از چرخهٔ قلب هستند. این امواج در داپلر معمولی دیده نمیشوند. بنابراین TDI اطلاعاتی میدهد که هیچ روش دیگری نمیدهد. به همین دلیل TDI برای تشخیص زودهنگام نارسایی قلبی، اختلال دیاستولیک، کاردیوتوکسیسیتهٔ شیمیدرمانی و بیماریهای دریچهای بسیار مهم است. داپلر معمولی بهتنهایی این جزئیات را نشان نمیدهد. پس TDI و داپلر معمولی دو ابزار متفاوت هستند که هرکدام نقش خاصی دارند و معمولاً با هم استفاده میشوند.
آیا TDI میتواند مشکل قلبی را زودتر از اکو معمولی تشخیص دهد؟
بله، یکی از مهمترین مزیتهای TDI همین است. بسیاری از مشکلات قلبی ابتدا باعث کاهش حرکت طولی قلب میشوند، نه کاهش EF. اکو معمولی معمولاً زمانی تغییر را نشان میدهد که مشکل پیشرفتهتر شده باشد. در بیماریهایی مثل HFpEF، دیابت، فشار خون بالا یا چاقی، ممکن است EF کاملاً طبیعی باشد اما E′ یا S′ کاهش یافته باشد. این یعنی قلب در مراحل اولیه دچار اختلال شده، اما هنوز پمپاژ کلی آن طبیعی است. TDI این مرحلهٔ پنهان را آشکار میکند. در کاردیوتوکسیسیتهٔ ناشی از شیمیدرمانی، TDI میتواند قبل از اینکه EF افت کند، کاهش S′ و E′ را نشان دهد. این موضوع برای پیشگیری از آسیب دائمی قلب بسیار حیاتی است. در بیماریهای دریچهای هم TDI میتواند نشان دهد که آیا عضلهٔ قلب تحت فشار قرار گرفته یا خیر، حتی اگر ظاهر اکو طبیعی باشد. این کمک میکند تصمیمگیری درمانی دقیقتر انجام شود. بهطور خلاصه: TDI یک ابزار فوقالعاده برای تشخیص زودهنگام مشکلات قلبی است، زمانی که هنوز هیچ علامت یا تغییر واضحی در اکو معمولی دیده نمیشود.
اگر E′ من پایین باشد یعنی چه؟
وقتی مقدار E′ پایین است، یعنی عضلهٔ قلب در مرحلهٔ شلشدن اولیه (دیاستول اولیه) خوب حرکت نمیکند. این مرحله یکی از مهمترین بخشهای پر شدن قلب است و کاهش آن میتواند نشانهٔ اختلال دیاستولیک باشد. بسیاری از بیماران با فشار خون بالا، دیابت یا سن بالا این تغییر را تجربه میکنند. پایین بودن E′ لزوماً به معنای نارسایی قلبی نیست، اما نشان میدهد که قلب برای پر شدن نیاز به فشار بیشتری دارد. این موضوع میتواند باعث تنگی نفس، خستگی یا کاهش تحمل فعالیت شود، حتی اگر EF طبیعی باشد. به همین دلیل پزشکان به E′ اهمیت زیادی میدهند. گاهی کاهش E′ اولین علامت بیماریهایی مثل HFpEF است؛ یعنی قلب از نظر پمپاژ خوب کار میکند، اما در شلشدن مشکل دارد. این مرحله معمولاً در اکو معمولی دیده نمیشود و فقط TDI آن را نشان میدهد. در برخی افراد، کاهش E′ ممکن است به دلیل افزایش سن باشد و الزاماً بیماری جدی را نشان ندهد. پزشک همیشه E′ را همراه با سایر یافتهها تفسیر میکند، نه بهتنهایی. بهطور کلی، E′ پایین یعنی حرکت طولی قلب در مرحلهٔ شلشدن کاهش یافته و باید علت آن بررسی شود.
اگر S′ پایین باشد یعنی قلبم ضعیف شده؟
S′ نشاندهندهٔ قدرت انقباض طولی قلب است. وقتی S′ پایین باشد، یعنی حرکت رو به پایین حلقهٔ میترال در زمان سیستول کاهش یافته است. این موضوع میتواند نشانهٔ کاهش عملکرد عضلهٔ قلب باشد، حتی اگر EF هنوز طبیعی باشد. پایین بودن S′ همیشه به معنای نارسایی قلبی نیست، اما میتواند اولین علامت ضعف عضلهٔ قلب باشد. در برخی بیماریها مثل فشار خون بالا، دیابت یا بیماریهای دریچهای، S′ قبل از EF کاهش پیدا میکند. در کاردیوتوکسیسیتهٔ شیمیدرمانی، کاهش S′ یکی از اولین نشانههای آسیب قلبی است. به همین دلیل پزشکان در بیماران تحت شیمیدرمانی به S′ توجه ویژه دارند. این کاهش ممکن است قبل از هر علامت دیگری دیده شود. گاهی S′ پایین به دلیل شرایط موقتی مثل ضربان بالا، کمآبی یا استرس نیز دیده میشود. بنابراین پزشک همیشه آن را در کنار سایر یافتهها بررسی میکند. بهطور خلاصه، S′ پایین میتواند نشانهٔ کاهش عملکرد طولی قلب باشد، اما تفسیر دقیق آن به شرایط بالینی فرد بستگی دارد.
آیا TDI میتواند HFpEF را تشخیص دهد؟
TDI یکی از بهترین ابزارها برای کمک به تشخیص HFpEF است. در HFpEF معمولاً EF طبیعی است، اما عملکرد طولی و شلشدن قلب مختل میشود. این اختلال دقیقاً همان چیزی است که TDI بهخوبی نشان میدهد. کاهش E′ یکی از شاخصهای اصلی HFpEF است. وقتی E′ پایین باشد، یعنی قلب برای پر شدن نیاز به فشار بیشتری دارد. این موضوع با افزایش E/E′ همراه میشود که پزشک از آن برای تخمین فشار پرشدگی استفاده میکند. در بسیاری از بیماران، HFpEF سالها قبل از بروز علائم قابلتشخیص است، اما فقط اگر TDI انجام شود. اکو معمولی معمولاً در این مرحله طبیعی است و چیزی نشان نمیدهد. TDI به پزشک کمک میکند بفهمد آیا تنگی نفس بیمار ناشی از مشکل قلبی است یا علت دیگری دارد. این موضوع در بیماران مسن، دیابتی یا چاق بسیار مهم است. بنابراین TDI بهتنهایی تشخیص قطعی نمیدهد، اما یکی از مهمترین بخشهای ارزیابی HFpEF است و نقش کلیدی در تشخیص زودهنگام دارد.
آیا TDI میتواند بفهمد که من نارسایی قلبی دارم یا نه؟
TDI میتواند نشانههای اولیهٔ نارسایی قلبی را نشان دهد، حتی زمانی که EF طبیعی است. این موضوع بسیار مهم است، چون بسیاری از بیماران در مراحل اولیه هیچ علامتی ندارند و اکو معمولی هم طبیعی به نظر میرسد. کاهش S′ میتواند نشاندهندهٔ ضعف انقباض طولی قلب باشد. این تغییر معمولاً قبل از کاهش EF اتفاق میافتد. بنابراین TDI میتواند هشدار زودهنگام بدهد. کاهش E′ نیز نشان میدهد که قلب در شلشدن مشکل دارد. این اختلال میتواند باعث افزایش فشار پرشدگی و بروز علائمی مثل تنگی نفس شود. TDI این تغییر را دقیقتر از هر روش دیگری نشان میدهد. در نارسایی قلبی با EF حفظشده (HFpEF)، TDI یکی از مهمترین ابزارهای تشخیصی است. بدون TDI، بسیاری از این بیماران تشخیص داده نمیشوند. در نتیجه، TDI میتواند اطلاعات بسیار ارزشمندی دربارهٔ عملکرد قلب بدهد و در تشخیص نارسایی قلبی نقش مهمی دارد، اما همیشه همراه با سایر یافتهها تفسیر میشود.
آیا TDI میتواند فشار پرشدگی قلب را نشان دهد؟
بله، یکی از کاربردهای اصلی TDI همین است. پزشکان از نسبت E/E′ برای تخمین فشار پرشدگی قلب استفاده میکنند. این نسبت نشان میدهد قلب چقدر سخت پر میشود و آیا فشار داخل آن بالا رفته یا نه. وقتی E′ پایین باشد، یعنی شلشدن قلب ضعیف است. اگر همزمان موج E (در داپلر میترال) بالا باشد، نسبت E/E′ افزایش پیدا میکند. این افزایش معمولاً نشانهٔ بالا بودن فشار پرشدگی است. این شاخص در بیمارانی که تنگی نفس دارند بسیار کمککننده است. پزشک میتواند بفهمد آیا مشکل از قلب است یا علت دیگری دارد. این موضوع در بیماران مسن یا دیابتی بسیار مهم است. E/E′ یکی از معتبرترین شاخصهای غیرتهاجمی برای ارزیابی فشار پرشدگی است و در بسیاری از دستورالعملهای علمی توصیه شده است. TDI این امکان را فراهم میکند بدون نیاز به روشهای تهاجمی مثل کاتتریزاسیون. بهطور خلاصه، TDI یکی از بهترین روشها برای تخمین فشار پرشدگی قلب است و نقش مهمی در تشخیص اختلال دیاستولیک دارد.
آیا TDI میتواند EF طبیعی را هم بررسی کند؟
TDI بهطور مستقیم EF را اندازه نمیگیرد، اما میتواند اطلاعاتی بدهد که EF بهتنهایی قادر به نشاندادن آن نیست. EF فقط قدرت پمپاژ کلی قلب را نشان میدهد، اما TDI حرکت طولی عضلهٔ قلب را بررسی میکند که بسیار حساستر است. به همین دلیل ممکن است EF طبیعی باشد اما TDI اختلال را نشان دهد. در بسیاری از بیماریها، اولین بخشی که دچار مشکل میشود حرکت طولی قلب است، نه EF. این یعنی ممکن است ظاهر قلب در اکو معمولی طبیعی باشد، اما S′ یا E′ کاهش یافته باشد. این کاهش نشاندهندهٔ اختلال عملکرد پنهان است. در بیماران با فشار خون بالا، دیابت یا چاقی، EF معمولاً تا مدتها طبیعی باقی میماند، اما TDI میتواند تغییرات اولیه را آشکار کند. این موضوع به پزشک کمک میکند بیماری را زودتر تشخیص دهد. بنابراین TDI مکمل EF است و اطلاعاتی میدهد که EF بهتنهایی قادر به ارائهٔ آن نیست. پزشک معمولاً هر دو را با هم بررسی میکند تا تصویر کاملتری از عملکرد قلب داشته باشد. بهطور خلاصه: EF طبیعی به معنای سلامت کامل قلب نیست و TDI میتواند اختلالات پنهان را نشان دهد.
۱۲) آیا TDI میتواند بفهمد مشکل من از قلب است یا ریه؟
TDI میتواند کمک کند تشخیص داده شود که تنگی نفس بیمار بیشتر به دلیل مشکل قلبی است یا علت دیگری دارد. اگر E′ پایین باشد و E/E′ بالا برود، معمولاً نشاندهندهٔ افزایش فشار پرشدگی قلب است. این یعنی قلب در شلشدن مشکل دارد و تنگی نفس احتمالاً منشأ قلبی دارد. اگر S′ پایین باشد، ممکن است نشاندهندهٔ ضعف انقباض قلب باشد. این هم میتواند باعث تنگی نفس شود. بنابراین TDI میتواند سرنخهایی بدهد که مشکل از قلب است. در مقابل، اگر S′ و E′ طبیعی باشند و E/E′ بالا نرفته باشد، احتمال اینکه تنگی نفس منشأ ریوی داشته باشد بیشتر میشود. این موضوع به پزشک کمک میکند مسیر تشخیص را دقیقتر انتخاب کند. البته TDI بهتنهایی تشخیص قطعی نمیدهد، اما یکی از بهترین ابزارها برای افتراق مشکلات قلبی از مشکلات ریوی است. پزشک معمولاً آن را همراه با شرح حال، معاینه و سایر تستها تفسیر میکند. بهطور کلی، TDI میتواند نقش مهمی در تشخیص علت تنگی نفس داشته باشد.
آیا TDI برای همهٔ بیماران لازم است؟
خیر، TDI برای همهٔ بیماران ضروری نیست. بسیاری از افراد با اکو معمولی بهخوبی ارزیابی میشوند و نیازی به TDI ندارند. پزشک فقط زمانی TDI را درخواست میکند که بخواهد عملکرد دقیقتر عضلهٔ قلب را بررسی کند. در بیمارانی که فشار خون بالا، دیابت، چاقی، بیماریهای دریچهای یا سابقهٔ شیمیدرمانی دارند، TDI بسیار مفید است. این افراد بیشتر در معرض اختلال عملکرد طولی قلب هستند و TDI میتواند تغییرات اولیه را نشان دهد. در بیمارانی که تنگی نفس دارند اما EF طبیعی است، TDI یکی از بهترین ابزارها برای بررسی اختلال دیاستولیک است. این موضوع در تشخیص HFpEF اهمیت زیادی دارد. در برخی موارد، پزشک برای پیگیری روند درمان یا بررسی پیشرفت بیماری نیز TDI را تکرار میکند. اما این تصمیم همیشه بر اساس شرایط فردی بیمار گرفته میشود. بهطور خلاصه، TDI یک تست هدفمند است و فقط زمانی انجام میشود که اطلاعات اضافی و مهمی برای پزشک فراهم کند.
آیا TDI میتواند اشتباه کند؟
مثل هر تست پزشکی، TDI هم محدودیتهایی دارد. کیفیت تصویر، تجربهٔ تکنسین و شرایط بیمار میتواند روی دقت نتایج تأثیر بگذارد. اگر بیمار نتواند خوب نفس بکشد یا حرکت کند، ممکن است ثبت امواج سختتر شود. گاهی زاویهٔ اندازهگیری مناسب نیست و این میتواند باعث شود سرعت واقعی حرکت عضله کمتر یا بیشتر از مقدار واقعی دیده شود. به همین دلیل تکنسین باید زاویهٔ مناسب را پیدا کند. در برخی بیماران با ضربان قلب خیلی بالا یا آریتمی، امواج TDI ممکن است واضح نباشند. پزشک معمولاً این موارد را در نظر میگیرد و نتایج را با احتیاط تفسیر میکند. با این حال، وقتی TDI درست انجام شود، یکی از دقیقترین و قابلاعتمادترین روشها برای بررسی عملکرد طولی قلب است. بسیاری از دستورالعملهای علمی آن را توصیه کردهاند. بهطور کلی، TDI میتواند محدودیت داشته باشد، اما اشتباهات آن معمولاً قابل تشخیص و قابل اصلاح هستند.
آیا لازم است TDI را دوباره تکرار کنم؟
تکرار TDI بستگی به شرایط بیمار دارد. اگر پزشک بخواهد روند بیماری را پیگیری کند یا ببیند درمان مؤثر بوده یا نه، ممکن است TDI را دوباره درخواست کند. این کار به پزشک کمک میکند تغییرات کوچک را هم تشخیص دهد. در بیمارانی که تحت شیمیدرمانی هستند، تکرار TDI بسیار مهم است. چون کاهش S′ یا E′ ممکن است قبل از افت EF دیده شود و پزشک میتواند درمان را تنظیم کند تا از آسیب بیشتر جلوگیری شود. در بیماران با HFpEF یا فشار خون بالا، تکرار TDI میتواند نشان دهد آیا عملکرد دیاستولیک بهتر شده یا بدتر. این اطلاعات برای تنظیم داروها مفید است. اگر TDI اولیه طبیعی باشد و بیمار علائم جدیدی پیدا کند، ممکن است پزشک برای بررسی دوباره آن را تکرار کند. اما اگر وضعیت پایدار باشد، معمولاً نیازی به تکرار مکرر نیست. بهطور خلاصه، تکرار TDI یک تصمیم بالینی است و پزشک بر اساس شرایط فردی بیمار آن را تعیین میکند.
آیا TDI برای تشخیص پرفشاری ریوی هم استفاده میشود؟
TDI میتواند اطلاعات مهمی دربارهٔ عملکرد بطن راست بدهد، و این موضوع در پرفشاری ریوی بسیار ارزشمند است. در این بیماری، فشار داخل ریهها بالا میرود و بطن راست مجبور میشود سختتر کار کند. اولین بخشی که تحت فشار قرار میگیرد، حرکت طولی حلقهٔ تریکوسپید است. در TDI، موج S′ در حلقهٔ تریکوسپید نشاندهندهٔ قدرت انقباض بطن راست است. وقتی این موج کاهش پیدا میکند، یعنی بطن راست تحت فشار است یا عملکرد آن کاهش یافته. این تغییر معمولاً قبل از اینکه علائم شدید ظاهر شوند دیده میشود. پزشک از TDI برای ارزیابی شدت درگیری بطن راست استفاده میکند. اگر S′ خیلی پایین باشد، ممکن است نشاندهندهٔ فشار بالای ریهها یا نارسایی بطن راست باشد. این اطلاعات به تصمیمگیری درمانی کمک میکند. TDI بهتنهایی تشخیص قطعی پرفشاری ریوی نمیدهد، اما یکی از ابزارهای مهم برای بررسی اثرات آن بر قلب است. پزشک معمولاً آن را همراه با داپلر جریان ریوی و سایر یافتهها تفسیر میکند. بهطور خلاصه، TDI نقش مهمی در ارزیابی عملکرد بطن راست در پرفشاری ریوی دارد.
آیا TDI میتواند کاردیوتوکسیسیتهٔ شیمیدرمانی را زود تشخیص دهد؟
بله، یکی از مهمترین کاربردهای TDI همین است. برخی داروهای شیمیدرمانی میتوانند به عضلهٔ قلب آسیب بزنند، اما این آسیب معمولاً ابتدا در حرکت طولی قلب دیده میشود، نه در EF. TDI دقیقاً همین حرکت طولی را اندازه میگیرد. در مراحل اولیهٔ کاردیوتوکسیسیته، موج S′ و گاهی E′ کاهش پیدا میکنند. این کاهش ممکن است زمانی رخ دهد که EF هنوز کاملاً طبیعی است. بنابراین TDI میتواند هشدار بسیار زودهنگام بدهد. پزشکان معمولاً قبل از شروع شیمیدرمانی و سپس در فواصل مشخص TDI را انجام میدهند تا کوچکترین تغییرات را تشخیص دهند. این کار کمک میکند درمان بهموقع تنظیم شود و از آسیب دائمی جلوگیری شود. اگر TDI کاهش S′ را نشان دهد، پزشک ممکن است داروها را تغییر دهد یا درمان محافظتی قلب را شروع کند. این تصمیمها میتوانند از آسیب جدی جلوگیری کنند. بهطور خلاصه، TDI یکی از حساسترین روشها برای تشخیص زودهنگام آسیب قلبی ناشی از شیمیدرمانی است.
آیا TDI میتواند بفهمد که EF من طبیعی است ولی عملکرد طولیام مختل شده؟
بله، این دقیقاً یکی از مهمترین مزیتهای TDI است. EF فقط قدرت پمپاژ کلی قلب را نشان میدهد، اما عملکرد طولی قلب ممکن است خیلی زودتر دچار اختلال شود. این اختلال در اکو معمولی دیده نمیشود. وقتی S′ یا E′ پایین باشد، یعنی حرکت طولی قلب کاهش یافته است. این تغییر میتواند نشانهٔ اولیهٔ بیماریهایی مثل HFpEF، فشار خون بالا، دیابت یا کاردیوتوکسیسیته باشد. در این شرایط EF ممکن است هنوز طبیعی باشد. بسیاری از بیماران با EF طبیعی اما S′ یا E′ پایین، علائمی مثل تنگی نفس یا خستگی دارند. TDI کمک میکند علت این علائم مشخص شود. بدون TDI ممکن است این بیماران تشخیص داده نشوند. پزشک معمولاً TDI را برای بیمارانی که علائم دارند اما EF طبیعی است درخواست میکند. این کار کمک میکند اختلال عملکرد پنهان قلب آشکار شود. بهطور خلاصه، TDI میتواند اختلال عملکرد قلب را حتی زمانی که EF طبیعی است نشان دهد.
آیا TDI در بیماریهای دریچهای هم کاربرد دارد؟
بله، TDI در بیماریهای دریچهای بسیار مفید است. در برخی بیماران، دریچهها ممکن است مشکل داشته باشند اما EF هنوز طبیعی باشد. TDI میتواند نشان دهد که آیا عضلهٔ قلب تحت فشار قرار گرفته یا خیر. در تنگی آئورت، ممکن است EF طبیعی باشد اما S′ کاهش پیدا کند. این یعنی عضلهٔ قلب در حال ضعیف شدن است، حتی اگر ظاهر اکو طبیعی باشد. این اطلاعات برای تصمیمگیری دربارهٔ زمان جراحی بسیار مهم است. در نارسایی میترال، TDI میتواند نشان دهد که آیا بطن چپ هنوز عملکرد طولی خوبی دارد یا خیر. اگر S′ یا E′ کاهش یافته باشد، ممکن است نشاندهندهٔ شروع آسیب عضلهٔ قلب باشد. پزشک از TDI برای ارزیابی شدت درگیری عضلهٔ قلب در کنار داپلر جریان دریچهها استفاده میکند. این ترکیب اطلاعات بسیار دقیقی میدهد. بهطور خلاصه، TDI یکی از ابزارهای کلیدی در ارزیابی بیماران با بیماریهای دریچهای است.
آیا TDI میتواند شدت بیماری قلبی را پیشبینی کند؟
TDI میتواند اطلاعاتی بدهد که به پیشبینی روند بیماری کمک کند. کاهش S′ معمولاً با افزایش خطر بستری یا بدتر شدن عملکرد قلب همراه است. این موضوع در مطالعات مختلف دیده شده است. کاهش E′ نیز میتواند نشاندهندهٔ افزایش فشار پرشدگی و احتمال بروز علائم باشد. بنابراین پزشک میتواند از این اطلاعات برای برنامهریزی درمان استفاده کند. در برخی بیماریها مثل HFpEF یا پرفشاری ریوی، TDI میتواند نشان دهد که آیا بیمار در معرض خطر بیشتری قرار دارد یا خیر. این موضوع به پزشک کمک میکند مراقبت دقیقتری ارائه دهد. البته TDI بهتنهایی پیشبینی قطعی نمیدهد، اما یکی از بهترین شاخصها برای ارزیابی عملکرد طولی قلب است. پزشک همیشه آن را همراه با سایر یافتهها تفسیر میکند. بهطور خلاصه، TDI میتواند سرنخهای مهمی دربارهٔ شدت و روند بیماری قلبی بدهد.
عدد E/E′ من یعنی چه و آیا باید نگران باشم؟
نسبت E/E′ یکی از مهمترین شاخصها برای تخمین فشار پرشدگی قلب است. این عدد نشان میدهد قلب شما هنگام پر شدن چقدر تحت فشار قرار دارد. اگر این عدد بالا باشد، یعنی قلب برای پر شدن نیاز به فشار بیشتری دارد و ممکن است نشانهٔ اختلال دیاستولیک باشد. بالا بودن E/E′ همیشه به معنای بیماری شدید نیست، اما نشان میدهد که قلب در شلشدن مشکل دارد. این موضوع میتواند باعث تنگی نفس، خستگی یا کاهش تحمل فعالیت شود. پزشک معمولاً این عدد را همراه با سایر یافتهها بررسی میکند. گاهی افزایش E/E′ به دلیل شرایط موقتی مثل ضربان بالا، استرس یا کمآبی دیده میشود. بنابراین یک عدد بهتنهایی کافی نیست و باید در کنار علائم و سایر تستها تفسیر شود. اگر پزشک تشخیص دهد که E/E′ بالا است، ممکن است توصیههایی دربارهٔ کنترل فشار خون، کاهش نمک، یا تنظیم داروها بدهد. این اقدامات میتوانند فشار پرشدگی را کاهش دهند. بهطور خلاصه، E/E′ یک شاخص مهم است، اما تفسیر آن همیشه باید توسط پزشک و در کنار سایر یافتهها انجام شود.
آیا نتایج TDI من میتواند در طول زمان بهتر شود؟
بله، در بسیاری از موارد نتایج TDI میتواند با درمان مناسب بهتر شود. اگر علت کاهش S′ یا E′ فشار خون بالا، دیابت یا اضافهوزن باشد، کنترل این عوامل میتواند عملکرد قلب را بهبود دهد. تغییر سبک زندگی نقش مهمی دارد. در برخی بیماران، داروهایی که برای کنترل فشار خون یا بهبود عملکرد قلب تجویز میشوند میتوانند باعث بهتر شدن نتایج TDI شوند. این تغییرات معمولاً تدریجی هستند و نیاز به پیگیری دارند. اگر کاهش S′ یا E′ به دلیل کاردیوتوکسیسیتهٔ شیمیدرمانی باشد، پزشک ممکن است درمان را تنظیم کند تا از آسیب بیشتر جلوگیری شود. در برخی موارد، عملکرد قلب پس از پایان درمان بهتر میشود. در بیماریهایی مثل HFpEF، بهبود کامل ممکن است دشوار باشد، اما کنترل عوامل خطر میتواند از بدتر شدن جلوگیری کند و گاهی باعث بهبود نسبی شود. بهطور کلی، نتایج TDI ثابت نیستند و بسته به علت زمینهای میتوانند بهتر یا بدتر شوند. پیگیری منظم بسیار مهم است.
آیا داروها میتوانند S′ یا E′ را بهتر کنند؟
برخی داروها میتوانند به بهبود عملکرد طولی قلب کمک کنند، اما این موضوع به علت زمینهای بستگی دارد. اگر کاهش S′ یا E′ به دلیل فشار خون بالا باشد، داروهای کنترل فشار خون میتوانند مؤثر باشند. در بیماران با HFpEF، داروهایی که فشار پرشدگی را کاهش میدهند ممکن است باعث بهبود E′ شوند. البته این بهبود معمولاً تدریجی است و نیاز به پیگیری دارد. در کاردیوتوکسیسیتهٔ شیمیدرمانی، داروهای محافظتکنندهٔ قلب ممکن است از کاهش بیشتر S′ جلوگیری کنند. گاهی پس از پایان درمان، عملکرد طولی تا حدی بهتر میشود. در برخی بیماریها مثل آمیلوئیدوز یا HCM، داروها ممکن است تأثیر محدودی داشته باشند، اما میتوانند علائم را کنترل کنند. در این موارد، TDI بیشتر برای پیگیری روند بیماری استفاده میشود. بهطور خلاصه، داروها میتوانند تأثیر داشته باشند، اما میزان بهبود به علت اصلی بستگی دارد.
آیا ورزش روی نتایج TDI تأثیر دارد؟
ورزش منظم میتواند تأثیر مثبت روی عملکرد قلب داشته باشد، اما نوع و شدت ورزش بسیار مهم است. فعالیتهای هوازی سبک تا متوسط معمولاً باعث بهبود عملکرد طولی قلب میشوند. در بیماران با فشار خون بالا یا دیابت، ورزش میتواند به بهبود E′ کمک کند، چون این بیماریها روی شلشدن قلب تأثیر میگذارند. کاهش وزن نیز نقش مهمی دارد. در برخی بیماران با نارسایی قلبی، ورزش تحت نظر پزشک میتواند باعث افزایش S′ شود. البته این موضوع باید با احتیاط انجام شود و برنامهٔ ورزشی باید مناسب وضعیت بیمار باشد. ورزش شدید یا نامناسب ممکن است در برخی بیماریها مثل HCM یا آمیلوئیدوز مناسب نباشد. بنابراین همیشه باید با پزشک مشورت شود. بهطور کلی، ورزش مناسب میتواند به بهبود عملکرد قلب کمک کند، اما باید با شرایط فردی هماهنگ باشد.
آیا لازم است TDI را دوباره تکرار کنم؟
تکرار TDI بستگی به شرایط بیمار دارد. اگر پزشک بخواهد روند بیماری را پیگیری کند یا ببیند درمان مؤثر بوده یا نه، ممکن است TDI را دوباره درخواست کند. این کار به پزشک کمک میکند تغییرات کوچک را هم تشخیص دهد. در بیماران تحت شیمیدرمانی، تکرار TDI بسیار مهم است. چون کاهش S′ یا E′ ممکن است قبل از افت EF دیده شود و پزشک میتواند درمان را تنظیم کند تا از آسیب بیشتر جلوگیری شود. در بیماران با HFpEF یا فشار خون بالا، تکرار TDI میتواند نشان دهد آیا عملکرد دیاستولیک بهتر شده یا بدتر. این اطلاعات برای تنظیم داروها مفید است. اگر TDI اولیه طبیعی باشد و بیمار علائم جدیدی پیدا کند، ممکن است پزشک برای بررسی دوباره آن را تکرار کند. اما اگر وضعیت پایدار باشد، معمولاً نیازی به تکرار مکرر نیست. بهطور خلاصه، تکرار TDI یک تصمیم بالینی است و پزشک بر اساس شرایط فردی بیمار آن را تعیین میکند.
آیا TDI میتواند اشتباه کند؟
TDI یک روش دقیق است، اما مانند هر تست دیگری محدودیتهایی دارد. کیفیت تصویر، تجربهٔ تکنسین و شرایط فیزیکی بیمار میتواند روی نتیجه تأثیر بگذارد. اگر تصویر واضح نباشد، اندازهگیری امواج S′، E′ و A′ سختتر میشود. گاهی زاویهٔ اندازهگیری مناسب نیست و این میتواند باعث شود سرعت واقعی حرکت عضله کمتر یا بیشتر از مقدار واقعی دیده شود. تکنسین باید زاویهٔ درست را پیدا کند تا نتیجه دقیق باشد. در بیمارانی که ضربان قلب خیلی بالا دارند یا آریتمی دارند، امواج ممکن است نامنظم ثبت شوند. پزشک این موضوع را در تفسیر نتایج در نظر میگیرد. با وجود این محدودیتها، TDI یکی از قابلاعتمادترین روشها برای بررسی عملکرد طولی قلب است. وقتی درست انجام شود، اطلاعات بسیار ارزشمندی ارائه میدهد. بهطور کلی، TDI ممکن است تحت شرایط خاص دقت کمتری داشته باشد، اما پزشک معمولاً میتواند این موارد را تشخیص دهد و نتیجه را درست تفسیر کند.
آیا نتایج TDI من با سنم ارتباط دارد؟
بله، سن میتواند روی نتایج TDI تأثیر بگذارد. با افزایش سن، معمولاً مقدار E′ کاهش پیدا میکند، چون شلشدن قلب بهطور طبیعی کمی کندتر میشود. این موضوع لزوماً نشانهٔ بیماری نیست. در مقابل، S′ معمولاً تا سنین بالاتر نسبتاً پایدار میماند، اما در سنین خیلی بالا ممکن است کمی کاهش یابد. پزشک این تغییرات طبیعی را میشناسد و نتایج را بر اساس سن شما تفسیر میکند. به همین دلیل، یک عدد پایین همیشه به معنای بیماری نیست. پزشک همیشه نتایج را با سن، علائم و سایر یافتهها مقایسه میکند. در افراد مسن، TDI کمک میکند تشخیص داده شود که آیا کاهش E′ طبیعی است یا نشانهٔ اختلال دیاستولیک. این موضوع اهمیت زیادی دارد، چون بسیاری از بیماران مسن تنگی نفس دارند و باید علت آن مشخص شود. بهطور خلاصه، سن روی TDI اثر دارد، اما پزشک این اثر را در تفسیر نتایج لحاظ میکند.
آیا اضافهوزن یا فشار خون روی TDI اثر میگذارد؟
بله، اضافهوزن و فشار خون بالا هر دو میتوانند روی نتایج TDI تأثیر بگذارند. در افراد چاق، حرکت طولی قلب ممکن است کاهش یابد و این موضوع میتواند باعث کاهش E′ یا S′ شود. همچنین گرفتن تصویر با کیفیت خوب در افراد با BMI بالا سختتر است. فشار خون بالا یکی از شایعترین دلایل کاهش E′ است. وقتی فشار خون بالا باشد، قلب برای شلشدن سختتر کار میکند و این باعث کاهش E′ میشود. این تغییر معمولاً قبل از هر علامت دیگری دیده میشود. در برخی بیماران، فشار خون بالا میتواند باعث ضخیم شدن دیوارهٔ قلب شود. این ضخیم شدن نیز روی حرکت طولی قلب اثر میگذارد و ممکن است S′ را کاهش دهد. کنترل وزن و فشار خون میتواند به بهبود نتایج TDI کمک کند. این موضوع یکی از دلایلی است که پزشکان روی سبک زندگی سالم تأکید میکنند. بهطور خلاصه، اضافهوزن و فشار خون بالا میتوانند روی TDI اثر بگذارند و کنترل آنها اهمیت زیادی دارد.
آیا TDI برای کودکان هم انجام میشود؟
بله، TDI برای کودکان هم قابل انجام است و کاملاً بیخطر است. در واقع، در برخی بیماریهای مادرزادی قلبی، TDI میتواند اطلاعات بسیار مهمی بدهد. چون این روش غیرتهاجمی است، برای کودکان مناسب است. در کودکان، TDI کمک میکند پزشک بفهمد عضلهٔ قلب چقدر خوب حرکت میکند. این موضوع در بیماریهایی مثل کاردیومیوپاتی یا مشکلات دریچهای اهمیت زیادی دارد. البته مقادیر طبیعی S′، E′ و A′ در کودکان با بزرگسالان متفاوت است. پزشک این تفاوتها را میداند و نتایج را بر اساس سن و اندازهٔ کودک تفسیر میکند. گاهی TDI برای پیگیری روند رشد قلب در کودکان با بیماریهای مزمن استفاده میشود. این کار کمک میکند تغییرات کوچک هم دیده شوند. بهطور کلی، TDI یک روش امن و مفید برای ارزیابی عملکرد قلب در کودکان است.
آیا TDI میتواند قبل از اینکه علائم داشته باشم مشکل را نشان دهد؟
بله، این یکی از مهمترین مزیتهای TDI است. بسیاری از بیماریهای قلبی ابتدا باعث اختلال در حرکت طولی قلب میشوند، نه کاهش EF. این اختلال معمولاً بدون علامت است و در اکو معمولی هم دیده نمیشود. کاهش S′ یا E′ میتواند اولین نشانهٔ مشکلاتی مثل فشار خون بالا، دیابت، چاقی، HFpEF یا کاردیوتوکسیسیتهٔ شیمیدرمانی باشد. این تغییرات ممکن است سالها قبل از بروز علائم دیده شوند. تشخیص زودهنگام به پزشک کمک میکند درمان را زودتر شروع کند و از پیشرفت بیماری جلوگیری شود. این موضوع بهویژه در بیماران پرخطر اهمیت زیادی دارد. گاهی بیماران با EF طبیعی و بدون علائم، فقط با TDI مشخص میشود که عملکرد قلبشان مختل شده است. این اطلاعات میتواند مسیر درمان را تغییر دهد. بهطور خلاصه، TDI میتواند مشکلات قلبی را در مراحل بسیار اولیه و قبل از بروز علائم آشکار کند.