✒️خلاصه
اکو داپلر طیفی یکی از ستونهای اصلی ارزیابی غیرتهاجمی قلب است و در کنار تصویر دو بعدی، نقشی تعیینکننده در تحلیل جریان خون و وضعیت همودینامیک بیمار دارد. این روش با استفاده از امواج فراصوت و تحلیل تغییرات فرکانس بازتابشده از گلبولهای قرمز، اطلاعاتی فراهم میکند که هیچ روش تصویربرداری دیگری قادر به ارائهٔ آن با این دقت و جزئیات نیست. داپلر طیفی بهویژه در تشخیص بیماریهای دریچهای، اختلالات دیاستولیک، فشار خون ریوی و ارزیابی عملکرد سیستولیک اهمیت ویژهای دارد.
اهمیت داپلر طیفی از آنجا ناشی میشود که جریان خون را نهتنها بهصورت تصویری، بلکه بهصورت نمودارهای موجی قابل اندازهگیری نمایش میدهد. این نمودارها که تحت عنوان داپلر طیفی (Spectral Doppler) شناخته میشوند، امکان تحلیل دقیق سرعت، جهت و کیفیت جریان را فراهم میکنند. پزشک با مشاهدهٔ این طیفها میتواند شدت تنگیها، میزان نارساییها، فشارهای داخل قلب و الگوهای پرشدگی بطنها را با دقت بالا ارزیابی کند.
یکی از ویژگیهای برجستهٔ داپلر طیفی، توانایی آن در ارائهٔ اطلاعات کمی است. برخلاف داپلر رنگی که بیشتر ماهیت کیفی دارد، طیف داپلر سرعت جریان را بهصورت عددی و قابل محاسبه نمایش میدهد. این ویژگی باعث شده است که داپلر طیفی بهعنوان ابزار اصلی در محاسبهٔ گرادیان فشار، حجم ضربهای، برونده قلبی و فشارهای ریوی مورد استفاده قرار گیرد. این دادهها در تصمیمگیریهای درمانی، از جمله زمان مناسب برای مداخلهٔ جراحی یا دارویی، نقش حیاتی دارند.
داپلر طیفی همچنین به پزشک اجازه میدهد زمانبندی دقیق رویدادهای قلبی را بررسی کند. با مشاهدهٔ شروع و پایان موجهای سیستولیک و دیاستولیک، میتوان اختلالات هماهنگی انقباضی، تأخیرهای الکتریکی و تغییرات عملکردی را شناسایی کرد. این ویژگی در بیماران مبتلا به نارسایی قلبی یا آریتمیها اهمیت ویژهای دارد و میتواند در انتخاب درمانهای پیشرفته مانند CRT مؤثر باشد.
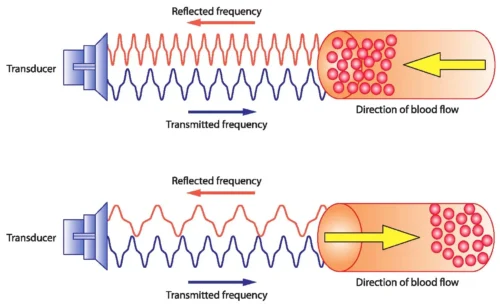
از منظر فنی، داپلر طیفی بر پایهٔ اثر داپلر (Doppler Effect) عمل میکند؛ یعنی تغییر فرکانس امواج صوتی بازتابشده از گلبولهای قرمز در حال حرکت. این تغییر فرکانس به سرعت جریان تبدیل میشود و سپس بهصورت طیف موجی نمایش داده میشود. دقت این اندازهگیری به عواملی مانند زاویهٔ برخورد امواج، کیفیت سیگنال و تنظیمات دستگاه بستگی دارد. آشنایی با این اصول برای تفسیر صحیح یافتهها ضروری است.
در کلینیک، داپلر طیفی بهعنوان بخشی جداییناپذیر از پروتکل استاندارد اکوکاردیوگرافی انجام میشود. تکنسین یا پزشک با انتخاب محل مناسب نمونهبرداری، تنظیم زاویهٔ صحیح و استفاده از تکنیکهای PW و CW، اطلاعاتی بهدست میآورد که برای تشخیص دقیق بیماریهای قلبی ضروری است. این روش بهدلیل غیرتهاجمی بودن، تکرارپذیری بالا و ایمنی کامل، برای طیف وسیعی از بیماران قابل استفاده است.
داپلر طیفی همچنین در ارزیابی بیماران با علائم مبهم مانند تنگی نفس، خستگی یا درد قفسهٔ سینه نقش مهمی دارد. بسیاری از اختلالات قلبی که در تصویر دو بعدی بهوضوح دیده نمیشوند، در طیف داپلر قابل شناسایی هستند. بهعنوان مثال، اختلالات خفیف دیاستولیک، افزایش فشارهای ریوی یا تنگیهای اولیهٔ دریچهای ممکن است تنها در داپلر طیفی آشکار شوند.
یکی دیگر از جنبههای مهم داپلر طیفی، توانایی آن در تشخیص کیفیت جریان است. جریان منظم یا Laminar Flow طیفی باریک و یکنواخت ایجاد میکند، در حالیکه جریان آشفته یا Turbulent Flow طیفی پهن و نامنظم دارد. این تفاوت به پزشک کمک میکند نواحی با سرعت غیرطبیعی، تنگیها یا نشتهای شدید را شناسایی کند. این ویژگی در ارزیابی شدت بیماریهای دریچهای اهمیت زیادی دارد.
در نهایت، داپلر طیفی نهتنها یک ابزار تشخیصی، بلکه یک ابزار پایشی نیز هست. پزشکان میتوانند با مقایسهٔ طیفهای داپلر در جلسات مختلف، روند بیماری یا پاسخ به درمان را ارزیابی کنند. این قابلیت در بیماران مبتلا به نارسایی قلبی، فشار خون ریوی یا بیماریهای دریچهای ارزش بالینی فراوانی دارد.
فصل حاضر مقدمهای بر اهمیت و جایگاه داپلر طیفی در اکوکاردیوگرافی ارائه کرد. در فصلهای بعد، اصول فیزیکی، تکنیکهای انجام، انواع داپلر طیفی و کاربردهای بالینی آن بهصورت دقیق و مرحلهبهمرحله بررسی خواهند شد تا خواننده تصویری جامع و کاربردی از این ابزار ارزشمند بهدست آورد.
خدمت اکو داپلر معمولاً یک روند استاندارد، مرحلهبهمرحله و کاملاً غیرتهاجمی است که برای بررسی جریان خون و عملکرد دریچههای قلب انجام میشود. اگر بخواهیم آن را بهصورت روشن و منظم توضیح دهیم، معمولاً شامل مراحل زیر است:
📋مراحل انجام خدمت اکو داپلر
۱) پذیرش و آمادهسازی اولیه
- ثبت اطلاعات بیمار
- توضیح مختصر دربارهٔ روند کار
- در صورت نیاز، درآوردن لباس از ناحیهٔ قفسهٔ سینه
- قرار گرفتن روی تخت در وضعیت نیمهخوابیده (Left lateral decubitus)
۲) اتصال پروب و ژل
- تکنسین یا پزشک مقدار کمی ژل روی قفسهٔ سینه میزند
- ژل باعث انتقال بهتر امواج صوتی و وضوح بیشتر تصویر میشود
- پروب روی نقاط مختلف قفسهٔ سینه قرار میگیرد
۳) تصویربرداری دو بعدی (۲D)
پیش از داپلر، ابتدا تصویر ساختاری قلب گرفته میشود تا:
- محل دریچهها مشخص شود
- جهت جریان خون تعیین شود
- بهترین زاویه برای داپلر انتخاب شود
این مرحله پایهٔ کار داپلر است.
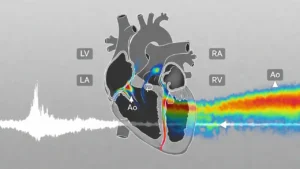
۴) داپلر رنگی (Color Doppler)
در این مرحله:
- جریان خون بهصورت رنگی نمایش داده میشود
- جهت و الگوی جریان (طبیعی یا آشفته) مشخص میشود
- محل دقیق تنگی یا نشت دریچهای شناسایی میشود
این مرحله کمک میکند محل مناسب برای داپلر طیفی انتخاب شود.
۵) داپلر طیفی پالسی (PW Doppler)
برای اندازهگیری سرعت جریان در یک نقطهٔ مشخص:
- حجم نمونه (Sample Volume) در محل مورد نظر قرار میگیرد
- سرعتهای موضعی مثل E و A میترال، جریان LVOT، جریان وریدی و… اندازهگیری میشود
PW برای سرعتهای پایین و متوسط استفاده میشود.
۶) داپلر طیفی مداوم (CW Doppler)
برای اندازهگیری سرعتهای بالا مثل:
- تنگی آئورت
- تنگی میترال
- جتهای نارسایی شدید
در CW سرعت دقیق ثبت میشود، اما محل دقیق آن مشخص نیست.
۷) ثبت و تحلیل موجها
پزشک :
- Envelope موجها را دنبال (Trace) میکند
- سرعت پیک، میانگین، VTI و گرادیانها را محاسبه میکند
- الگوهای سیستولیک و دیاستولیک را بررسی میکند
این مرحله بخش اصلی تفسیر داپلر است.
۸) جمعبندی و گزارش
در پایان:
- یافتهها ثبت میشود
- شدت تنگی یا نارسایی تعیین میشود
- فشارهای ریوی، عملکرد دیاستولیک و سیستولیک گزارش میشود
- نتیجه به بیمار یا پزشک ارجاعدهنده ارائه میشود
🖋️مقدمه
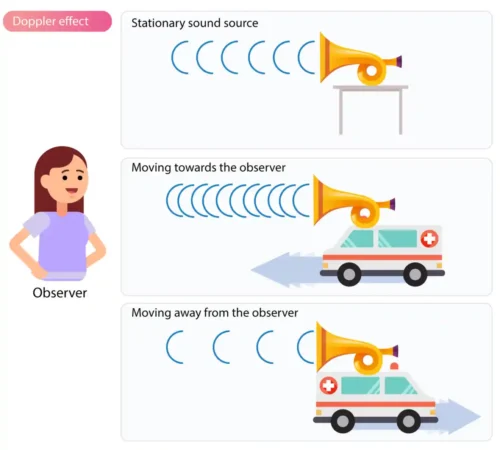
درک داپلر طیفی بدون آشنایی با اصول فیزیکی آن ممکن نیست. این روش بر پایهٔ رفتار امواج صوتی و نحوهٔ بازتاب آنها از گلبولهای قرمز در حال حرکت بنا شده است. هر تغییری که در فرکانس امواج بازتابشده رخ میدهد، اطلاعاتی دربارهٔ سرعت و جهت جریان خون در اختیار ما قرار میدهد. این فصل بهصورت مرحلهبهمرحله توضیح میدهد که چگونه این تغییرات به طیفهای موجی قابل اندازهگیری تبدیل میشوند.
اساس داپلر طیفی بر اثر داپلر (Doppler Effect) استوار است؛ پدیدهای که در آن فرکانس موج هنگام نزدیک شدن یا دور شدن منبع تغییر میکند. در اکوکاردیوگرافی، منبع بازتابدهندهٔ موج، گلبولهای قرمز هستند. اگر خون به سمت پروب حرکت کند، فرکانس بازتابشده افزایش مییابد و اگر از پروب دور شود، فرکانس کاهش پیدا میکند. دستگاه این تغییر فرکانس را اندازهگیری و به سرعت جریان تبدیل میکند.
یکی از مهمترین مفاهیم در فیزیک داپلر، زاویهٔ داپلر (Doppler Angle) است. دقت اندازهگیری سرعت به این زاویه وابسته است و بهترین نتایج زمانی بهدست میآید که زاویهٔ بین پرتو صوتی و جهت جریان خون نزدیک به صفر باشد. هرچه زاویه بزرگتر شود، خطا در اندازهگیری افزایش مییابد. به همین دلیل، تنظیم صحیح زاویه یکی از مهارتهای کلیدی در انجام داپلر طیفی است.
مفهوم مهم دیگر، حد نایکوئیست (Nyquist Limit) است. این حد بیشترین سرعتی را مشخص میکند که داپلر پالسی میتواند بدون بروز خطا اندازهگیری کند. اگر سرعت جریان از این حد بیشتر شود، پدیدهای به نام آلیاسینگ (Aliasing) رخ میدهد؛ یعنی موج داپلر بهصورت اشتباه به سمت مخالف برمیگردد و تفسیر آن دشوار میشود. شناخت این پدیده برای انتخاب صحیح بین داپلر پالسی و داپلر مداوم ضروری است.
در داپلر طیفی، امواج بازتابشده پس از پردازش بهصورت نمودارهای موجی نمایش داده میشوند. این نمودارها شامل محور زمان و محور سرعت هستند و شکل آنها اطلاعات ارزشمندی دربارهٔ کیفیت جریان ارائه میدهد. جریان منظم یا لامینار (Laminar Flow) طیفی باریک و یکنواخت ایجاد میکند، در حالیکه جریان آشفته یا توربولنت (Turbulent Flow) طیفی پهن و نامنظم دارد. این تفاوتها در تشخیص تنگیها و نشتها اهمیت زیادی دارند.
یکی از ویژگیهای مهم طیف داپلر، پهنشدگی طیف (Spectral Broadening) است. این پدیده زمانی رخ میدهد که سرعتهای مختلفی در یک نقطه وجود داشته باشد، مانند جریانهای آشفته یا نواحی نزدیک به تنگیها. هرچه پهنشدگی بیشتر باشد، احتمال وجود جریان غیرطبیعی بیشتر است. پزشک با مشاهدهٔ این تغییرات میتواند شدت بیماری را بهتر ارزیابی کند.
در داپلر پالسی یا Pulse‑Wave Doppler، دستگاه امواج را بهصورت پالسهای جداگانه ارسال و دریافت میکند. این روش امکان نمونهبرداری از یک نقطهٔ مشخص را فراهم میکند، اما بهدلیل محدودیت حد نایکوئیست، نمیتواند سرعتهای بسیار بالا را اندازهگیری کند. در مقابل، داپلر مداوم یا Continuous‑Wave Doppler از دو کریستال مجزا برای ارسال و دریافت مداوم امواج استفاده میکند و قادر است سرعتهای بالا را بدون محدودیت ثبت کند، هرچند محل دقیق جریان را مشخص نمیکند.
یکی دیگر از اصول مهم، نقش فرکانس امواج فراصوت است. امواج با فرکانس بالاتر حساسیت بیشتری دارند اما نفوذ کمتری در بافت ایجاد میکنند. در مقابل، امواج با فرکانس پایینتر نفوذ بیشتری دارند اما دقت کمتری در اندازهگیری سرعت ارائه میدهند. انتخاب فرکانس مناسب بسته به سن بیمار، وضعیت بافتها و عمق ساختار مورد بررسی انجام میشود.
در نهایت، کیفیت طیف داپلر به تنظیمات دستگاه نیز وابسته است. پارامترهایی مانند Gain، Scale و Sweep Speed نقش مهمی در وضوح و دقت طیف دارند. تنظیم نادرست این پارامترها میتواند باعث ایجاد نویز، مخدوش شدن موج یا تفسیر اشتباه شود. بنابراین، آشنایی با اصول فیزیکی داپلر باید همراه با مهارت عملی در تنظیم دستگاه باشد.
این فصل نشان داد که داپلر طیفی تنها یک ابزار تصویربرداری نیست، بلکه یک روش اندازهگیری دقیق مبتنی بر اصول فیزیکی پیچیده است. درک این اصول به خواننده کمک میکند تا در فصلهای بعدی، تکنیکهای انجام و تفسیر داپلر طیفی را با دقت و عمق بیشتری دنبال کند.
💡اجزای تشکیلدهندهٔ طیف داپلر
طیف داپلر، هستهٔ اصلی داپلر طیفی است و تمام اطلاعات کمی و کیفی جریان خون از طریق شکل، ارتفاع، پهنا و الگوی این طیفها استخراج میشود. شناخت اجزای تشکیلدهندهٔ طیف داپلر برای تفسیر صحیح یافتهها ضروری است، زیرا هر بخش از این نمودار بازتابی از رفتار واقعی جریان خون در قلب و عروق است. این فصل بهصورت مرحلهبهمرحله اجزای کلیدی طیف داپلر را معرفی و نقش هرکدام را در ارزیابی بالینی توضیح میدهد.
طیف داپلر بر روی یک نمودار دو محوره نمایش داده میشود. محور افقی نشاندهندهٔ زمان است و محور عمودی سرعت جریان خون را نشان میدهد. این ساختار دو بعدی به پزشک اجازه میدهد تغییرات سرعت را در طول چرخهٔ قلبی دنبال کند و الگوهای سیستولیک و دیاستولیک را بهصورت دقیق تحلیل نماید. این ویژگی داپلر طیفی را از سایر روشهای تصویربرداری متمایز میکند.
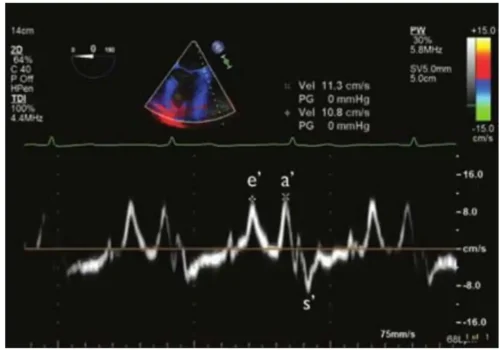
یکی از مهمترین اجزای طیف داپلر، پوشش موج یا Envelope است. این پوشش، مرز بیرونی طیف را تشکیل میدهد و نشاندهندهٔ بیشترین سرعت جریان در هر لحظه است. پزشک معمولاً برای محاسبهٔ سرعتهای حداکثر، گرادیان فشار یا شدت تنگیها از همین پوشش موج استفاده میکند. کیفیت و وضوح Envelope نقش مهمی در دقت اندازهگیری دارد.
برای تجسم دقیقتر مفهوم Envelope در داپلر طیفی، میتوان از یک تصویر ذهنی ساختارمند و رسمی استفاده کرد. تصور کنید در کنار رودخانهای ایستادهاید و سطح آب آن مملو از ذراتی است که با سرعتهای متفاوت در جریاناند. هنگامی که نور یک چراغقوهٔ قوی را بر سطح آب میتابانید، تمامی این ذرات قابل مشاهده میشوند، اما آنچه بیش از همه جلب توجه میکند، لایهٔ بیرونی و سریعترین ذرات است که بازتاب نور آنها یک خط روشن، یکنواخت و مشخص ایجاد میکند. این خط روشن، نمایانگر بیشترین سرعت جریان در هر لحظه است. در این تصویر ذهنی، ذرات کندتر که در لایههای زیرین حرکت میکنند، تنها یک زمینهٔ خاکستری و نامنظم ایجاد میکنند؛ اما خط روشنِ حاصل از سریعترین ذرات، همان بخش قابل اعتماد و قابل اندازهگیری است. در داپلر طیفی نیز دستگاه مجموعهای از سرعتهای مختلف را ثبت میکند، اما تنها بیرونیترین مرز سرعتها—که همان Envelope است—برای اندازهگیریهای بالینی مورد استفاده قرار میگیرد. به این ترتیب، Envelope را میتوان بهعنوان پوستهٔ بیرونی و واضح طیف داپلر در نظر گرفت؛ بخشی که نمایندهٔ دقیقترین و بیشترین سرعتهای جریان خون است و مبنای محاسباتی همچون سرعت پیک، گرادیان میانگین و VTI قرار میگیرد.
در کنار Envelope، بخش دیگری از طیف به نام Spectral Broadening یا پهنشدگی طیف وجود دارد. این پهنشدگی زمانی رخ میدهد که سرعتهای مختلفی در یک نقطهٔ نمونهبرداری وجود داشته باشد. جریانهای منظم یا Laminar Flow طیفی باریک و یکنواخت ایجاد میکنند، در حالیکه جریانهای آشفته یا Turbulent Flow طیفی پهن و نامنظم دارند. مشاهدهٔ این پهنشدگی یکی از ابزارهای مهم برای تشخیص تنگیها، نشتها و جریانهای غیرطبیعی است.
یکی دیگر از اجزای مهم طیف داپلر، Baseline یا خط پایه است. این خط محور صفر سرعت را نشان میدهد و تعیین میکند که جریان به سمت پروب قرار دارد یا از آن دور میشود. جریانهای بالای خط پایه معمولاً به سمت پروب هستند و جریانهای زیر خط پایه از پروب دور میشوند. تنظیم صحیح Baseline برای جلوگیری از آلیاسینگ و نمایش واضح موجها اهمیت زیادی دارد.
در طیف داپلر، جهت جریان نیز نقش مهمی دارد. در بسیاری از ساختارهای قلبی، جریان ورودی و خروجی در جهتهای متفاوتی نسبت به پروب قرار میگیرند. به همین دلیل، پزشک باید بداند که موجهای مثبت و منفی در هر نما چه معنایی دارند. این موضوع بهویژه در ارزیابی جریانهای میترال، تریکوسپید و خروجی بطنها اهمیت دارد.
یکی از اجزای کلیدی دیگر، Intensity یا شدت سیگنال است. شدت بازتاب امواج از گلبولهای قرمز تعیین میکند که طیف چقدر روشن یا تیره دیده شود. شدت بیشتر معمولاً نشاندهندهٔ تعداد بیشتر سلولهای خونی در مسیر پرتو است. تنظیم Gain دستگاه نقش مهمی در وضوح این بخش دارد و Gain بیش از حد میتواند باعث ایجاد نویز و پهنشدگی کاذب طیف شود.
در طیف داپلر، Sweep Speed یا سرعت حرکت نمودار نیز اهمیت دارد. این پارامتر تعیین میکند که طیف با چه سرعتی روی صفحه حرکت کند. Sweep Speed بالاتر باعث کشیدهتر شدن موجها و افزایش دقت در تحلیل زمانبندی رویدادهای قلبی میشود. در مقابل، Sweep Speed پایینتر برای مشاهدهٔ الگوهای کلی جریان مناسبتر است.
یکی از ویژگیهای مهم طیف داپلر، امکان مشاهدهٔ الگوهای سیستولیک و دیاستولیک است. موجهای سیستولیک معمولاً باریکتر و با سرعت بالاتر هستند، در حالیکه موجهای دیاستولیک بسته به نوع جریان، شکلهای متفاوتی دارند. این الگوها در تشخیص اختلالات دیاستولیک، تنگیها و نارساییها نقش کلیدی دارند.
در نهایت، طیف داپلر تنها یک نمودار ساده نیست، بلکه مجموعهای از اطلاعات دقیق دربارهٔ سرعت، جهت، کیفیت و زمانبندی جریان خون است. پزشک با شناخت اجزای تشکیلدهندهٔ این طیف میتواند بیماریهای قلبی را با دقت بیشتری تشخیص دهد و روند درمان را بهتر پایش کند. فصل حاضر پایهٔ لازم برای ورود به فصلهای بعدی را فراهم میکند، جایی که تکنیکهای انجام داپلر طیفی و کاربردهای بالینی آن بهصورت عملی بررسی خواهند شد.
🔊انواع داپلر طیفی – داپلر پالسی و داپلر مداوم
داپلر طیفی در اکوکاردیوگرافی به دو تکنیک اصلی تقسیم میشود: داپلر پالسی (Pulse‑Wave Doppler) و داپلر مداوم (Continuous‑Wave Doppler). هر دو روش بر پایهٔ اثر داپلر عمل میکنند، اما تفاوتهای فنی و کاربردی آنها باعث شده است که هرکدام در شرایط خاصی بهترین عملکرد را داشته باشند. شناخت دقیق این دو تکنیک برای انجام و تفسیر صحیح داپلر طیفی ضروری است.
داپلر پالسی یا PW Doppler بر اساس ارسال پالسهای جداگانهٔ امواج فراصوت و دریافت بازتاب آنها از یک نقطهٔ مشخص عمل میکند. این ویژگی امکان نمونهبرداری دقیق از یک ناحیهٔ کوچک در قلب را فراهم میکند که به آن Sample Volume گفته میشود. به همین دلیل، PW Doppler برای بررسی جریانهای موضعی مانند جریان ورودی میترال، جریان تریکوسپید یا جریان در LVOT بسیار مناسب است.
یکی از مزیتهای مهم داپلر پالسی، توانایی آن در تعیین محل دقیق جریان است. پزشک میتواند حجم نمونه را در نقطهٔ مورد نظر قرار دهد و تنها همان ناحیه را ارزیابی کند. این ویژگی در بررسی الگوهای دیاستولیک، تحلیل موجهای E و A و ارزیابی جریانهای کمسرعت اهمیت زیادی دارد. با این حال، PW Doppler محدودیت مهمی دارد: حد نایکوئیست (Nyquist Limit).
حد نایکوئیست بیشترین سرعتی است که PW Doppler میتواند بدون بروز خطا اندازهگیری کند. اگر سرعت جریان از این حد بیشتر شود، پدیدهٔ آلیاسینگ (Aliasing) رخ میدهد و موج داپلر بهصورت اشتباه به سمت مخالف برمیگردد. این محدودیت باعث میشود PW Doppler برای جریانهای پرسرعت مانند تنگیهای شدید دریچهای مناسب نباشد.
در مقابل، داپلر مداوم یا CW Doppler از دو کریستال مجزا استفاده میکند: یکی برای ارسال مداوم امواج و دیگری برای دریافت بازتاب آنها. این روش برخلاف PW Doppler محدودیت نایکوئیست ندارد و میتواند سرعتهای بسیار بالا را بدون آلیاسینگ ثبت کند. به همین دلیل، CW Doppler ابزار اصلی در ارزیابی تنگی آئورت، تنگی میترال و جتهای پرسرعت نارساییهاست.
با وجود این مزیت، CW Doppler یک محدودیت مهم دارد: نمیتواند محل دقیق جریان را مشخص کند. چون امواج بهصورت مداوم در امتداد یک خط ارسال و دریافت میشوند، دستگاه تنها سرعتهای موجود در مسیر پرتو را ثبت میکند و مشخص نیست هر سرعت مربوط به کدام نقطهٔ دقیق است. بنابراین، CW Doppler برای جریانهای موضعی یا کمسرعت مناسب نیست.
یکی از کاربردهای مهم CW Doppler، محاسبهٔ گرادیان فشار در تنگیهاست. با استفاده از سرعت حداکثر ثبتشده و فرمول برنولی اصلاحشده، میتوان شدت تنگی آئورت یا میترال را بهصورت دقیق تعیین کرد. این اطلاعات برای تصمیمگیری درمانی و جراحی اهمیت حیاتی دارند و PW Doppler بهدلیل محدودیت سرعت قادر به ارائهٔ آنها نیست.
PW Doppler نیز در حوزهٔ خود کاربردهای حیاتی دارد. این روش ابزار اصلی در ارزیابی دیاستولیک است و بدون آن تشخیص الگوهای اختلال شلشدن، شبهنرمال یا محدودکننده ممکن نیست. همچنین PW Doppler برای اندازهگیری جریانهای وریدی، جریانهای دهلیزی و تحلیل زمانبندی رویدادهای قلبی ضروری است.
در بسیاری از بیماران، ترکیب PW و CW Doppler بهترین نتایج را ارائه میدهد. پزشک ابتدا با PW Doppler محل جریان را مشخص میکند و سپس با CW Doppler سرعتهای بالا را اندازهگیری میکند. این رویکرد ترکیبی یکی از اصول کلیدی در ارزیابی بیماریهای دریچهای و همودینامیک قلبی است.
در نهایت، انتخاب بین PW و CW Doppler به هدف ارزیابی بستگی دارد. اگر نیاز به اندازهگیری سرعتهای بالا باشد، CW Doppler بهترین گزینه است. اگر هدف بررسی جریانهای موضعی یا کمسرعت باشد، PW Doppler انتخاب مناسبتری است. درک این تفاوتها به پزشک کمک میکند از داپلر طیفی بهصورت دقیق، هدفمند و مؤثر استفاده کند.
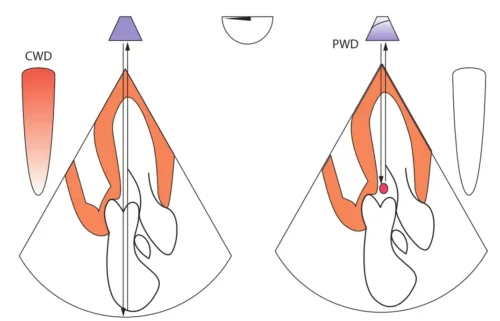
⚙️تکنیکهای صحیح نمونهبرداری و تنظیمات دستگاه در داپلر طیفی
کیفیت داپلر طیفی بیش از هر چیز به تکنیک انجام آن وابسته است. حتی بهترین دستگاهها نیز بدون نمونهبرداری صحیح، زاویهٔ مناسب و تنظیمات دقیق، طیفهایی تولید میکنند که قابل تفسیر نیستند یا اطلاعات غلط ارائه میدهند. این فصل بهصورت عملی و مرحلهبهمرحله توضیح میدهد که چگونه میتوان یک طیف داپلر دقیق، واضح و قابل اعتماد بهدست آورد.
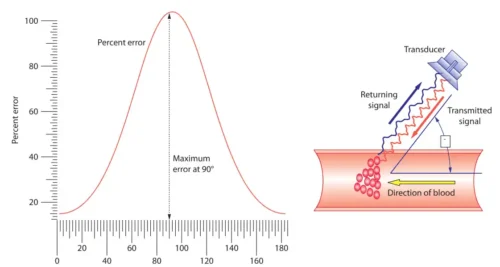
نخستین اصل در انجام داپلر طیفی، انتخاب زاویهٔ مناسب است. زاویهٔ بین پرتو فراصوت و جهت جریان خون باید تا حد امکان به صفر نزدیک باشد تا سرعت واقعی جریان اندازهگیری شود. زاویههای بزرگتر از ۲۰ تا ۳۰ درجه خطای قابل توجه ایجاد میکنند و ممکن است سرعت جریان را کمتر از مقدار واقعی نشان دهند. به همین دلیل، اپراتور باید نماهای مختلف را امتحان کند تا بهترین زاویهٔ ممکن بهدست آید.
گام مهم بعدی، انتخاب محل نمونهبرداری است. در داپلر پالسی، حجم نمونه یا Sample Volume باید دقیقاً در نقطهای قرار گیرد که جریان مورد نظر از آن عبور میکند. برای مثال، در جریان میترال، حجم نمونه باید در نوک لتهای میترال قرار گیرد؛ نه خیلی نزدیک به دهلیز و نه خیلی نزدیک به بطن. قرارگیری اشتباه حجم نمونه باعث ایجاد طیفهای مخدوش، پهنشده یا غیرقابل تفسیر میشود.
در جریانهای خروجی مانند LVOT، حجم نمونه باید در ناحیهٔ درست قبل از دریچهٔ آئورت قرار گیرد؛ جایی که جریان هنوز لامینار است و توربولانس ناشی از دریچه وارد طیف نشده است. این انتخاب دقیق به پزشک اجازه میدهد سرعت واقعی جریان خروجی را اندازهگیری و حجم ضربهای را محاسبه کند. در مقابل، قرار دادن حجم نمونه در ناحیهٔ توربولانس باعث پهنشدگی طیف و خطای محاسباتی میشود.
در داپلر مداوم، چون امکان تعیین محل دقیق جریان وجود ندارد، انتخاب مسیر پرتو اهمیت بیشتری پیدا میکند. اپراتور باید خط داپلر را طوری تنظیم کند که از ناحیهٔ مورد نظر عبور کند و در عین حال از برخورد با جریانهای ناخواسته جلوگیری شود. این مهارت بهویژه در ارزیابی تنگی آئورت اهمیت دارد، زیرا کوچکترین انحراف میتواند سرعت ثبتشده را کاهش دهد و شدت بیماری کمتر از مقدار واقعی تخمین زده شود.
یکی از تنظیمات کلیدی دستگاه، Baseline یا خط پایه است. تنظیم صحیح Baseline به جلوگیری از آلیاسینگ کمک میکند و نمایش موجها را واضحتر میسازد. در جریانهای ورودی مانند موجهای E و A، معمولاً Baseline کمی پایین آورده میشود تا موجها در بخش بالایی طیف بهتر دیده شوند. در جریانهای خروجی یا جریانهای منفی، Baseline به سمت بالا تنظیم میشود.
تنظیم Gain نیز نقش مهمی در کیفیت طیف دارد. Gain بیش از حد باعث ایجاد نویز و پهنشدگی کاذب طیف میشود، در حالیکه Gain کم ممکن است بخشهایی از طیف را محو کند. هدف این است که طیف روشن و واضح باشد، اما بدون نویز اضافی. اپراتور باید Gain را تا حدی افزایش دهد که Envelope بهخوبی دیده شود، سپس کمی آن را کاهش دهد تا نویز حذف شود.
پارامتر مهم دیگر، Scale یا محدودهٔ سرعت است. اگر Scale خیلی پایین باشد، موجها از صفحه خارج میشوند و آلیاسینگ رخ میدهد. اگر Scale بیش از حد بالا باشد، موجها کوچک و فشرده دیده میشوند و جزئیات از بین میرود. تنظیم Scale باید متناسب با سرعت جریان مورد انتظار باشد؛ برای مثال، جریانهای میترال Scale پایینتری نیاز دارند و جریانهای خروجی Scale بالاتری.
Sweep Speed یا سرعت حرکت طیف نیز اهمیت زیادی دارد. Sweep Speed بالا موجها را کشیدهتر و قابل تحلیلتر میکند و برای بررسی زمانبندی رویدادهای قلبی مناسب است. Sweep Speed پایینتر برای مشاهدهٔ الگوهای کلی جریان کاربرد دارد. انتخاب سرعت مناسب بسته به هدف ارزیابی انجام میشود.
در نهایت، کیفیت داپلر طیفی به ترکیب مهارت اپراتور و تنظیمات دستگاه بستگی دارد. حتی در بیماران دشوار، با انتخاب زاویهٔ مناسب، تنظیم دقیق Baseline و Gain، و قرار دادن صحیح حجم نمونه، میتوان طیفهایی بهدست آورد که اطلاعات ارزشمند و قابل اعتماد ارائه دهند. این فصل پایهٔ عملی لازم برای ورود به فصلهای بعدی را فراهم میکند، جایی که کاربردهای بالینی داپلر طیفی بهصورت دقیق بررسی خواهند شد.
🫀داپلر طیفی در ارزیابی جریانهای ورودی قلب
ارزیابی جریانهای ورودی قلب یکی از مهمترین کاربردهای داپلر طیفی است و نقش تعیینکنندهای در تشخیص اختلالات دیاستولیک، بیماریهای دریچهای و وضعیت فشارهای دهلیزی دارد. جریانهای ورودی، بهویژه جریان میترال و تریکوسپید، اطلاعاتی دربارهٔ نحوهٔ پرشدگی بطنها، عملکرد دهلیزها و اختلاف فشار بین حفرات قلب ارائه میدهند. این فصل بهصورت دقیق و مرحلهبهمرحله توضیح میدهد که چگونه داپلر طیفی برای تحلیل این جریانها بهکار میرود.
مهمترین جریان ورودی که با داپلر طیفی ارزیابی میشود، جریان میترال است. این جریان در ابتدای دیاستول آغاز میشود و بازتابی از اختلاف فشار بین دهلیز چپ و بطن چپ است. طیف داپلر میترال معمولاً شامل دو موج اصلی است: موج E که نشاندهندهٔ پرشدگی سریع اولیهٔ بطن چپ است و موج A که جریان ناشی از انقباض دهلیز چپ را نشان میدهد. نسبت این دو موج، یعنی E/A، یکی از شاخصهای کلیدی در تشخیص اختلالات دیاستولیک است.
برای ثبت صحیح جریان میترال، حجم نمونه باید در نوک لتهای میترال قرار گیرد. قرارگیری بیش از حد نزدیک به دهلیز باعث افزایش کاذب سرعت موج E و قرارگیری بیش از حد نزدیک به بطن باعث پهنشدگی طیف و کاهش دقت اندازهگیری میشود. انتخاب محل مناسب نمونهبرداری یکی از مهارتهای اساسی در انجام داپلر طیفی است و تأثیر مستقیم بر کیفیت طیف دارد.
یکی از پارامترهای مهم در جریان میترال، زمان دکلسراسیون (Deceleration Time) است. این زمان فاصلهٔ بین قلهٔ موج E و نقطهای است که شیب نزولی آن به خط پایه میرسد. زمان دکلسراسیون کوتاه معمولاً نشاندهندهٔ افزایش فشار دهلیز چپ یا الگوی محدودکننده است، در حالیکه زمان طولانیتر میتواند نشانهٔ اختلال شلشدن باشد. این شاخص در کنار نسبت E/A تصویر دقیقتری از وضعیت دیاستولیک ارائه میدهد.
جریان ورودی تریکوسپید نیز با داپلر طیفی ارزیابی میشود و ساختاری مشابه جریان میترال دارد. موجهای E و A در این جریان نیز دیده میشوند، اما سرعتها معمولاً کمتر و شکل موجها پهنتر هستند. ارزیابی جریان تریکوسپید برای بررسی عملکرد دیاستولیک بطن راست و تشخیص افزایش فشار دهلیز راست اهمیت دارد. این جریان بهویژه در بیماران مبتلا به بیماریهای ریوی یا نارسایی قلب راست ارزش تشخیصی دارد.
در کنار جریانهای ورودی اصلی، داپلر طیفی برای ارزیابی جریانهای وریدی نیز کاربرد دارد. جریان وریدهای ریوی (Pulmonary Vein Flow) اطلاعات مهمی دربارهٔ فشار دهلیز چپ و وضعیت دیاستولیک ارائه میدهد. این جریان شامل موجهای S (سیستولیک)، D (دیاستولیک) و AR (بازگشت دهلیزی) است. کاهش موج S و افزایش موج D معمولاً نشانهٔ افزایش فشار دهلیز چپ است.
جریان وریدهای کبدی (Hepatic Vein Flow) نیز با داپلر طیفی ارزیابی میشود و برای بررسی عملکرد بطن راست و فشارهای دهلیز راست اهمیت دارد. در این جریان، موجهای S، D و AR دیده میشوند و تغییرات آنها میتواند نشانهٔ نارسایی قلب راست، تریکوسپید رگورجیتیشن یا افزایش فشارهای وریدی باشد.
یکی از مزیتهای داپلر طیفی در ارزیابی جریانهای ورودی، توانایی آن در تحلیل زمانبندی دقیق رویدادهای دیاستولیک است. با مشاهدهٔ شروع و پایان موجهای E و A، میتوان اختلالات هماهنگی بین دهلیز و بطن را تشخیص داد. این ویژگی در بیماران مبتلا به آریتمیها، بهویژه فیبریلاسیون دهلیزی، اهمیت زیادی دارد.
در بیماران با ضربان نامنظم، ارزیابی جریانهای ورودی چالشبرانگیزتر است، اما داپلر طیفی همچنان اطلاعات ارزشمندی ارائه میدهد. در این بیماران، باید چندین ضربان متوالی ثبت شود تا میانگین قابل اعتمادی بهدست آید. تحلیل دقیق این جریانها میتواند به تشخیص افزایش فشارهای دهلیزی یا اختلالات پرشدگی کمک کند.
در مجموع، داپلر طیفی ابزار اصلی در ارزیابی جریانهای ورودی قلب است و اطلاعاتی فراهم میکند که برای تشخیص اختلالات دیاستولیک، بیماریهای دریچهای و وضعیت فشارهای داخل قلب ضروری است. این فصل پایهٔ لازم برای ورود به فصلهای بعدی را فراهم میکند، جایی که جریانهای خروجی، بیماریهای دریچهای و فشارهای ریوی با جزئیات بررسی خواهند شد.
💗داپلر طیفی در ارزیابی جریانهای خروجی قلب
ارزیابی جریانهای خروجی قلب یکی از کاربردهای اساسی داپلر طیفی است و نقش مهمی در تحلیل عملکرد سیستولیک، محاسبهٔ حجم ضربهای و تشخیص بیماریهای دریچهای دارد. جریانهای خروجی، بهویژه جریان LVOT و RVOT، اطلاعات دقیقی دربارهٔ سرعت خون در مسیر خروجی بطنها و وضعیت دریچههای نیمههلالی ارائه میدهند. این فصل بهصورت مرحلهبهمرحله توضیح میدهد که چگونه داپلر طیفی برای تحلیل این جریانها بهکار میرود.
مهمترین جریان خروجی که با داپلر طیفی ارزیابی میشود، جریان خروجی بطن چپ (LVOT) است. این جریان بازتابی از قدرت انقباضی بطن چپ و وضعیت مسیر خروجی آن است. طیف داپلر LVOT معمولاً یک موج سیستولیک باریک، منظم و لامینار ایجاد میکند که شکل آن اطلاعات ارزشمندی دربارهٔ عملکرد قلب ارائه میدهد. سرعت این جریان برای محاسبهٔ حجم ضربهای و برونده قلبی ضروری است.
برای ثبت صحیح جریان LVOT، حجم نمونه در داپلر پالسی باید در ناحیهٔ درست قبل از دریچهٔ آئورت قرار گیرد؛ جایی که جریان هنوز لامینار است و توربولانس ناشی از دریچه وارد طیف نشده است. قرارگیری اشتباه حجم نمونه میتواند باعث پهنشدگی طیف، کاهش دقت اندازهگیری و خطا در محاسبهٔ حجم ضربهای شود. این انتخاب دقیق یکی از مهارتهای کلیدی در انجام داپلر طیفی است.
یکی از کاربردهای مهم جریان LVOT، محاسبهٔ حجم ضربهای (Stroke Volume) و برونده قلبی (Cardiac Output) است. این محاسبات بر اساس مساحت LVOT و انتگرال سرعت–زمان یا VTI انجام میشوند. VTI نشاندهندهٔ مسافتی است که خون در هر ضربان طی میکند و یکی از شاخصهای مهم عملکرد سیستولیک است. کاهش VTI معمولاً نشانهٔ کاهش برونده قلبی یا اختلال انقباضی است.
در ارزیابی تنگی آئورت، داپلر طیفی نقش حیاتی دارد. چون سرعت جریان در تنگیها بسیار بالا است، از داپلر مداوم (CW Doppler) برای ثبت سرعتهای حداکثر استفاده میشود. شکل موج در تنگی آئورت معمولاً نوکتیز، بلند و با زمان اوجگیری طولانی است. با استفاده از سرعت حداکثر و فرمول برنولی اصلاحشده، میتوان گرادیان فشار و شدت تنگی را بهصورت دقیق محاسبه کرد.
در مقابل، جریان خروجی بطن راست یا RVOT نیز با داپلر طیفی ارزیابی میشود. این جریان معمولاً سرعت کمتری نسبت به LVOT دارد و شکل موج آن پهنتر است. ارزیابی RVOT برای بررسی عملکرد سیستولیک بطن راست و تشخیص انسدادهای مسیر خروجی اهمیت دارد. در بیماریهایی مانند تنگی دریچهٔ ریوی یا کاردیومیوپاتیهای بطن راست، شکل موج RVOT تغییرات مشخصی نشان میدهد.
یکی از ویژگیهای مهم جریانهای خروجی، تحلیل شکل موج سیستولیک است. موجهای سیستولیک طبیعی معمولاً شیب صعودی سریع و شیب نزولی یکنواخت دارند. در مقابل، موجهای با اوجگیری تأخیری ممکن است نشانهٔ انسداد دینامیک، تنگی شدید یا کاهش قدرت انقباضی باشند. این تحلیل شکل موج یکی از ابزارهای مهم در تشخیص بیماریهای ساختاری و عملکردی است.
داپلر طیفی همچنین در ارزیابی انسدادهای دینامیک مسیر خروجی کاربرد دارد. در بیماریهایی مانند کاردیومیوپاتی هیپرتروفیک، سرعت جریان در مسیر خروجی بطن چپ ممکن است در اواخر سیستول افزایش یابد و موجی با شکل «خیمهای» ایجاد کند. این الگو یکی از نشانههای کلاسیک انسداد دینامیک است و در تصمیمگیری درمانی اهمیت زیادی دارد.
در بیماران مبتلا به نارسایی قلبی، تحلیل جریانهای خروجی میتواند اطلاعات ارزشمندی دربارهٔ وضعیت همودینامیک ارائه دهد. کاهش سرعت جریان، کاهش VTI یا تغییر شکل موج ممکن است نشانهٔ کاهش برونده قلبی باشد. این اطلاعات برای پایش پاسخ به درمان، تنظیم داروها و ارزیابی وضعیت بالینی بیمار ضروری است.
در نهایت، داپلر طیفی ابزار اصلی در ارزیابی جریانهای خروجی قلب است و اطلاعاتی فراهم میکند که برای تشخیص تنگیها، ارزیابی عملکرد سیستولیک و محاسبهٔ پارامترهای همودینامیک ضروری است. این فصل پایهٔ لازم برای ورود به فصلهای بعدی را فراهم میکند، جایی که بیماریهای دریچهای و فشارهای ریوی با جزئیات بررسی خواهند شد.
💓داپلر طیفی در بیماریهای دریچهای
بیماریهای دریچهای یکی از مهمترین حوزههایی هستند که داپلر طیفی در آنها نقش تعیینکنندهای دارد. این روش با اندازهگیری سرعت جریان خون و تحلیل شکل موجها، امکان ارزیابی دقیق شدت تنگیها و نارساییهای دریچهای را فراهم میکند. برخلاف تصویر دو بعدی که بیشتر ساختار دریچه را نشان میدهد، داپلر طیفی اطلاعات کمی و قابل اندازهگیری ارائه میدهد که برای تصمیمگیری درمانی حیاتی است.
یکی از شایعترین بیماریهای دریچهای، تنگی آئورت است. در این بیماری، سرعت جریان خون از دریچهٔ تنگشده افزایش مییابد و داپلر طیفی با استفاده از داپلر مداوم (Continuous‑Wave Doppler) این سرعتهای بالا را ثبت میکند. موج سیستولیک در تنگی آئورت معمولاً بلند، نوکتیز و با زمان اوجگیری طولانی است. با استفاده از سرعت حداکثر و فرمول برنولی اصلاحشده، میتوان گرادیان فشار و شدت تنگی را بهصورت دقیق محاسبه کرد. این اطلاعات برای تعیین زمان مناسب جراحی یا مداخلهٔ TAVI اهمیت حیاتی دارند.
در نارسایی آئورت نیز داپلر طیفی نقش مهمی دارد. جریان برگشتی از آئورت به بطن چپ در دیاستول باعث ایجاد موجی با جهت مخالف جریان طبیعی میشود. سرعت و شیب این موج میتواند شدت نارسایی را نشان دهد. شیب تندتر معمولاً نشانهٔ نارسایی شدیدتر است، زیرا اختلاف فشار بین آئورت و بطن چپ سریعتر کاهش مییابد. این تحلیل به پزشک کمک میکند شدت نارسایی را بدون نیاز به روشهای تهاجمی ارزیابی کند.
در تنگی میترال، داپلر طیفی ابزار اصلی تشخیص و تعیین شدت بیماری است. موج E در جریان میترال معمولاً سرعت بالاتری دارد و زمان دکلسراسیون (Deceleration Time) کوتاهتر میشود. با استفاده از داپلر مداوم، میتوان گرادیان میانگین (Mean Gradient) را محاسبه کرد که یکی از شاخصهای کلیدی شدت تنگی میترال است. این گرادیان در تصمیمگیری برای بالونوالوولوپلاستی یا جراحی نقش مهمی دارد.
در نارسایی میترال، داپلر طیفی برای ارزیابی شدت جریان برگشتی به دهلیز چپ استفاده میشود. سرعتهای بسیار بالا در جت نارسایی معمولاً با CW Doppler ثبت میشوند. هرچند داپلر طیفی بهتنهایی شدت نارسایی را تعیین نمیکند، اما اطلاعات مهمی دربارهٔ فشار دهلیز چپ و وضعیت همودینامیک ارائه میدهد. ترکیب این دادهها با داپلر رنگی تصویر کاملی از شدت بیماری ایجاد میکند.
در تنگی تریکوسپید، داپلر طیفی با ثبت سرعت جریان ورودی به بطن راست، امکان محاسبهٔ گرادیان فشار را فراهم میکند. این بیماری کمتر شایع است، اما داپلر طیفی همچنان ابزار اصلی تشخیص آن محسوب میشود. موجهای ورودی معمولاً سرعت بالاتری دارند و شکل موج تغییرات مشخصی نشان میدهد.
در نارسایی تریکوسپید، داپلر طیفی نقش دوگانه دارد: هم شدت جریان برگشتی را نشان میدهد و هم امکان برآورد فشار سیستولیک بطن راست (RVSP) را فراهم میکند. سرعت جت نارسایی تریکوسپید یکی از مهمترین شاخصهای غیرتهاجمی برای تشخیص فشار خون ریوی است. این ویژگی داپلر طیفی را به ابزاری ارزشمند در بیماران مبتلا به بیماریهای ریوی یا قلب راست تبدیل میکند.
در تنگی دریچهٔ ریوی، داپلر طیفی با استفاده از CW Doppler سرعتهای بالا را ثبت میکند و شدت تنگی را بر اساس گرادیان فشار تعیین میکند. شکل موج در این بیماری معمولاً نوکتیز و با اوجگیری سریع است. این اطلاعات برای تصمیمگیری دربارهٔ مداخلهٔ جراحی یا کاتتری اهمیت دارد.
یکی از مزیتهای مهم داپلر طیفی در بیماریهای دریچهای، توانایی آن در تحلیل شکل موج است. شکل موج میتواند سرنخهایی دربارهٔ شدت بیماری، وضعیت فشارهای دهلیزی و بطنها و حتی وجود انسدادهای دینامیک ارائه دهد. این تحلیل کیفی در کنار اندازهگیریهای کمی، تصویر کاملی از وضعیت بیمار ایجاد میکند.
در نهایت، داپلر طیفی ابزار اصلی در ارزیابی بیماریهای دریچهای است و اطلاعاتی فراهم میکند که برای تشخیص، طبقهبندی شدت و تصمیمگیری درمانی ضروری است. این فصل پایهٔ لازم برای ورود به فصلهای بعدی را فراهم میکند، جایی که فشارهای ریوی، زمانبندی رویدادهای قلبی و نکات عملی کلینیکی بررسی خواهند شد.
🫁داپلر طیفی در ارزیابی فشارهای قلبی و ریوی
ارزیابی فشارهای قلبی و ریوی یکی از مهمترین و ارزشمندترین کاربردهای داپلر طیفی است. این روش با اندازهگیری سرعت جریانهای خاص و استفاده از اصول فیزیکی ساده، امکان برآورد فشارهای داخل قلب و شریان ریوی را بدون نیاز به روشهای تهاجمی فراهم میکند. در بسیاری از بیماران، داپلر طیفی نخستین و گاهی تنها ابزار لازم برای تشخیص فشار خون ریوی، افزایش فشار دهلیزی یا اختلالات بطن راست است.
یکی از کلیدیترین جریانهایی که برای ارزیابی فشارهای ریوی استفاده میشود، جت نارسایی تریکوسپید (TR Jet) است. این جریان برگشتی از بطن راست به دهلیز راست در سیستول، سرعتی دارد که مستقیماً با اختلاف فشار بین این دو حفره مرتبط است. داپلر مداوم این سرعت را ثبت میکند و با استفاده از فرمول برنولی اصلاحشده، میتوان فشار سیستولیک بطن راست (RVSP) را محاسبه کرد. این مقدار در غیاب انسداد مسیر خروجی بطن راست، تقریب خوبی از فشار سیستولیک شریان ریوی ارائه میدهد.
در بیماران مبتلا به فشار خون ریوی، سرعت جت TR معمولاً افزایش مییابد و شکل موج آن نوکتیزتر میشود. داپلر طیفی نهتنها سرعت را اندازهگیری میکند، بلکه شیب موج و کیفیت آن نیز سرنخهایی دربارهٔ شدت بیماری ارائه میدهد. این ویژگی داپلر طیفی را به ابزاری حیاتی در پایش روند بیماری و پاسخ به درمان تبدیل کرده است.
علاوه بر جریان TR، داپلر طیفی در ارزیابی فشار دهلیز چپ نیز نقش مهمی دارد. یکی از جریانهایی که برای این منظور استفاده میشود، جریان وریدهای ریوی (Pulmonary Vein Flow) است. نسبت موجهای S و D، و همچنین وجود موج AR، اطلاعاتی دربارهٔ فشار دهلیز چپ و وضعیت دیاستولیک بطن چپ ارائه میدهد. کاهش موج S و افزایش موج D معمولاً نشانهٔ افزایش فشار دهلیز چپ است.
جریان وریدهای کبدی (Hepatic Vein Flow) نیز برای ارزیابی فشارهای دهلیز راست و عملکرد بطن راست اهمیت دارد. در نارسایی قلب راست یا افزایش فشارهای وریدی، موج S کاهش مییابد و موج D غالب میشود. در نارسایی شدید تریکوسپید، موج AR ممکن است بزرگ و معکوس شود. این تغییرات در داپلر طیفی بهوضوح دیده میشوند و تفسیر آنها برای تشخیص دقیق ضروری است.
یکی از کاربردهای مهم داپلر طیفی در ارزیابی فشارهای قلبی، تحلیل زمان شتاب جریان در شریان ریوی (Pulmonary Acceleration Time – PAT) است. این پارامتر با داپلر پالسی در خروجی بطن راست اندازهگیری میشود و زمان بین شروع جریان و رسیدن به اوج سرعت را نشان میدهد. کاهش PAT معمولاً نشانهٔ افزایش فشار شریان ریوی است. این روش بهویژه در بیمارانی که TR Jet قابل اعتماد ندارند، بسیار مفید است.
داپلر طیفی همچنین در ارزیابی فشارهای دیاستولیک بطن چپ کاربرد دارد. نسبت E/e′ که از ترکیب داپلر طیفی جریان میترال و داپلر بافتی بهدست میآید، یکی از شاخصهای مهم فشار پرشدگی بطن چپ است. هرچند این نسبت بهطور مستقیم از داپلر طیفی بهدست نمیآید، اما بخش طیفی آن یعنی موج E نقش اصلی را در محاسبه ایفا میکند.
در بیماران مبتلا به نارسایی قلبی، داپلر طیفی میتواند تغییرات فشارهای قلبی را در طول زمان نشان دهد. افزایش سرعت TR Jet، تغییر شکل موجهای وریدی یا کوتاه شدن PAT ممکن است نشانهٔ بدتر شدن وضعیت همودینامیک باشد. این اطلاعات برای تنظیم درمان، ارزیابی پاسخ به داروها و تصمیمگیری دربارهٔ بستری یا ترخیص اهمیت زیادی دارد.
یکی از مزیتهای مهم داپلر طیفی در ارزیابی فشارها، غیرتهاجمی بودن آن است. در حالیکه روشهای تهاجمی مانند کاتتریزاسیون قلبی دقیقتر هستند، داپلر طیفی در بسیاری از موارد اطلاعات کافی و قابل اعتماد ارائه میدهد و میتواند نیاز به روشهای تهاجمی را کاهش دهد. این ویژگی بهویژه در بیماران پرخطر یا کسانی که نیاز به پایش مکرر دارند، اهمیت دارد.
در نهایت، داپلر طیفی ابزار اصلی در ارزیابی فشارهای قلبی و ریوی است و اطلاعاتی فراهم میکند که برای تشخیص فشار خون ریوی، افزایش فشار دهلیزی، اختلالات بطن راست و وضعیت همودینامیک ضروری است. این فصل پایهٔ لازم برای ورود به فصلهای بعدی را فراهم میکند، جایی که زمانبندی رویدادهای قلبی و نکات عملی کلینیکی بررسی خواهند شد.
📆تحلیل زمانبندی رویدادهای قلبی با داپلر طیفی
داپلر طیفی تنها ابزاری برای اندازهگیری سرعت جریان خون نیست؛ بلکه یکی از دقیقترین روشها برای تحلیل زمانبندی رویدادهای قلبی است. زمانبندی صحیح انقباض و انبساط قلب، هماهنگی بین دهلیز و بطن، و توالی طبیعی جریانهای سیستولیک و دیاستولیک، همگی نقش مهمی در عملکرد طبیعی قلب دارند. داپلر طیفی با نمایش موجها در محور زمان، امکان بررسی این رویدادها را با دقت بالا فراهم میکند.
یکی از مهمترین شاخصهای زمانبندی، زمان انقباض ایزovolumic (IVCT) است. این بازه زمانی بین بسته شدن دریچههای دهلیزی–بطنی و باز شدن دریچههای نیمههلالی قرار دارد. در این مدت، بطنها منقبض میشوند اما هنوز خروجی ندارند. افزایش IVCT معمولاً نشانهٔ کاهش قدرت انقباضی یا افزایش پسبار است. داپلر طیفی با مشاهدهٔ فاصلهٔ بین پایان موج A و شروع موج خروجی، این زمان را قابل اندازهگیری میکند.
شاخص مهم دیگر، زمان شلشدن هم حجم (IVRT) است. این بازه بین بسته شدن دریچههای نیمههلالی و باز شدن دریچههای دهلیزی–بطنی قرار دارد. IVRT طولانی معمولاً نشانهٔ اختلال شلشدن بطن چپ است و در بیماران مبتلا به اختلال دیاستولیک اولیه دیده میشود. داپلر طیفی با مشاهدهٔ پایان موج خروجی و شروع موج E، امکان اندازهگیری دقیق IVRT را فراهم میکند.
یکی از کاربردهای مهم داپلر طیفی در زمانبندی، تحلیل هماهنگی دهلیزی–بطنی است. موج A در جریان میترال نشاندهندهٔ انقباض دهلیز چپ است و باید در زمان مناسب نسبت به سیستول بطن رخ دهد. اگر موج A بیش از حد نزدیک به موج خروجی یا در زمان نامناسب ظاهر شود، ممکن است نشانهٔ اختلال هماهنگی یا افزایش فشارهای دهلیزی باشد. این تحلیل در بیماران مبتلا به آریتمیها اهمیت زیادی دارد.
در بیماران مبتلا به فیبریلاسیون دهلیزی، داپلر طیفی ابزار ارزشمندی برای تحلیل زمانبندی ضربانهای نامنظم است. هرچند موج A وجود ندارد، اما تغییرات موج E و فاصلهٔ بین ضربانها اطلاعات مهمی دربارهٔ فشارهای دهلیزی و وضعیت دیاستولیک ارائه میدهد. ثبت چندین ضربان متوالی برای تحلیل دقیق ضروری است.
داپلر طیفی همچنین در ارزیابی دیسسینکرونی (Dyssynchrony) نقش مهمی دارد. در بیماران مبتلا به اختلال هماهنگی انقباضی، مانند کسانی که بلوک شاخهای چپ دارند، زمانبندی موجهای خروجی در نماهای مختلف ممکن است متفاوت باشد. این تفاوتها میتواند نشانهٔ نیاز به درمانهایی مانند CRT باشد. داپلر طیفی با مقایسهٔ زمان شروع و پایان موجهای خروجی در نماهای مختلف، امکان تشخیص این اختلال را فراهم میکند.
یکی از شاخصهای مهم دیگر، زمان شتاب جریان (Acceleration Time) است. این شاخص در جریانهای خروجی، بهویژه در شریان ریوی، اهمیت زیادی دارد. کاهش Acceleration Time معمولاً نشانهٔ افزایش فشار شریان ریوی است. داپلر طیفی با نمایش دقیق شیب صعودی موج، امکان اندازهگیری این شاخص را فراهم میکند.
در جریانهای ورودی نیز زمانبندی اهمیت زیادی دارد. فاصلهٔ بین موج E و موج A، و همچنین شکل و شیب هر موج، اطلاعاتی دربارهٔ فشارهای دهلیزی، شلشدن بطن و هماهنگی دهلیزی–بطنی ارائه میدهد. تغییرات این الگوها میتواند نشانهٔ اختلالات دیاستولیک، افزایش فشار دهلیز چپ یا بیماریهای دریچهای باشد.
در بیماران مبتلا به نارسایی قلبی، تحلیل زمانبندی رویدادهای قلبی میتواند به تشخیص مراحل بیماری و انتخاب درمان مناسب کمک کند. کوتاه شدن IVRT، افزایش سرعت موج E یا تغییر شکل موجهای خروجی ممکن است نشانهٔ افزایش فشارهای پرشدگی یا کاهش عملکرد سیستولیک باشد. داپلر طیفی این تغییرات را با دقت بالا نشان میدهد.
در نهایت، داپلر طیفی ابزاری بیرقیب برای تحلیل زمانبندی رویدادهای قلبی است. این روش با ترکیب اطلاعات سرعت، جهت و زمان، تصویری جامع از عملکرد مکانیکی قلب ارائه میدهد. این فصل پایهٔ لازم برای ورود به فصلهای بعدی را فراهم میکند، جایی که خطاهای رایج، نکات عملی و کاربردهای پیشرفته داپلر طیفی بررسی خواهند شد.
🚨خطاهای رایج و تفسیر اشتباه در داپلر طیفی
داپلر طیفی ابزاری بسیار دقیق و قدرتمند است، اما تنها زمانی نتایج قابل اعتماد ارائه میدهد که تکنیک انجام آن صحیح باشد و تفسیر آن با آگاهی از محدودیتها و خطاهای احتمالی صورت گیرد. بسیاری از اشتباهات رایج در داپلر طیفی نه به دستگاه، بلکه به تکنیک نمونهبرداری، تنظیمات نادرست یا برداشت اشتباه از شکل موجها مربوط میشود. این فصل بهصورت جامع مهمترین خطاها و دامهای تفسیر را بررسی میکند.
یکی از شایعترین خطاها، زاویهٔ نامناسب داپلر است. اگر زاویهٔ بین پرتو فراصوت و جهت جریان خون بزرگ باشد، سرعت جریان کمتر از مقدار واقعی اندازهگیری میشود. این خطا بهویژه در ارزیابی تنگیها اهمیت دارد، زیرا سرعت کمتر به معنای گرادیان کمتر و در نتیجه تخمین اشتباه شدت بیماری است. اپراتور باید همیشه تلاش کند زاویه را تا حد امکان به صفر نزدیک کند.
خطای مهم دیگر، آلیاسینگ (Aliasing) است. این پدیده زمانی رخ میدهد که سرعت جریان از حد نایکوئیست فراتر رود و موج داپلر بهصورت اشتباه به سمت مخالف برگردد. آلیاسینگ میتواند باعث تفسیر اشتباه شدت جریان یا نادیده گرفتن سرعتهای بالا شود. تنظیم Scale، جابهجایی Baseline یا استفاده از داپلر مداوم از راههای جلوگیری از این خطاست.
یکی از اشتباهات رایج، قرارگیری نادرست حجم نمونه (Sample Volume) در داپلر پالسی است. اگر حجم نمونه در ناحیهٔ توربولانس یا خارج از مسیر اصلی جریان قرار گیرد، طیف پهن، نامنظم و غیرقابل تفسیر خواهد بود. این خطا در جریانهای میترال، LVOT و RVOT بسیار دیده میشود و میتواند محاسبات همودینامیک را کاملاً مختل کند.
تنظیم نادرست Gain نیز یکی از عوامل ایجاد خطا در داپلر طیفی است. Gain بیش از حد باعث ایجاد نویز و پهنشدگی کاذب طیف میشود، در حالیکه Gain کم ممکن است بخشهایی از موج را محو کند. هر دو حالت میتوانند به تفسیر اشتباه شدت جریان یا کیفیت آن منجر شوند. تنظیم Gain باید بهگونهای باشد که Envelope واضح و بدون نویز اضافی دیده شود.
یکی از دامهای تفسیر، اشتباه گرفتن جریانهای هممسیر است. در داپلر مداوم، دستگاه تمام سرعتهای موجود در مسیر پرتو را ثبت میکند و نمیتواند محل دقیق جریان را مشخص کند. اگر پرتو از چند جریان مختلف عبور کند، ممکن است سرعتهای غیرمرتبط با بیماری مورد نظر ثبت شوند. این خطا در ارزیابی تنگی آئورت یا نارسایی میترال بسیار اهمیت دارد.
خطای دیگر، تفسیر اشتباه Spectral Broadening است. پهنشدگی طیف میتواند نشانهٔ جریان توربولنت باشد، اما Gain زیاد، زاویهٔ نامناسب یا قرارگیری اشتباه حجم نمونه نیز میتوانند پهنشدگی کاذب ایجاد کنند. پزشک باید همیشه بین پهنشدگی واقعی و مصنوعی تمایز قائل شود.
در ارزیابی جریانهای ورودی، یکی از خطاهای رایج، برداشت اشتباه از نسبت E/A است. این نسبت بهتنهایی نمیتواند شدت اختلال دیاستولیک را تعیین کند و باید همراه با پارامترهایی مانند Deceleration Time، جریان وریدهای ریوی و E/e′ تفسیر شود. اتکا به یک شاخص میتواند منجر به تشخیص اشتباه الگوی شبهنرمال شود.
در بیماران مبتلا به آریتمیها، بهویژه فیبریلاسیون دهلیزی، انتخاب ضربان نامناسب میتواند نتایج را کاملاً مخدوش کند. در این بیماران باید چندین ضربان متوالی ثبت و میانگینگیری شود. انتخاب یک ضربان منفرد، بهویژه ضربانهای کوتاه یا طولانی، میتواند سرعتها و زمانبندیها را غیرواقعی نشان دهد.
یکی از خطاهای مهم در ارزیابی فشارهای ریوی، استفاده از جت TR ضعیف یا ناقص است. اگر Envelope کامل نباشد یا موج بهخوبی ثبت نشده باشد، محاسبهٔ RVSP غیرقابل اعتماد خواهد بود. در این موارد باید Gain، زاویه و مسیر پرتو اصلاح شود یا از نماهای دیگر استفاده گردد.
در نهایت، یکی از اشتباهات رایج، تفسیر داپلر طیفی بدون توجه به تصویر دو بعدی است. داپلر طیفی باید همیشه در کنار یافتههای ساختاری تفسیر شود. سرعت بالا همیشه به معنای تنگی نیست و سرعت پایین همیشه نشانهٔ طبیعی بودن جریان نیست. ترکیب اطلاعات ساختاری و همودینامیک کلید تشخیص صحیح است.
این فصل نشان داد که داپلر طیفی، با وجود دقت بالا، در صورت انجام یا تفسیر نادرست میتواند منجر به خطاهای جدی شود. آگاهی از این دامها و رعایت اصول تکنیکی، پایهٔ یک ارزیابی دقیق و قابل اعتماد است. در فصل بعد، نکات عملی کلینیکی و پروتکلهای استاندارد برای انجام داپلر طیفی بررسی خواهند شد.
🔎نکات عملی و پروتکل کلینیکی در انجام داپلر طیفی
داپلر طیفی زمانی بیشترین ارزش تشخیصی را دارد که با یک پروتکل استاندارد و تکنیک دقیق انجام شود. در محیط کلینیک، کیفیت طیفها، سرعت انجام کار و قابلیت تکرارپذیری نتایج، همگی به رعایت اصول عملی وابستهاند. این فصل مجموعهای از نکات کاربردی، مراحل استاندارد و توصیههای کلینیکی را ارائه میدهد که انجام داپلر طیفی را دقیقتر، سریعتر و قابل اعتمادتر میکند.
نخستین گام در هر ارزیابی داپلر طیفی، انتخاب نمای مناسب است. هر جریان قلبی بهترین نما را دارد و تلاش برای ثبت آن در نمای نامناسب، کیفیت طیف را کاهش میدهد. برای مثال، جریان میترال در نمای چهارحفرهای اپیکال بهترین کیفیت را دارد، در حالیکه جریان LVOT معمولاً در نمای پنجحفرهای یا لانگاکسیس پاراسترنال ثبت میشود. انتخاب نما، پایهٔ یک ارزیابی موفق است.
گام بعدی، تنظیم صحیح دستگاه است. اپراتور باید پیش از شروع ثبت طیف، Baseline، Gain، Scale و Sweep Speed را تنظیم کند. این کار باعث میشود طیفها از ابتدا واضح و قابل تفسیر باشند. تنظیمات نادرست نهتنها کیفیت طیف را کاهش میدهد، بلکه زمان انجام اکو را نیز افزایش میدهد. در کلینیکهای پرمراجعه، سرعت و دقت هر دو اهمیت دارند.
یکی از نکات کلیدی در پروتکل کلینیکی، تعیین محل دقیق حجم نمونه (Sample Volume) در داپلر پالسی است. این کار باید با دقت میلیمتری انجام شود. در جریان میترال، حجم نمونه باید در نوک لتها قرار گیرد؛ در جریان LVOT، کمی قبل از دریچهٔ آئورت؛ و در جریان RVOT، در ناحیهٔ خروجی بطن راست. قرارگیری اشتباه حجم نمونه یکی از شایعترین دلایل طیفهای مخدوش است.
در داپلر مداوم، چون محل دقیق جریان مشخص نمیشود، انتخاب مسیر پرتو اهمیت بیشتری دارد. اپراتور باید خط داپلر را طوری تنظیم کند که از ناحیهٔ مورد نظر عبور کند و در عین حال از برخورد با جریانهای ناخواسته جلوگیری شود. این مهارت بهویژه در ارزیابی تنگی آئورت و نارسایی میترال اهمیت دارد.
یکی از اصول مهم در پروتکل کلینیکی، ثبت چندین ضربان متوالی است. حتی در بیماران با ریتم منظم، ثبت ۳ تا ۵ موج متوالی باعث افزایش دقت اندازهگیری میشود. در بیماران مبتلا به فیبریلاسیون دهلیزی، ثبت ۵ تا ۱۰ ضربان و میانگینگیری ضروری است. این کار از خطاهای ناشی از تغییرات لحظهای ضربان جلوگیری میکند.
در ارزیابی بیماریهای دریچهای، پروتکل استاندارد شامل اندازهگیری سرعتهای حداکثر، گرادیان میانگین و شکل موج است. برای تنگی آئورت، ثبت سرعت از چند نما ضروری است تا بالاترین سرعت واقعی بهدست آید. برای نارساییها، ثبت Envelope کامل اهمیت دارد، زیرا Envelope ناقص محاسبات را غیرقابل اعتماد میکند.
یکی از نکات عملی مهم، هماهنگی بین تصویر دو بعدی و داپلر طیفی است. اپراتور باید ابتدا ساختار دریچه، جهت جریان و محل تنگی یا نارسایی را در تصویر دو بعدی شناسایی کند و سپس داپلر طیفی را در همان مسیر قرار دهد. انجام داپلر بدون توجه به تصویر دو بعدی یکی از شایعترین خطاهای کلینیکی است.
در بیماران دشوار، مانند افراد چاق، بیماران با بیماری ریوی یا کسانی که پنجرهٔ صوتی ضعیف دارند، استفاده از فشار مناسب پروب، تغییر وضعیت بیمار، یا استفاده از نماهای جایگزین میتواند کیفیت طیف را بهطور قابل توجهی بهبود دهد. این مهارتها در محیط کلینیک بسیار ارزشمند هستند.
یکی از اصول مهم در پروتکل کلینیکی، مستندسازی دقیق است. هر طیف باید با نام جریان، نما، سرعت حداکثر، گرادیان و سایر پارامترهای مهم ذخیره شود. این مستندسازی برای پیگیری روند بیماری، مقایسهٔ جلسات مختلف و تصمیمگیری درمانی ضروری است.
در نهایت، داپلر طیفی زمانی بیشترین ارزش را دارد که با یک پروتکل استاندارد، تکنیک دقیق و تفسیر آگاهانه انجام شود. رعایت نکات عملی و کلینیکی، کیفیت ارزیابی را افزایش میدهد و به پزشک کمک میکند تصمیمگیری بالینی را با اطمینان بیشتری انجام دهد. این فصل پایهٔ لازم برای ورود به فصلهای بعدی را فراهم میکند، جایی که کاربردهای پیشرفته و جمعبندی نهایی بررسی خواهند شد.
💡کاربردهای پیشرفتهٔ داپلر طیفی
داپلر طیفی در کنار کاربردهای پایهای خود، تواناییهای پیشرفتهای دارد که در ارزیابیهای پیچیدهٔ قلبی و تصمیمگیریهای تخصصی نقش مهمی ایفا میکنند. این کاربردها بهویژه در بیماران با بیماریهای ساختاری پیچیده، نارسایی قلبی، شوک، کاردیومیوپاتیها و شرایطی که نیاز به تحلیل دقیق همودینامیک دارند، اهمیت پیدا میکنند. این فصل به بررسی این کاربردهای پیشرفته میپردازد.
یکی از مهمترین کاربردهای پیشرفتهٔ داپلر طیفی، ارزیابی همودینامیک در شرایط بحرانی است. در بیماران مبتلا به شوک یا نارسایی حاد قلبی، اندازهگیری سریع و دقیق VTI در LVOT میتواند اطلاعات حیاتی دربارهٔ برونده قلبی ارائه دهد. کاهش ناگهانی VTI ممکن است نشانهٔ کاهش حجم داخل عروقی، افت عملکرد بطن چپ یا افزایش پسبار باشد. این شاخص در بخشهای اورژانس و مراقبتهای ویژه ارزش بالینی فراوانی دارد.
کاربرد مهم دیگر، تشخیص انسدادهای دینامیک مسیر خروجی بطن چپ است. در بیماریهایی مانند کاردیومیوپاتی هیپرتروفیک، انسداد ممکن است تنها در شرایط خاصی مانند تپش سریع، کاهش حجم یا افزایش انقباضپذیری رخ دهد. داپلر طیفی با ثبت موجهای «خیمهای» یا افزایش سرعت در اواخر سیستول، امکان تشخیص این انسدادهای دینامیک را فراهم میکند. این یافتهها در انتخاب درمان دارویی یا تصمیمگیری برای مداخلات تهاجمی اهمیت دارند.
داپلر طیفی همچنین در ارزیابی بیماران با ضربانهای نامنظم کاربرد پیشرفتهای دارد. در فیبریلاسیون دهلیزی، تحلیل میانگین چندین ضربان و بررسی تغییرات موج E میتواند اطلاعات دقیقی دربارهٔ فشارهای دهلیزی و وضعیت دیاستولیک ارائه دهد. این تحلیل در بیماران با نارسایی قلبی و فیبریلاسیون دهلیزی اهمیت ویژهای دارد، زیرا بسیاری از شاخصهای معمول دیاستولیک در این بیماران قابل اعتماد نیستند.
یکی از کاربردهای پیشرفتهٔ داپلر طیفی، تحلیل جریانهای وریدی برای ارزیابی فشارهای قلبی است. جریان وریدهای کبدی و ریوی میتواند سرنخهایی دربارهٔ فشار دهلیز راست و چپ ارائه دهد. تغییرات موجهای S، D و AR در این جریانها میتواند نشانهٔ افزایش فشارهای دهلیزی، نارسایی قلب راست یا اختلالات شدید دیاستولیک باشد. این تحلیلها در بیماران با بیماریهای پیچیدهٔ قلبی–ریوی اهمیت زیادی دارند.
در بیماران مبتلا به نارسایی قلبی با EF حفظشده، داپلر طیفی نقش مهمی در تشخیص و طبقهبندی بیماری دارد. شاخصهایی مانند E/A، Deceleration Time، جریان وریدهای ریوی و نسبت E/e′ در کنار هم تصویری جامع از وضعیت دیاستولیک ارائه میدهند. این ترکیب شاخصها یکی از کاربردهای پیشرفتهٔ داپلر طیفی است که نیاز به تفسیر دقیق و تجربهٔ بالینی دارد.
یکی دیگر از کاربردهای پیشرفته، ارزیابی عملکرد بطن راست است. داپلر طیفی با اندازهگیری سرعت جریان در RVOT، تحلیل جت TR و بررسی جریان وریدهای کبدی، امکان ارزیابی دقیق عملکرد بطن راست را فراهم میکند. این ارزیابی در بیماران مبتلا به بیماریهای ریوی، نارسایی قلب راست یا فشار خون ریوی اهمیت ویژهای دارد.
داپلر طیفی همچنین در پایش پاسخ به درمان کاربرد دارد. تغییرات VTI، سرعت TR Jet، زمان شتاب جریان ریوی و شکل موجهای ورودی میتوانند نشاندهندهٔ بهبود یا بدتر شدن وضعیت همودینامیک باشند. این ویژگی داپلر طیفی را به ابزاری ارزشمند برای پیگیری بیماران در کلینیک و بخشهای بستری تبدیل میکند.
در بیماران مبتلا به بیماریهای مادرزادی قلب، داپلر طیفی نقش مهمی در ارزیابی شانتها، انسدادها و جریانهای غیرطبیعی دارد. سرعتهای بالا در مسیرهای غیرطبیعی، پهنشدگی طیف و تغییر جهت جریان میتوانند نشانهٔ وجود نقصهای ساختاری باشند. این تحلیلها در کنار تصویر دو بعدی، تشخیص دقیقتری ارائه میدهند.
یکی از کاربردهای پیشرفتهٔ دیگر، تحلیل الگوهای جریان در دریچههای مصنوعی است. داپلر طیفی میتواند سرعتهای طبیعی و غیرطبیعی در دریچههای مکانیکی یا بیولوژیک را تشخیص دهد. افزایش سرعت یا تغییر شکل موج ممکن است نشانهٔ انسداد، ترومبوز یا نارسایی دریچهٔ مصنوعی باشد. این ارزیابی برای بیماران با دریچههای تعویضشده اهمیت حیاتی دارد.
در نهایت، داپلر طیفی ابزاری است که با ترکیب تکنیکهای پایه و پیشرفته، امکان تحلیل دقیق و جامع عملکرد قلب را فراهم میکند. این روش در دست یک اپراتور ماهر، میتواند اطلاعاتی ارائه دهد که حتی روشهای تهاجمی نیز همیشه قادر به ارائهٔ آن نیستند. این فصل نشان میدهد که داپلر طیفی تنها یک ابزار تشخیصی ساده نیست، بلکه یک روش پیشرفتهٔ همودینامیک است که در بسیاری از تصمیمگیریهای تخصصی نقش کلیدی دارد.
❓پرسشهای متداول بیماران و پاسخ آنها (کلیک کنید)
❓پرسشهای متداول رزدینتها و پاسخ آنها (کلیک کنید)