🌈 چکیده اکو داپلر رنگی
❤️ اکو داپلر رنگی چیست؟
اکو داپلر رنگی یک سونوگرافی پیشرفتهٔ قلب است که با امواج صوتی، ساختار قلب و جریان خون را همزمان نشان میدهد. رنگها جهت و سرعت خون را مشخص میکنند:
🔴 خون بهسمت پروب
🔵 خون دور از پروب
این روش بدون درد، بدون اشعه و کاملاً بیخطر است.
اصول داپلر:
🔹 تغییر فرکانس امواج هنگام برخورد با اجسام متحرک
🔹 اساس اندازهگیری سرعت خون
🔹 اهمیت زاویهٔ صحیح برای دقت بیشتر
فیزیک داپلر در قلب:
🔹 امواج اولتراسوند از گلبولهای خون بازتاب میشوند
🔹 اختلاف فرکانس = سرعت جریان
🔹 سرعتهای بالا → رنگهای روشنتر
تکنیک تصویربرداری:
🔹 انتخاب نمای مناسب (۴ حفره، محور بلند…)
🔹 تنظیم Gain، PRF، Wall Filter
🔹 ثابت نگهداشتن پروب برای تصویر دقیق
تفسیر رنگها و الگوها:
🔹 قرمز/آبی = جهت جریان
🔹 رنگهای موزاییکی = جریان آشفته
🔹 Aliasing = سرعت بالاتر از حد دستگاه
تشخیص بیماریهای دریچهای:
🔹 نارسایی = جریان بازگشتی رنگی
🔹 تنگی = جریان پرسرعت و متمرکز
🔹 داپلر رنگی شدت بیماری را نشان میدهد
تشخیص نارسایی قلبی :
🔹 اختلال پرشدگی بطنها
🔹 نارسایی دریچهای ثانویه
🔹 افزایش فشار دهلیز چپ در رنگها دیده میشود
تشخیص بیماریهای مادرزادی:
🔹 ASD / VSD = جت باریک و پرسرعت
🔹 PDA = جریان غیرطبیعی بین آئورت و ریوی
🔹 مناسب برای نوزادان و کودکان
تشخیص عملکرد بطن راست و فشار ریوی:
🔹 نارسایی تریکوسپید = جت بازگشتی
🔹 تخمین فشار ریوی از سرعت TR
🔹 ارزیابی تنگی یا نارسایی پولمونری
محدودیتها و خطاها:
🔹 وابستگی به زاویه
🔹 Aliasing
🔹 نویز حرکتی
🔹 کیفیت پایین در چاقی یا بیماری ریوی
🔹 تنظیمات اشتباه دستگاه
نقش در درمان و پیگیری:
🔹 تعیین شدت بیماری
🔹 ارزیابی پاسخ به درمان
🔹 بررسی نتایج جراحی
🔹 پیشبینی آیندهٔ بیمار
ماهیت و کاربرد
🟢 داپلر رنگی چیست؟ نمایش جریان خون
🟢 چه تفاوتی با اکو معمولی دارد؟ اضافه شدن اطلاعات جریان
🟢 چرا پزشک درخواست داده؟ بررسی دریچهها، فشارها، نارسایی
🟢 رنگها یعنی چه؟ جهت و سرعت خون
🟢 آیا بیماریهای دریچهای را نشان میدهد؟ بله
🟢 آیا نارسایی قلبی را نشان میدهد؟ بله
🟢 آیا لخته را نشان میدهد؟ غیرمستقیم
🟢 آیا بیماری مادرزادی را تشخیص میدهد؟ بله
🟢 آیا دقیق است؟ بله، همراه داپلر طیفی
🟢 چه بیماریهایی را نشان میدهد؟ دریچهای، مادرزادی، فشار ریوی، نارسایی
🟢 مدت زمان: ۲۰–۴۵ دقیقه
🟢 آمادگی خاص لازم نیست
🟢 نیاز به ناشتایی نیست
🟢 بدون درد
🟢 ژل کمی سرد است
🟢 لباس بالاتنه باید کنار زده شود
🟢 همراه معمولاً اجازه ورود ندارد
🟢 وضعیت بدن تغییر میکند
🟢 بهتر است صحبت نکنید
🟢 اگر نتوانید دراز بکشید، تست قابل انجام است.
🟢 کاملاً بیخطر
🟢 بدون اشعه
🟢 مناسب بارداری
🟢 مناسب نوزادان
🟢 آسیبی به قلب نمیزند
🟢 تکرار آن بیضرر است
🟢 پروب درد ندارد
🟢 باعث آریتمی نمیشود
🟢 علائم را بدتر نمیکند
🟢 خطر عفونت ندارد
🟢 رنگها = جهت و سرعت
🟢 Turbulence = جریان آشفته
🟢 جت بزرگ = احتمال شدت بیشتر
🟢 شدت نارسایی = قابل تخمین
🟢 Aliasing = سرعت بالا
🟢 افزایش سرعت = تنگی یا اختلاف فشار
🟢 تکرار تست = پیگیری درمان
🟢 زمان نتیجه = چند ساعت تا چند روز
🟢 امکان دریافت تصاویر وجود دارد
🟢 سؤالات مهم بعد از تست: شدت بیماری، نیاز به درمان، زمان پیگیری
اکو داپلر رنگی یک تست ایمن، بدون درد و بسیار دقیق است که به پزشک کمک میکند جریان خون، عملکرد دریچهها، فشارهای قلبی و بیماریهای مادرزادی را ارزیابی کند. رنگها تنها جهت و سرعت خون را نشان میدهند و تفسیر آنها نیاز به تخصص دارد. این تست برای بارداری، کودکان، سالمندان و بیماران قلبی کاملاً مناسب است و میتواند بارها تکرار شود. نتیجهٔ آن نقش مهمی در تشخیص، درمان و پیگیری بیماریهای قلبی دارد.
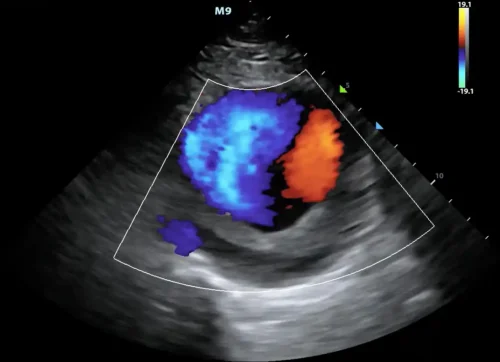
🎬مقدمه
اکو داپلر رنگی یکی از مهمترین خدمات تشخیصی در کلینیکهای قلب است، زیرا امکان مشاهدهٔ جریان خون در قلب را بهصورت زنده و پویا فراهم میکند. این روش بر پایهٔ امواج اولتراسوند و اثر داپلر عمل میکند و به پزشک اجازه میدهد سرعت، جهت و الگوی جریان خون را در حفرهها و دریچههای قلب ارزیابی کند. برخلاف اکو دوبعدی معمولی که فقط ساختارها را نشان میدهد، داپلر رنگی اطلاعات عملکردی و همودینامیک را نیز ارائه میدهد و همین ویژگی آن را به ابزاری کلیدی در تشخیص بیماریهای قلبی تبدیل کرده است.
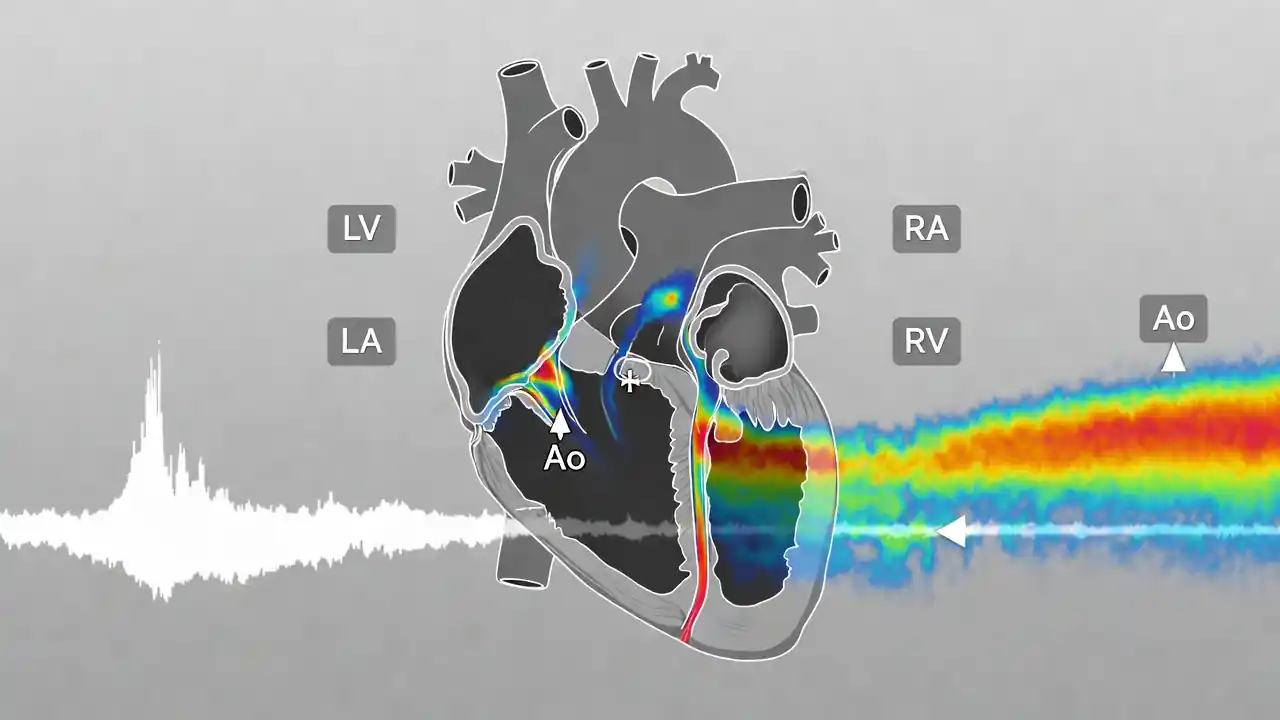
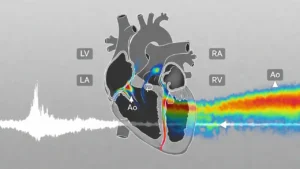
در این روش، دستگاه اکو با استفاده از کدگذاری رنگی، جریان خون را روی تصویر قلب نمایش میدهد. معمولاً رنگ قرمز نشاندهندهٔ جریان به سمت پروب و رنگ آبی نشاندهندهٔ جریان دور از پروب است. رنگهای ترکیبی مانند زرد و سبز نیز میتوانند نشانهٔ سرعتهای بالا یا جریانهای آشفته باشند. این نمایش رنگی به پزشک کمک میکند تا الگوهای جریان را در یک نگاه تشخیص دهد و ناهنجاریها را سریعتر شناسایی کند.
یکی از کاربردهای مهم اکو داپلر رنگی، ارزیابی عملکرد دریچههای قلب است. این روش میتواند نارسایی دریچهای (Regurgitation) را با دقت بالا نشان دهد و شدت آن را تخمین بزند. همچنین در تشخیص تنگی دریچهها، داپلر رنگی الگوی جریان تند و باریکشده را بهوضوح نمایش میدهد. این اطلاعات برای تصمیمگیری دربارهٔ درمان دارویی یا جراحی بسیار حیاتی است.
در بیماران مبتلا به نارسایی قلبی، داپلر رنگی نقش مهمی در بررسی فشارهای داخل قلب و الگوهای پرشدگی بطنها دارد. جریانهای غیرطبیعی در دهلیزها یا بطنها میتواند نشانهٔ اختلال عملکرد دیاستولیک یا سیستولیک باشد. پزشک با تحلیل این الگوها میتواند شدت بیماری را ارزیابی کرده و روند درمان را تنظیم کند.
این روش همچنین در تشخیص بیماریهای مادرزادی قلبی بسیار ارزشمند است. وجود شانتها، سوراخهای بینحفرهای یا مسیرهای غیرطبیعی جریان خون با داپلر رنگی بهسرعت قابل مشاهده است. این ویژگی باعث میشود که حتی ناهنجاریهای کوچک نیز در مراحل اولیه شناسایی شوند و درمان مناسب در زمان درست آغاز شود.
در بیماران مشکوک به آمبولی ریه یا افزایش فشار شریان ریوی، داپلر رنگی میتواند سرعت جریان در دریچهٔ تریکوسپید را نشان دهد و به تخمین فشارهای ریوی کمک کند. این اطلاعات برای تشخیص و پیگیری درمان بیماران با فشار خون ریوی بسیار مهم است.
یکی دیگر از مزایای داپلر رنگی، کمک به ارزیابی عملکرد بطن راست است. بطن راست بهدلیل شکل پیچیده و موقعیت آناتومیک خاص، ارزیابی دشواری دارد. اما داپلر رنگی با نمایش جریان خون در مسیر خروجی بطن راست و دریچهٔ پولمونری، امکان بررسی دقیقتر این بخش از قلب را فراهم میکند.
در کلینیکهای قلب، داپلر رنگی بهعنوان یک ابزار غیرتهاجمی، ایمن و بدون درد شناخته میشود. این روش هیچگونه اشعهٔ مضر ندارد و برای بیماران در هر سن، از نوزاد تا سالمند، قابل استفاده است. همین ویژگیها باعث شده که داپلر رنگی به بخشی جداییناپذیر از ارزیابیهای روتین قلبی تبدیل شود.
از نظر درمانی، اطلاعات بهدستآمده از داپلر رنگی به پزشکان کمک میکند تا اثربخشی درمانها را ارزیابی کنند. برای مثال، پس از شروع داروهای کاهندهٔ فشار خون یا درمان نارسایی قلبی، تغییرات در الگوی جریان خون میتواند نشان دهد که درمان تا چه حد موفق بوده است. این امکان پیگیری دقیق، به بهبود نتایج درمانی کمک میکند.
در نهایت، اکو داپلر رنگی بهعنوان یک خدمت کلینیکی، ترکیبی از دقت علمی، سرعت تشخیص و راحتی بیمار را ارائه میدهد. این روش نهتنها به تشخیص بیماریها کمک میکند، بلکه در برنامهریزی درمان، ارزیابی پیشآگهی و پیگیری طولانیمدت بیماران نیز نقش اساسی دارد. به همین دلیل، هر کلینیک قلب مجهز به داپلر رنگی میتواند خدماتی جامعتر، دقیقتر و مؤثرتر در تشخیص و درمان بیماریهای قلبی ارائه دهد.
🎯اصول فیزیکی و علمی داپلر
اثر داپلر، که نام خود را از فیزیکدان اتریشی «کریستین داپلر» وام گرفته است، یکی از بنیادیترین پدیدههای موجی در طبیعت است؛ پدیدهای که در آن، فرکانس موج بهسبب حرکت منبع یا بازتابدهندهٔ موج نسبت به ناظر دستخوش تغییر میشود. این تغییر فرکانس، که «داپلر شیفت» نام دارد، در نگاه نخست ساده مینماید، اما در دل خود حقیقتی ژرف دربارهٔ رفتار موج و حرکت نهفته دارد. هنگامی که جسمی به سوی ناظر حرکت میکند، جبهههای موج فشردهتر شده و فرکانس افزایش مییابد؛ و زمانی که جسم از ناظر دور میشود، فاصلهٔ میان جبههها بیشتر شده و فرکانس کاهش مییابد. این اصل ساده، شالودهٔ بسیاری از فناوریهای مدرن، از رادار گرفته تا تصویربرداری پزشکی، را تشکیل میدهد.
در قلمرو اولتراسوند پزشکی، اثر داپلر نقشی حیاتی در آشکارسازی حرکت خون و بافت ایفا میکند. پروب اولتراسوند امواج صوتی با فرکانس بالا را به درون بدن میفرستد. این امواج پس از برخورد با ساختارهای متحرک—اعم از گلبولهای خون یا الیاف عضلانی قلب—بازتاب مییابند. چون این ساختارها در حال حرکتاند، بازتاب موج با فرکانسی متفاوت از موج ارسالی بازمیگردد. دستگاه اکو این اختلاف فرکانس را اندازهگیری میکند و با بهرهگیری از روابط دقیق فیزیکی، آن را به سرعت و جهت حرکت تبدیل میسازد. بدینسان، داپلر به ابزاری بیبدیل برای مشاهدهٔ پویایی قلب بدل میشود.
فرمول داپلر در اولتراسوند، که حاصل ترکیب اصول موج و حرکت است، بیان میکند که میزان تغییر فرکانس با سرعت جسم متحرک، فرکانس موج ارسالی، زاویهٔ برخورد موج و سرعت انتشار صوت در بافت ارتباط مستقیم دارد. وجود ضریب «دو» در این فرمول، یادآور آن است که موج در مسیر رفت و برگشت، دو بار تحت تأثیر حرکت قرار میگیرد. این دقت ریاضی، امکان محاسبهٔ سرعتهای بسیار کوچک را فراهم میکند؛ سرعتهایی که در بافت قلب یا جریان خون، گاه تنها چند سانتیمتر در ثانیهاند.
یکی از نکات بنیادین در فهم داپلر، نقش زاویهٔ برخورد موج با مسیر حرکت است. هرچه پرتو اولتراسوند با جهت حرکت خون یا بافت همراستاتر باشد، اندازهگیری دقیقتر خواهد بود. در مقابل، زاویههای بزرگ موجب کاهش محسوس دقت میشوند. از همینروست که در تصویربرداری قلب، تلاش میشود پروب در موقعیتی قرار گیرد که پرتوها تا حد امکان با حرکت طولی قلب همجهت باشند. این اصل در داپلر بافتی (TDI) اهمیت دوچندان دارد، زیرا سرعت بافت بسیار کمتر از خون است و کوچکترین خطا در زاویه میتواند نتیجه را دگرگون سازد.
اثر داپلر تنها به تغییر فرکانس محدود نمیشود، بلکه اطلاعاتی دربارهٔ کیفیت جریان نیز به دست میدهد. جریانهای آرام و منظم، بازتابی یکنواخت و قابل پیشبینی دارند، در حالی که جریانهای آشفته و پرسرعت، الگوهای پیچیدهتری ایجاد میکنند. این تفاوتها در داپلر رنگی و طیفی بهخوبی قابل مشاهدهاند و پزشک را در تشخیص نارساییها، تنگیها و اختلالات همودینامیک یاری میکنند.
در داپلر رنگی، دستگاه با استفاده از کدگذاری رنگی، جهت و سرعت جریان را بر تصویر دوبعدی قلب مینشاند. این ترکیب تصویر ساختاری و اطلاعات عملکردی، قلب را نهتنها بهعنوان یک اندام، بلکه بهعنوان سامانهای پویا و زنده به نمایش میگذارد. در داپلر طیفی نیز، سرعت جریان در قالب نمودارهای دقیق و زمانمند ارائه میشود و امکان تحلیل عمیقتری از رفتار خون فراهم میگردد.
داپلر بافتی (TDI) نیز بر همین اصول استوار است، با این تفاوت که بهجای خون، حرکت عضلهٔ قلب را اندازهگیری میکند. این روش، که حساسیت بالایی به حرکت طولی میترال و بطن چپ دارد، در ارزیابی عملکرد سیستولیک و دیاستولیک نقشی اساسی یافته است. سرعتهای S′، E′ و A′ که در TDI اندازهگیری میشوند، بازتابی از سلامت و کارایی عضلهٔ قلباند و در تشخیص نارساییهای پنهان یا مراحل اولیهٔ بیماری اهمیت فراوان دارند.
در مجموع، اصول فیزیکی داپلر، هرچند ریشه در قوانین سادهٔ موج دارند، اما در عرصهٔ پزشکی به ابزاری پیچیده و توانمند بدل شدهاند. این فناوری، با تکیه بر دقت علمی و ظرافت فنی، امکان مشاهدهٔ حرکت درونی قلب را فراهم میکند؛ حرکتی که چشم انسان بهتنهایی قادر به دیدن آن نیست. فهم این اصول، نهتنها برای متخصصان قلب ضروری است، بلکه برای هر پژوهشگر یا دانشجویی که میخواهد به ژرفای تصویربرداری قلب راه یابد، گامی بنیادین به شمار میرود.
📡تکنیک تصویربرداری در اکو داپلر رنگی
اکو داپلر رنگی، هرچند بر اصول فیزیکی استوار است، در عمل نیازمند مهارت، دقت و شناخت عمیق از آناتومی و فیزیولوژی قلب است. کیفیت تصویربرداری در این روش، بیش از هر چیز به نحوهٔ قرارگیری پروب، تنظیمات دستگاه و درک صحیح پ از مسیرهای جریان خون بستگی دارد. از اینرو، تکنیک تصویربرداری را میتوان ستون فقرات این روش دانست؛ ستونی که اگر استوار نباشد، حتی پیشرفتهترین دستگاهها نیز قادر به ارائهٔ تصویری دقیق و قابل اعتماد نخواهند بود.
نخستین گام در تصویربرداری داپلر رنگی، انتخاب نمای مناسب است. در اکوکاردیوگرافی، هر نما—چه چهارحفرهای، چه دوحفرهای، چه محور بلند یا کوتاه—زاویهای متفاوت از قلب را آشکار میسازد و هر یک برای ارزیابی بخشی از جریان خون مناسبتر است. پزشک باید پروب را چنان در دست گیرد که پرتوهای اولتراسوند تا حد امکان با مسیر طبیعی جریان خون همراستا باشند. این همراستایی، دقت اندازهگیری سرعت را افزایش میدهد و از بروز خطاهای ناشی از زاویهٔ نامناسب جلوگیری میکند.
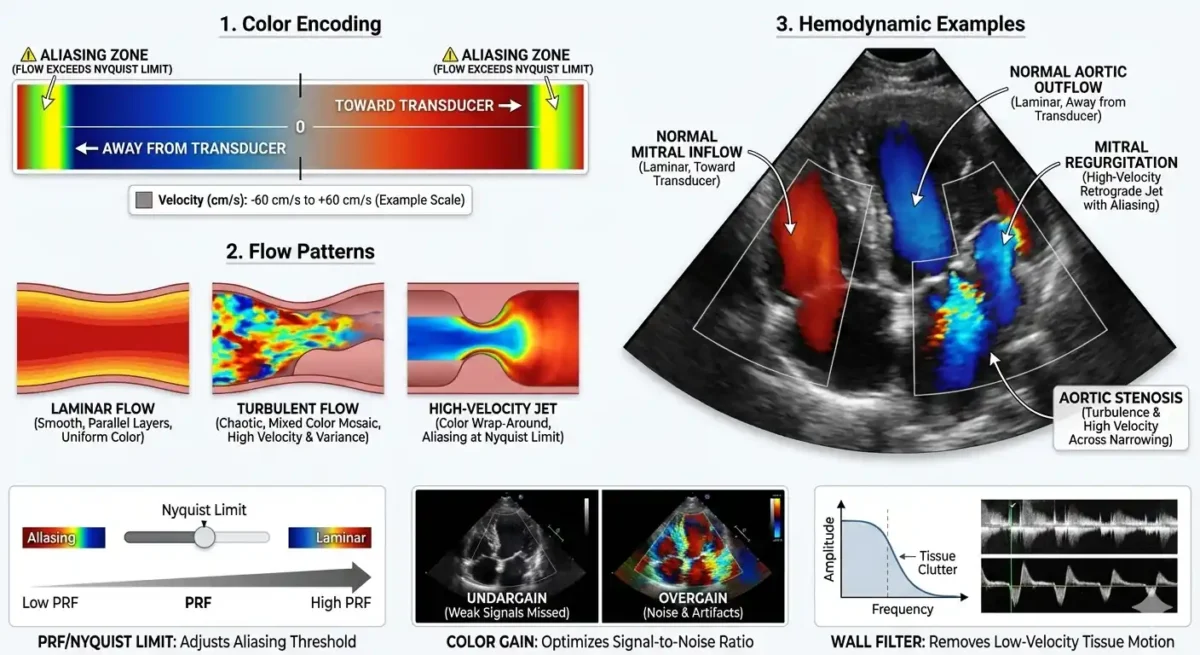
پس از انتخاب نما، تنظیمات دستگاه اهمیت مییابد. یکی از مهمترین این تنظیمات، Gain یا بهرهٔ رنگ است. اگر بهره بیش از حد بالا باشد، تصویر رنگی دچار اشباع میشود و جریانهای آرام نیز بهصورت گسترده و غیرواقعی دیده میشوند. اگر بهره بیش از حد پایین باشد، جریانهای ظریف و کمسرعت از دید پنهان میمانند. تنظیم درست بهره، نیازمند تجربه و شناخت دقیق از رفتار جریان خون است.
تنظیم دیگر، PRF یا فرکانس تکرار پالس است. این پارامتر تعیین میکند که دستگاه تا چه حد قادر به اندازهگیری سرعتهای بالا باشد. اگر PRF پایین باشد، پدیدهٔ Aliasing رخ میدهد؛ یعنی سرعتهای بالا بهصورت رنگهای وارونه یا موزاییکی دیده میشوند. این پدیده، هرچند گاه در تشخیص نارساییها مفید است، اما در بسیاری موارد میتواند موجب سردرگمی شود. افزایش PRF، این مشکل را کاهش میدهد، اما ممکن است جریانهای کمسرعت را از تصویر حذف کند. یافتن تعادل میان این دو، هنر پزشک است.
Wall Filter نیز از دیگر تنظیمات کلیدی است. این فیلتر برای حذف بازتابهای ناشی از حرکت دیوارهٔ قلب یا ساختارهای ثابت بهکار میرود. در داپلر رنگی، اگر فیلتر بیش از حد بالا باشد، جریانهای آرام حذف میشوند و تصویر ناقص میگردد. اگر فیلتر بیش از حد پایین باشد، نویز و ارتعاشات ناخواسته وارد تصویر میشود. تنظیم صحیح این فیلتر، بهویژه در ارزیابی جریانهای دهلیزی یا شانتهای کوچک، اهمیت فراوان دارد.
پس از تنظیم دستگاه، پزشک باید به الگوهای طبیعی جریان خون توجه کند. در دریچهٔ میترال، جریان در زمان دیاستول بهسوی بطن چپ است و در زمان سیستول، جریان بازگشتی طبیعی وجود ندارد. در دریچهٔ آئورت، جریان در زمان سیستول بهسوی آئورت است و در دیاستول، تنها در صورت نارسایی، جریان معکوس دیده میشود. شناخت این الگوها، اساس تفسیر صحیح داپلر رنگی است و بدون آن، حتی تصویری باکیفیت نیز معنای بالینی نخواهد داشت.
در جریان تصویربرداری، پزشک باید از حرکات اضافی پروب بپرهیزد. کوچکترین لرزش یا تغییر زاویه میتواند الگوی رنگی را دگرگون سازد و تفسیر را دشوار کند. ثبات دست، تمرکز و آگاهی از موقعیت آناتومیک، سه رکن اصلی تصویربرداری دقیقاند. همچنین، پزشک باید از فشار بیش از حد پروب بر قفسهٔ سینه خودداری کند، زیرا این کار میتواند کیفیت تصویر را کاهش دهد یا حتی مسیر طبیعی جریان خون را مختل سازد.
در نهایت، تکنیک تصویربرداری تنها به مهارت فنی محدود نمیشود، بلکه نیازمند نگاه تحلیلی و بالینی است. پزشک باید بداند که هر رنگ، هر الگو و هر تغییر کوچک در تصویر، میتواند نشانهای از بیماری باشد. او باید تصویر را نهتنها ببیند، بلکه بخواند؛ نهتنها ثبت کند، بلکه تفسیر نماید. این توانایی، حاصل تجربه، دانش و دقت است و اکو داپلر رنگی را از یک ابزار سادهٔ تصویربرداری به ابزاری قدرتمند برای تشخیص و درمان بدل میسازد.
🔄معماری فنی اکو داپلر رنگی با دادههای کمی و تحلیل ریاضی
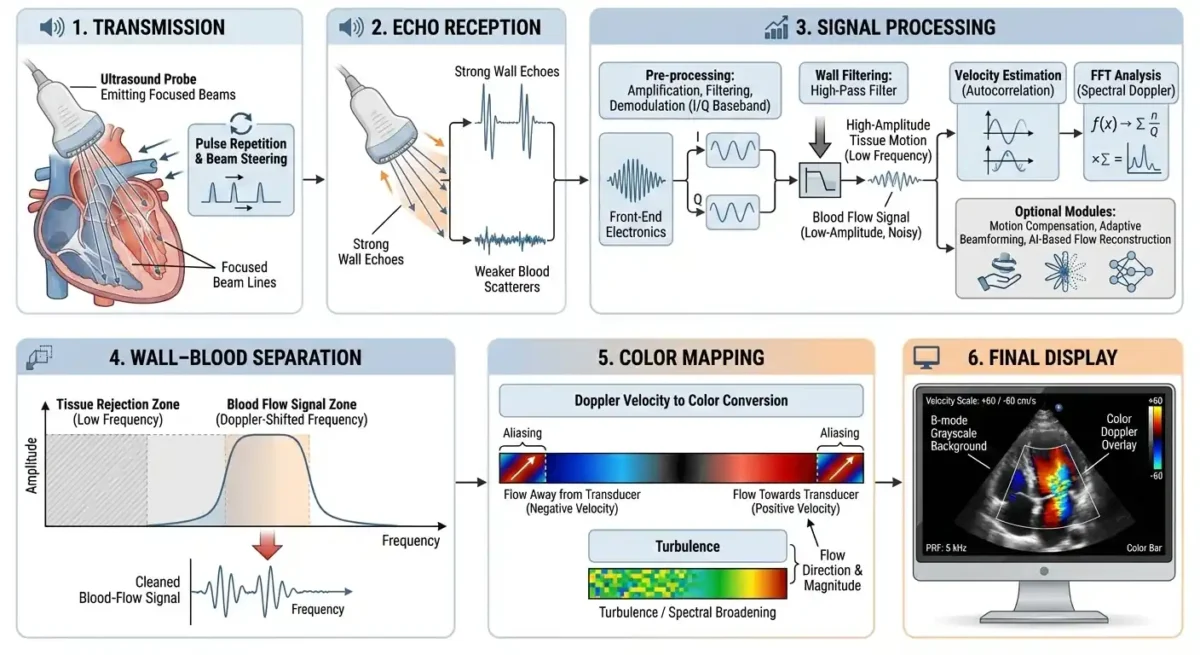
اکو داپلر رنگی در ظاهر تنها تصویری رنگی از جریان خون است، اما در عمق خود بر پایهٔ یک معماری پیچیدهٔ مهندسی امواج، پردازش سیگنال، الگوریتمهای ریاضی و سیستمهای خطایابی پیشرفته بنا شده است. در این فصل، مسیر داده از لحظهٔ ارسال امواج تا نمایش تصویر نهایی، همراه با اعداد واقعی، ظرفیتهای پردازشی و مدلهای ریاضی تشریح میشود.
🧭ارسال امواج اولتراسوند — مشخصات کمی پروب و پالسها
تعداد سنسورها (Elements)
پروبهای اکوکاردیوگرافی مدرن دارای:
- ۱۲۸ تا ۱۹۲ المان پیزوالکتریک در پروبهای استاندارد
- ۲۵۶ تا ۵۱۲ المان در پروبهای پیشرفتهٔ Matrix Array (برای 3D/4D)
هر المان میتواند هم ارسالکننده و هم دریافتکننده باشد.
🎛️فرکانس امواج
- پروبهای قلبی: ۲ تا ۵ مگاهرتز
- پروبهای کودکان و نوزادان: ۵ تا ۱۲ مگاهرتز
- فرکانس پایینتر → نفوذ بیشتر
- فرکانس بالاتر → وضوح بیشتر
🔁نرخ تکرار پالس (PRF)
- معمولاً ۳ تا ۷ کیلوهرتز
- در داپلر رنگی برای جلوگیری از Aliasing تا ۱۰ کیلوهرتز نیز میرسد.
↗️زاویهٔ ارسال
- هر خط اسکن حدود ۲۰ تا ۳۰ درجه بازهٔ زاویهای را پوشش میدهد.
- هر فریم شامل ۱۰۰ تا ۲۴۰ خط اسکن است.
📥دریافت بازتابها — ویژگیهای کمی سیگنال برگشتی
بازتابها از دو منبع میآیند:
🧩دیوارهها و بافتها
- دامنهٔ سیگنال: ۱۰ تا ۱۰۰ برابر قویتر از خون
- تغییر فرکانس: بسیار کم (سرعت دیوارهها پایینتر)
🩸خون
- دامنهٔ سیگنال: بسیار ضعیف
- تغییر فرکانس: تا ±۵ kHz بسته به سرعت جریان
🎚️نرخ نمونهبرداری (Sampling Rate)
- معمولاً ۲۰ تا ۴۰ مگاهرتز
- برای جلوگیری از خطای Nyquist ضروری است.
🧠الگوریتمهای تحلیلی — قلب پردازش داپلر رنگی
📈Auto-Correlation — هستهٔ داپلر رنگی
🛠️کاربرد
- استخراج سرعت متوسط خون در هر پیکسل
- بسیار سریع و مناسب تصویر زنده
🖥️توان پردازشی
- حدود ۵ تا ۲۰ میلیارد عملیات در ثانیه (GOPS)
- بسته به تعداد خطوط و فریمریت
🧮توضیح ریاضی
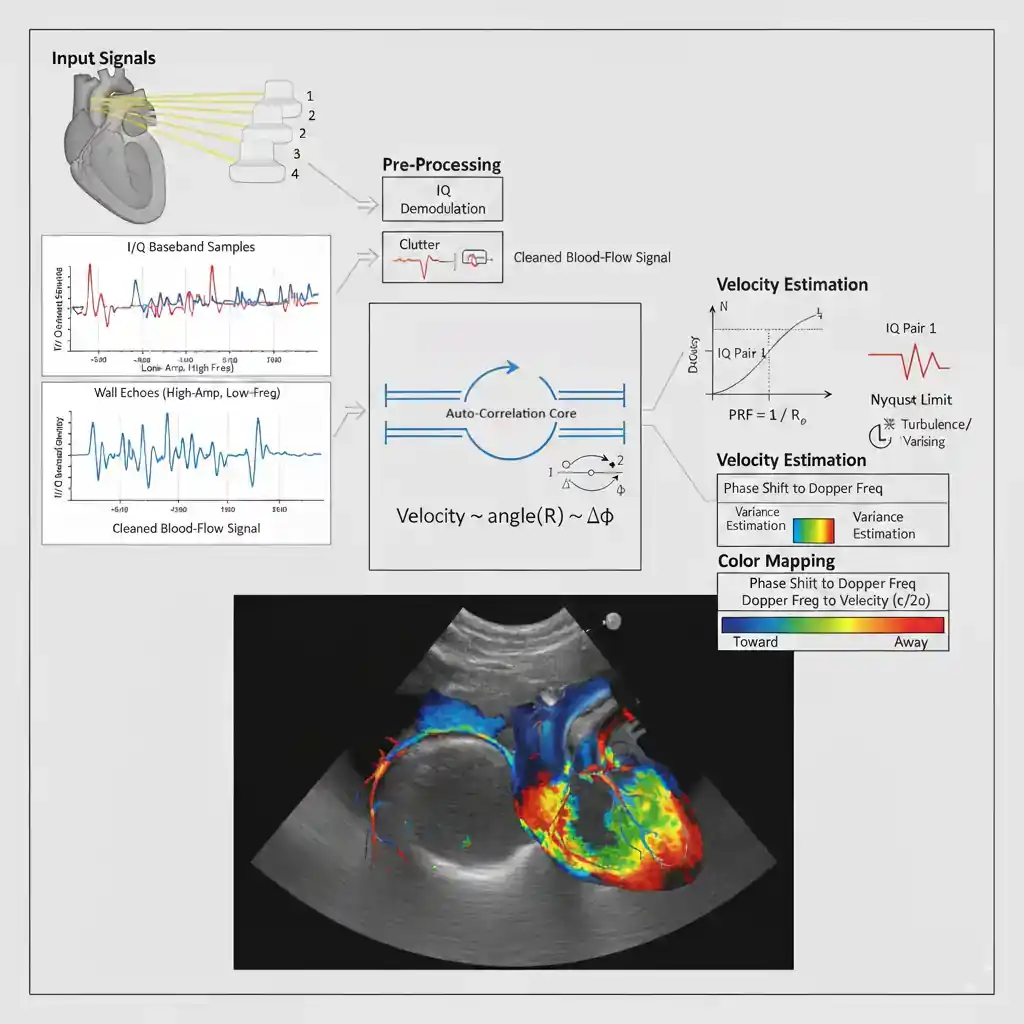
Auto‑Correlation در داپلر رنگی یکی از بنیادیترین ابزارهای پردازش سیگنال است؛ ابزاری که امکان میدهد دستگاه از میان انبوهی از بازتابهای اولتراسوند، سرعت متوسط خون را در هر نقطه استخراج کند. این روش بر مقایسهٔ پالسهای متوالی استوار است و از تغییرات بسیار کوچک در فاز امواج بازتابشده استفاده میکند. هنگامی که پروب پالسهای اولتراسوند را با نرخ تکرار بالا به درون بافت میفرستد، هر پالس پس از برخورد با گلبولهای خون بازتاب مییابد و دستگاه مجموعهای از سیگنالهای پشتسرهم دریافت میکند. اگر خون در حال حرکت باشد، بازتاب هر پالس نسبت به پالس قبلی اندکی تغییر فاز خواهد داشت. Auto‑Correlation دقیقاً همین تغییرات ظریف را اندازهگیری میکند و از آنها سرعت جریان را بهدست میآورد.
این روش برخلاف تحلیلهای پیچیدهتر مانند FFT، بهجای بررسی طیف کامل فرکانسها، تنها بر اختلاف فاز میان چند پالس متوالی تمرکز میکند. این تمرکز محدود اما هدفمند باعث میشود Auto‑Correlation بسیار سریع باشد و بتواند در کسری از میلیثانیه برای هر پیکسل سرعت را محاسبه کند. در داپلر رنگی که باید دهها هزار پیکسل در هر فریم و دهها فریم در هر ثانیه پردازش شود، سرعت اهمیت حیاتی دارد. الگوریتم Auto‑Correlation با استفاده از ضرب داخلی سیگنالها و محاسبهٔ میانگین تغییرات فاز، یک مقدار واحد بهعنوان «سرعت متوسط» تولید میکند؛ مقداری که سپس به رنگ تبدیل میشود.
در سطح ریاضی، Auto‑Correlation بر پایهٔ محاسبهٔ همبستگی میان دو یا چند نمونهٔ متوالی از سیگنال است. اگر سیگنال بازتابی را بهصورت یک تابع پیچیدهٔ زمان در نظر بگیریم، همبستگی آن با نسخهٔ شیفتیافتهاش نشان میدهد که چقدر این دو سیگنال شبیه یکدیگرند. هرچه خون سریعتر حرکت کند، تغییر فاز میان پالسها بیشتر میشود و مقدار همبستگی سریعتر افت میکند. دستگاه از زاویهٔ فاز این همبستگی برای استخراج سرعت استفاده میکند. این روش بهطور طبیعی نسبت به نویز مقاوم است، زیرا بهجای تکیه بر یک نمونهٔ منفرد، از میانگین چندین پالس استفاده میکند.
یکی از مزیتهای مهم Auto‑Correlation این است که میتواند سرعت را در حضور بازتابهای ضعیف خون نیز تخمین بزند. بازتاب گلبولهای خون معمولاً بسیار کمدامنه است، اما چون الگوریتم بر تغییرات فاز تمرکز دارد، نه بر دامنه، میتواند حتی سیگنالهای کمقدرت را نیز تحلیل کند. این ویژگی باعث میشود داپلر رنگی بتواند جریانهای آهسته و سریع را همزمان نمایش دهد. همچنین این روش نسبت به تغییرات ناگهانی در دامنهٔ سیگنال حساسیت کمی دارد، که این موضوع در حضور نویز حرکتی یا تغییرات تنفسی اهمیت دارد.
Auto‑Correlation برای هر پیکسل نهتنها سرعت، بلکه جهت جریان را نیز تعیین میکند. جهت از علامت تغییر فاز بهدست میآید: اگر فاز افزایش یابد، خون بهسوی پروب حرکت میکند؛ اگر کاهش یابد، خون از پروب دور میشود. این اطلاعات سپس به سیستم کدگذاری رنگ منتقل میشود تا رنگ مناسب—معمولاً قرمز یا آبی—به پیکسل اختصاص یابد. به این ترتیب، Auto‑Correlation حلقهٔ اتصال میان سیگنال خام اولتراسوند و تصویر رنگی نهایی است.
در دستگاههای مدرن، Auto‑Correlation بهصورت برداری و موازی اجرا میشود. پردازندههای داخلی دستگاه میتوانند صدها یا هزاران محاسبهٔ همبستگی را بهطور همزمان انجام دهند. این پردازش موازی باعث میشود فریمریت بالا حفظ شود و تصویر داپلر رنگی بدون تأخیر نمایش یابد. برخی دستگاهها از شتابدهندههای سختافزاری مانند DSP یا GPU داخلی استفاده میکنند تا سرعت محاسبات را چند برابر افزایش دهند. این توان پردازشی بالا امکان نمایش جریانهای پیچیده و سریع را فراهم میکند.
از نظر فنی، Auto‑Correlation تنها سرعت متوسط را ارائه میدهد، نه طیف کامل سرعتها را. این محدودیت باعث میشود داپلر رنگی برای اندازهگیری دقیق سرعتهای بسیار بالا مناسب نباشد، اما برای نمایش بصری جریان خون ایدهآل است. در مواردی که نیاز به تحلیل دقیقتر باشد، دستگاه از داپلر طیفی (PW یا CW) استفاده میکند. با این حال، برای نمایش لحظهبهلحظهٔ جریان در سطح وسیع، Auto‑Correlation بهترین گزینه است.
این الگوریتم همچنین نقش مهمی در تشخیص جریان آشفته دارد. هنگامی که جریان خون منظم باشد، تغییرات فاز میان پالسها یکنواخت است و Auto‑Correlation مقدار پایداری تولید میکند. اما در جریانهای آشفته، تغییرات فاز نامنظم و پراکندهاند و مقدار همبستگی بهسرعت افت میکند. دستگاه این افت را بهصورت رنگهای موزاییکی یا سبز/زرد نمایش میدهد. بنابراین، Auto‑Correlation نهتنها سرعت، بلکه کیفیت جریان را نیز آشکار میکند.
در کنار این مزایا، Auto‑Correlation محدودیتهایی نیز دارد. این روش نسبت به زاویهٔ برخورد پرتو بسیار حساس است و اگر زاویه زیاد باشد، تغییر فاز کاهش مییابد و سرعت کمتر از مقدار واقعی تخمین زده میشود. همچنین در سرعتهای بسیار بالا، تغییر فاز ممکن است از حد قابل اندازهگیری فراتر رود و پدیدهٔ Aliasing رخ دهد. با این حال، دستگاههای جدید با تنظیم خودکار PRF و Baseline این مشکل را تا حد زیادی کاهش میدهند.
در نهایت، Auto‑Correlation را میتوان قلب تپندهٔ داپلر رنگی دانست؛ الگوریتمی که با ترکیب سرعت، سادگی، مقاومت در برابر نویز و توانایی پردازش همزمان هزاران نقطه، امکان میدهد جریان خون در قالب یک تصویر رنگی زنده و قابلفهم نمایش یابد. این روش پلی میان فیزیک امواج و تفسیر بالینی است و بدون آن، داپلر رنگی به شکل امروزی وجود نداشت.
⚙️FFT (Fast Fourier Transform) — تحلیل طیفی
🛠️کاربرد
- استخراج طیف کامل سرعتها
- پایهٔ داپلر طیفی (CW/PW)
🖥️توان پردازشی
- هر FFT با طول ۱۲۸ یا ۲۵۶ نمونه
- دستگاه در هر ثانیه چند هزار FFT انجام میدهد
- توان پردازشی: ۱۰ تا ۵۰ GFLOPS
🧮توضیح ریاضی
FFT یا «تبدیل فوریهٔ سریع» یکی از بنیادیترین ابزارهای تحلیل سیگنال در داپلر است؛ ابزاری که امکان میدهد دستگاه از دل امواج بازتابشده، طیف کامل سرعتهای خون را استخراج کند. برخلاف داپلر رنگی که تنها سرعت متوسط را نشان میدهد، FFT قادر است تمام سرعتهای موجود در یک حجم کوچک از خون را بهصورت یک طیف پیوسته نمایش دهد. این طیف همان نمودار معروف داپلر طیفی است که در آن محور عمودی سرعت و محور افقی زمان را نشان میدهد. اساس کار FFT بر این اصل استوار است که هر سیگنال پیچیده را میتوان به مجموعهای از فرکانسهای سادهتر تجزیه کرد و این تجزیه، اطلاعاتی بسیار دقیق دربارهٔ رفتار جریان خون فراهم میکند.
در داپلر، امواج بازتابشده از گلبولهای خون دارای تغییرات فرکانسی هستند که ناشی از حرکت آنهاست. اگر خون سریعتر حرکت کند، تغییر فرکانس بزرگتر است و اگر آرامتر باشد، تغییر فرکانس کوچکتر خواهد بود. اما در یک حجم کوچک از خون، همهٔ گلبولها با یک سرعت حرکت نمیکنند؛ برخی سریعتر، برخی کندتر و برخی در مرزهای جریان آشفته با سرعتهای متغیر حرکت میکنند. FFT این مجموعهٔ پیچیده از تغییرات فرکانسی را تجزیه میکند و آنها را بهصورت یک طیف کامل نمایش میدهد. این طیف، تصویر دقیقی از توزیع سرعتها در هر لحظه ارائه میدهد و پزشک میتواند از آن برای تشخیص تنگیها، نارساییها و اختلاف فشارها استفاده کند.
از نظر ریاضی، FFT نسخهٔ سریع و بهینهشدهٔ تبدیل فوریهٔ گسسته است. تبدیل فوریهٔ معمولی نیازمند محاسبات بسیار سنگین است و برای هر نقطه از طیف باید صدها یا هزاران ضرب و جمع انجام شود. اما FFT با استفاده از ساختارهای تقارنی و تجزیهٔ هوشمندانهٔ سیگنال، تعداد محاسبات را از مرتبهٔ (N^2) به (N \log N) کاهش میدهد. این کاهش عظیم در پیچیدگی محاسباتی باعث میشود دستگاه بتواند در کسری از ثانیه هزاران تبدیل فوریه انجام دهد. در داپلر طیفی، معمولاً از پنجرههایی با ۱۲۸ یا ۲۵۶ نمونه استفاده میشود و دستگاه باید این تبدیلها را برای هر خط اسکن و در هر فریم تکرار کند. بدون FFT، نمایش زندهٔ داپلر طیفی عملاً غیرممکن بود.
در سطح عملی، دستگاه ابتدا مجموعهای از نمونههای سیگنال بازتابی را در یک بازهٔ زمانی کوتاه جمعآوری میکند. این نمونهها معمولاً با نرخ چند ده مگاهرتز ثبت میشوند تا کوچکترین تغییرات فرکانسی نیز قابل تشخیص باشد. سپس دستگاه این نمونهها را در قالب یک بلوک داده وارد الگوریتم FFT میکند. خروجی FFT مجموعهای از ضرایب مختلط است که هر یک نشاندهندهٔ شدت یک فرکانس خاص در سیگنال است. دستگاه این ضرایب را به دامنه و فاز تبدیل میکند و دامنهٔ آنها را بهعنوان «قدرت» یا «شدت» سرعتهای مختلف نمایش میدهد. نتیجهٔ نهایی همان طیف داپلر است که پزشک روی صفحه میبیند.
یکی از ویژگیهای مهم FFT این است که میتواند پهنای طیف را نشان دهد. پهنای طیف بیانگر میزان تنوع سرعتها در یک نقطه است. اگر طیف باریک باشد، جریان خون منظم و لایهای است؛ اگر طیف پهن باشد، جریان آشفته یا تلاطمی است. این ویژگی در تشخیص تنگیهای شدید اهمیت فراوان دارد، زیرا در تنگیها سرعت خون افزایش مییابد و طیف پهنتر میشود. همچنین در نارساییهای دریچهای، جریان بازگشتی معمولاً طیفی با سرعت بالا و پهنای زیاد ایجاد میکند. بنابراین، FFT نهتنها سرعت، بلکه کیفیت جریان را نیز آشکار میکند.
در دستگاههای مدرن، FFT با استفاده از پردازندههای اختصاصی مانند DSP یا GPU داخلی اجرا میشود. این پردازندهها قادرند در هر ثانیه چند ده میلیارد عملیات ریاضی انجام دهند و همین توان پردازشی بالا امکان نمایش زندهٔ طیف را فراهم میکند. برخی دستگاهها از FFTهای برداری و موازی استفاده میکنند که در آن چندین بلوک داده بهطور همزمان پردازش میشود. این روش باعث افزایش فریمریت و کاهش تأخیر میشود و پزشک میتواند تغییرات جریان را در لحظه مشاهده کند.
FFT همچنین نقش مهمی در اندازهگیری دقیق سرعتهای بسیار بالا دارد. در داپلر رنگی، سرعتهای بالا ممکن است باعث Aliasing شوند، اما در داپلر طیفی، FFT میتواند این سرعتها را با دقت بیشتری نمایش دهد. البته محدودیتهایی مانند زاویهٔ برخورد پرتو همچنان وجود دارد، اما FFT امکان تحلیل دقیقتر اختلاف فشارها و گرادیانها را فراهم میکند. این ویژگی در ارزیابی تنگی آئورت، تنگی میترال و فشار ریوی اهمیت حیاتی دارد.
یکی از مزیتهای FFT این است که میتواند سرعتهای مثبت و منفی را بهطور همزمان نمایش دهد. سرعت مثبت نشاندهندهٔ حرکت خون بهسوی پروب و سرعت منفی نشاندهندهٔ حرکت دور از پروب است. این ویژگی در تشخیص نارساییها بسیار مهم است، زیرا جریان بازگشتی معمولاً در جهت مخالف جریان طبیعی حرکت میکند. FFT این جریانها را بهصورت طیفهای جداگانه در بالا و پایین خط پایه نمایش میدهد.
با وجود تمام مزایا، FFT محدودیتهایی نیز دارد. این روش نیازمند پنجرههای زمانی ثابت است و اگر جریان خون در طول این پنجره تغییر ناگهانی داشته باشد، طیف ممکن است دچار اعوجاج شود. همچنین انتخاب اندازهٔ پنجره بر دقت و وضوح طیف تأثیر میگذارد: پنجرهٔ بزرگتر دقت فرکانسی را افزایش میدهد اما وضوح زمانی را کاهش میدهد، و برعکس. دستگاههای مدرن با استفاده از پنجرههای تطبیقی و فیلترهای پیشرفته این مشکل را تا حد زیادی کاهش دادهاند.
در نهایت، FFT را میتوان ستون فقرات داپلر طیفی دانست؛ الگوریتمی که با ترکیب سرعت، دقت و توانایی تحلیل طیف کامل سرعتها، امکان میدهد پزشک تصویر عمیقتری از همودینامیک قلب بهدست آورد. این روش نهتنها سرعت خون، بلکه الگوی جریان، شدت تنگیها، وجود آشفتگی و اختلاف فشارها را آشکار میکند و به همین دلیل یکی از ابزارهای کلیدی در تشخیص بیماریهای قلبی است.
⚙️Wall Filter — حذف سیگنالهای دیواره
🛠️کاربرد
- حذف بازتابهای قوی و کمسرعت
- جلوگیری از رنگی شدن دیوارهها
🖥️توان پردازشی
- بسیار سبک: چند میلیون عملیات در ثانیه
🧮توضیح ریاضی
Wall Filter یا «فیلتر دیواره» یکی از عناصر بنیادی در پردازش داپلر است؛ ابزاری که وظیفهٔ اصلی آن حذف بازتابهای قوی و کمسرعت ناشی از دیوارهٔ قلب و بافتهای ثابت یا نیمهثابت است. در تصویربرداری داپلر، امواج بازتابشده از دیوارهها معمولاً بسیار قویتر از بازتابهای خون هستند، زیرا دیوارهها چگالی و امپدانس آکوستیکی بالاتری دارند. اگر این بازتابهای قوی بدون پالایش وارد پردازش داپلر شوند، تصویر رنگی دچار آلودگی میشود و دیوارهها بهصورت نادرست رنگی دیده میشوند. Wall Filter برای جلوگیری از این پدیده طراحی شده است و نقش آن در ایجاد تصویر شفاف و قابلتفسیر حیاتی است.
اساس کار Wall Filter بر این اصل استوار است که دیوارهٔ قلب، هرچند متحرک است، اما سرعت آن بسیار کمتر از سرعت خون است. سرعت حرکت دیوارهها معمولاً در محدودهٔ ۵ تا ۱۵ سانتیمتر بر ثانیه قرار دارد، در حالی که سرعت خون در جریان طبیعی میتواند بین ۳۰ تا ۱۵۰ سانتیمتر بر ثانیه باشد. این اختلاف سرعت باعث میشود تغییر فرکانس بازتابهای دیواره بسیار کمتر از تغییر فرکانس بازتابهای خون باشد. Wall Filter با حذف مؤلفههای فرکانسی پایین، سیگنالهای مربوط به دیواره را کنار میگذارد و تنها سیگنالهای خون را باقی میگذارد.
از نظر ریاضی، Wall Filter یک فیلتر بالاگذر (High‑Pass Filter) است که فرکانسهای پایینتر از یک حد مشخص را حذف میکند. این حد معمولاً در محدودهٔ ۱۰۰ تا ۲۰۰ هرتز تنظیم میشود، زیرا بازتابهای دیواره در این محدوده قرار دارند. فیلترهای بالاگذر در داپلر معمولاً از نوع IIR یا FIR هستند و بهگونهای طراحی شدهاند که بتوانند در زمان بسیار کوتاه و با حداقل تأخیر عمل کنند. خروجی این فیلتر، سیگنالی است که بخش عمدهٔ انرژی آن مربوط به خون است و برای تحلیل داپلری مناسبتر است.
یکی از چالشهای Wall Filter این است که اگر بیش از حد قوی تنظیم شود، ممکن است بخشی از سیگنالهای خون با سرعت پایین نیز حذف شود. این موضوع بهویژه در جریانهای آهسته مانند جریان وریدی یا جریانهای نزدیک به دیواره اهمیت دارد. بنابراین، تنظیم Wall Filter باید با دقت انجام شود تا تعادل میان حذف نویز و حفظ اطلاعات مهم برقرار بماند. دستگاههای مدرن معمولاً Wall Filter را بهصورت تطبیقی تنظیم میکنند تا بسته به شرایط جریان، بهترین عملکرد حاصل شود.
در داپلر رنگی، Wall Filter نقش بسیار مهمی در جلوگیری از «رنگی شدن دیوارهها» دارد. اگر این فیلتر وجود نداشته باشد، بازتابهای قوی دیواره وارد الگوریتم Auto‑Correlation میشوند و دستگاه آنها را بهعنوان جریان خون تفسیر میکند. نتیجهٔ این خطا، ایجاد لکههای رنگی ناخواسته روی دیوارههاست که میتواند تفسیر بالینی را دشوار کند. Wall Filter با حذف این بازتابها، تصویر رنگی را پاکسازی میکند و تنها جریان واقعی خون را نمایش میدهد.
در داپلر طیفی نیز Wall Filter نقش مهمی دارد. در این حالت، بازتابهای دیواره میتوانند طیف را اشباع کنند و سرعتهای پایین را پنهان سازند. Wall Filter با حذف این مؤلفهها، طیف را شفافتر میکند و امکان مشاهدهٔ سرعتهای واقعی خون را فراهم میسازد. این ویژگی در ارزیابی جریانهای آهسته، مانند جریان وریدی یا جریانهای دیستال پس از تنگی، اهمیت ویژهای دارد.
دستگاههای مدرن از Wall Filterهای هوشمند استفاده میکنند که بر اساس الگوی حرکت دیواره، شدت فیلتر را تنظیم میکنند. این فیلترها میتوانند حرکت دورهای دیواره را تشخیص دهند و تنها مؤلفههای ثابت یا کمسرعت را حذف کنند. برخی دستگاهها حتی از الگوریتمهای یادگیری ماشین برای تشخیص الگوهای بافتی استفاده میکنند و بهصورت خودکار سیگنالهای دیواره را از خون تفکیک میکنند. این روشها دقت تصویر را افزایش میدهند و خطای رنگی شدن دیوارهها را تا حد زیادی کاهش میدهند.
از نظر پردازشی، Wall Filter نسبتاً سبک است و معمولاً تنها چند میلیون عملیات در ثانیه نیاز دارد. این مقدار در مقایسه با Auto‑Correlation یا FFT بسیار کم است، اما اهمیت آن کمتر از آنها نیست. Wall Filter در ابتدای زنجیرهٔ پردازش قرار دارد و کیفیت خروجی آن بر تمام مراحل بعدی تأثیر میگذارد. اگر Wall Filter بهدرستی عمل نکند، حتی الگوریتمهای پیچیدهتر نیز نمیتوانند تصویر را اصلاح کنند.
یکی از ویژگیهای مهم Wall Filter این است که میتواند بهصورت پویا تنظیم شود. در جریانهای سریع، فیلتر میتواند قویتر باشد، زیرا سرعت خون بهقدری زیاد است که حذف سرعتهای پایین مشکلی ایجاد نمیکند. اما در جریانهای آهسته، فیلتر باید ضعیفتر تنظیم شود تا اطلاعات مهم از بین نرود. این تنظیم پویا معمولاً توسط دستگاه و بدون دخالتپزشک انجام میشود، اما در برخی دستگاهها امکان تنظیم دستی نیز وجود دارد.
در نهایت، Wall Filter را میتوان نگهبان ورودی سیستم داپلر دانست؛ ابزاری که با حذف بازتابهای ناخواستهٔ دیواره، مسیر را برای تحلیل دقیق جریان خون هموار میکند. این فیلتر، هرچند از نظر محاسباتی سادهتر از Auto‑Correlation یا FFT است، اما نقش آن در کیفیت نهایی تصویر غیرقابلانکار است. بدون Wall Filter، داپلر رنگی و طیفی دچار آلودگی شدید میشدند و تفسیر بالینی آنها دشوار یا حتی غیرممکن بود.
⚙️Clutter Suppression — حذف نویز حرکتی
🛠️کاربرد
- حذف لرزش پروب، تنفس، حرکات قفسهٔ سینه
🖥️توان پردازشی
- حدود ۱ تا ۵ GFLOPS
🧮توضیح ریاضی
ترکیبی از:
- PCA (تحلیل مؤلفههای اصلی)
- Adaptive Filtering
- مدلسازی حرکت دورهای
Clutter Suppression یا «حذف نویز حرکتی» یکی از مهمترین مراحل پردازش در داپلر است؛ مرحلهای که وظیفهٔ آن پاکسازی سیگنال از هرگونه بازتاب ناخواستهٔ ناشی از حرکتهای غیرخونی است. در تصویربرداری قلب، علاوه بر خون، ساختارهای دیگری نیز حرکت میکنند: دیوارهٔ قلب با ریتم منظم منقبض و منبسط میشود، قفسهٔ سینه با تنفس بالا و پایین میرود، پروب ممکن است اندکی بلرزد، و حتی لرزشهای عضلانی یا حرکات سطحی پوست میتوانند بازتابهایی تولید کنند که از نظر دامنه بسیار قویتر از بازتاب خون هستند. این بازتابهای قوی اما کمفرکانس، اگر حذف نشوند، وارد پردازش داپلر میشوند و تصویر را آلوده میکنند. Clutter Suppression دقیقاً برای مقابله با این مشکل طراحی شده است و نقش آن در ایجاد تصویر شفاف و قابلاعتماد حیاتی است.
ماهیت نویز حرکتی در داپلر با نویزهای الکترونیکی یا حرارتی متفاوت است. این نویزها در واقع «سیگنالهای واقعی» هستند، اما سیگنالهایی که متعلق به خون نیستند. دیوارهٔ قلب، بهویژه در ناحیهٔ بطنها، بازتابی بسیار قوی ایجاد میکند که میتواند چند ده برابر قویتر از بازتاب خون باشد. از سوی دیگر، سرعت حرکت دیوارهها معمولاً پایینتر از سرعت خون است، اما همین سرعت کم نیز برای ایجاد تغییرات فرکانسی کافی است. اگر این بازتابها وارد الگوریتمهای داپلر شوند، دستگاه ممکن است آنها را بهعنوان جریان خون تفسیر کند و نتیجهٔ آن ایجاد لکههای رنگی، طیفهای کاذب یا آشفتگیهای غیرواقعی خواهد بود. Clutter Suppression با هدف حذف این بازتابهای مزاحم عمل میکند تا تنها سیگنالهای واقعی خون باقی بمانند.
در سطح ریاضی، Clutter Suppression ترکیبی از چند روش پردازش سیگنال است که همگی بر اساس یک اصل مشترک عمل میکنند: بازتابهای دیواره و حرکات بزرگمقیاس دارای فرکانس پایین و دامنهٔ بالا هستند، در حالی که بازتاب خون دارای فرکانس بالاتر و دامنهٔ کمتر است. دستگاه با استفاده از این تفاوت بنیادی، سیگنالهای کمفرکانس و پرقدرت را حذف میکند. این کار معمولاً با فیلترهای تطبیقی انجام میشود که میتوانند خود را با شرایط لحظهای جریان و حرکت هماهنگ کنند. برخلاف Wall Filter که یک فیلتر بالاگذر ساده است، Clutter Suppression از مدلسازی پیچیدهتری استفاده میکند و میتواند الگوهای حرکتی را تشخیص دهد.
یکی از روشهای رایج در Clutter Suppression استفاده از فیلترهای تطبیقی (Adaptive Filters) است. این فیلترها با تحلیل چندین پالس متوالی، الگوی حرکت دیواره را شناسایی میکنند و آن را از سیگنال حذف میکنند. حرکت دیواره معمولاً دورهای و منظم است، در حالی که حرکت خون غیرخطی و متغیر است. فیلترهای تطبیقی با یادگیری این الگوهای دورهای، مؤلفههای مربوط به دیواره را حذف میکنند و تنها مؤلفههای غیرمنظم و سریعتر را باقی میگذارند. این روش بهویژه در نواحی نزدیک به دریچهها که حرکت دیواره شدیدتر است، اهمیت دارد.
روش دیگر در Clutter Suppression استفاده از تحلیل مؤلفههای اصلی (PCA) است. در این روش، دستگاه مجموعهای از سیگنالهای دریافتی را بهصورت یک ماتریس در نظر میگیرد و سپس با تجزیهٔ این ماتریس، مؤلفههایی را که بیشترین انرژی را دارند شناسایی میکند. معمولاً مؤلفههای پرانرژی مربوط به دیواره هستند، زیرا بازتاب آنها قویتر است. دستگاه این مؤلفهها را حذف میکند و مؤلفههای کمانرژیتر که متعلق به خون هستند باقی میمانند. این روش بهویژه در دستگاههای پیشرفته که توان پردازشی بالایی دارند، بسیار مؤثر است.
در برخی دستگاهها، Clutter Suppression از مدلسازی حرکت (Motion Modeling) استفاده میکند. در این روش، دستگاه حرکت دیواره را بهصورت یک تابع دورهای مدل میکند و سپس این تابع را از سیگنال اصلی کم میکند. این روش مشابه حذف نویز در پردازش صوت است، با این تفاوت که در داپلر، حرکت دیواره الگوی نسبتاً ثابتی دارد و میتوان آن را با دقت خوبی مدلسازی کرد. این مدلسازی باعث میشود حتی در شرایطی که دیواره حرکت شدید دارد، سیگنال خون همچنان قابلتشخیص باشد.
دستگاههای مدرن از ترکیب چندین روش برای Clutter Suppression استفاده میکنند. این ترکیب باعث میشود سیستم بتواند در شرایط مختلف—از حرکت شدید دیواره تا لرزش پروب—عملکرد پایداری داشته باشد. برخی دستگاهها حتی از الگوریتمهای یادگیری ماشین استفاده میکنند که میتوانند الگوهای بافتی را تشخیص دهند و سیگنالهای مربوط به دیواره را با دقت بیشتری حذف کنند. این روشها دقت تصویر را افزایش میدهند و احتمال ایجاد رنگهای کاذب را کاهش میدهند.
یکی از چالشهای Clutter Suppression این است که اگر بیش از حد قوی عمل کند، ممکن است بخشی از سیگنالهای خون نیز حذف شود. این مشکل بهویژه در جریانهای آهسته یا در نواحی نزدیک به دیواره اهمیت دارد. بنابراین، دستگاه باید میان حذف نویز و حفظ اطلاعات واقعی تعادل برقرار کند. دستگاههای جدید با استفاده از فیلترهای تطبیقی و مدلسازی هوشمند، این تعادل را بهتر حفظ میکنند و خطای حذف بیشازحد را کاهش میدهند.
از نظر پردازشی، Clutter Suppression نسبت به Auto‑Correlation یا FFT پیچیدگی بیشتری دارد، زیرا نیازمند تحلیل چندین پالس، مدلسازی حرکت و گاهی تجزیهٔ ماتریسی است. این روش معمولاً چند گیگافلاپس توان پردازشی نیاز دارد و به همین دلیل در دستگاههای قدیمیتر عملکرد ضعیفتری داشت. اما دستگاههای جدید با استفاده از پردازندههای چندهستهای و شتابدهندههای سختافزاری، این پردازش را در زمان واقعی انجام میدهند و تصویر روان و بدون نویز ارائه میکنند.
در نهایت، Clutter Suppression را میتوان نگهبان دوم سیستم داپلر دانست؛ نگهبانی که پس از Wall Filter، لایهٔ عمیقتری از پاکسازی را انجام میدهد و سیگنال خون را از میان انبوهی از بازتابهای ناخواسته بیرون میکشد. این روش، با ترکیب فیلترهای تطبیقی، تحلیل مؤلفهها، مدلسازی حرکت و الگوریتمهای هوشمند، یکی از مهمترین عوامل در ایجاد تصویر داپلر شفاف، دقیق و قابلاعتماد است. بدون Clutter Suppression، داپلر رنگی و طیفی دچار آلودگی شدید میشدند و تفسیر بالینی آنها بهمراتب دشوارتر بود.
🩸تفکیک خون از دیواره — روشهای کمی و الگوریتمی
اختلاف دامنه
- دیوارهها: دامنهٔ بازتاب ۱۰ تا ۲۰ dB بالاتر
- خون: دامنهٔ پایینتر
اختلاف فرکانس
- دیواره: سرعت ۵–۱۵ cm/s
- خون: سرعت ۳۰–۱۵۰ cm/s
Wall Filter
- حذف سیگنالهای زیر ۲۰ cm/s
مدلسازی حرکت
- دیوارهها حرکت دورهای دارند
- خون حرکت غیرخطی و متغیر
الگوریتمهای Machine Learning (در دستگاههای جدید)
- تشخیص الگوهای بافتی
- تفکیک خودکار خون/بافت
- کاهش خطای رنگی شدن دیوارهها تا ۳۰٪
در داپلر قلب، «تفکیک خون از دیواره» یکی از حیاتیترین مراحل پردازش سیگنال است؛ زیرا بازتابهای ناشی از دیوارهٔ قلب معمولاً بسیار قویتر از بازتاب خوناند و اگر این دو از هم جدا نشوند، تصویر داپلر رنگی یا طیفی دچار آلودگی شدید میشود. این فرایند ترکیبی از روشهای کمی، فیزیکی، آماری و الگوریتمی است و دستگاههای مدرن برای انجام آن از چندین لایهٔ پردازش استفاده میکنند. در ادامه، یک توضیح دهپاراگرافی، پیوسته و کلاسیک از این فرایند ارائه میشود.
تفکیک خون از دیواره نخست بر یک اصل فیزیکی استوار است: دامنهٔ بازتاب دیوارهها ۱۰ تا ۲۰ دسیبل قویتر از بازتاب خون است. دیوارهٔ قلب بهدلیل چگالی و امپدانس آکوستیکی بالا، بخش عمدهٔ انرژی موج را بازتاب میدهد، در حالی که خون تنها مقدار اندکی از انرژی را بازمیگرداند. این اختلاف دامنهٔ چشمگیر نخستین سرنخ برای دستگاه است تا سیگنالهای قوی را بهعنوان «بافت» و سیگنالهای ضعیفتر را بهعنوان «خون» طبقهبندی کند. با این حال، دامنه بهتنهایی کافی نیست، زیرا در برخی شرایط مانند جریانهای آهسته یا نواحی نزدیک به دیواره، بازتاب خون نیز ممکن است ضعیفتر از حد معمول باشد.
گام دوم بر اختلاف سرعت و فرکانس استوار است. دیوارهٔ قلب معمولاً با سرعتی در حدود ۵ تا ۱۵ سانتیمتر بر ثانیه حرکت میکند، در حالی که خون در جریان طبیعی سرعتی بین ۳۰ تا ۱۵۰ سانتیمتر بر ثانیه دارد. این اختلاف سرعت باعث میشود تغییر فرکانس بازتاب دیواره بسیار کمتر از تغییر فرکانس بازتاب خون باشد. دستگاه با اندازهگیری این تغییرات فرکانسی، سیگنالهای کمسرعت را بهعنوان «دیواره» و سیگنالهای پرسرعت را بهعنوان «خون» شناسایی میکند. این اصل پایهٔ بسیاری از فیلترهای داپلری است.
در این مرحله، Wall Filter وارد عمل میشود؛ فیلتری بالاگذر که مؤلفههای فرکانسی پایینتر از حدود ۱۰۰ تا ۲۰۰ هرتز را حذف میکند. این محدودهٔ فرکانسی دقیقاً همان جایی است که بازتابهای دیواره قرار دارند. Wall Filter با حذف این مؤلفهها، بخش عمدهٔ سیگنالهای دیواره را کنار میگذارد و تنها سیگنالهای خون را باقی میگذارد. این فیلتر یکی از نخستین لایههای تفکیک است و نقش آن در جلوگیری از رنگی شدن دیوارهها در داپلر رنگی بسیار مهم است.
اما Wall Filter بهتنهایی کافی نیست، زیرا برخی بازتابهای دیواره ممکن است فرکانسهای بالاتری داشته باشند یا در اثر حرکت شدید قلب وارد محدودهٔ فرکانسی خون شوند. در این مرحله، دستگاه از Clutter Suppression استفاده میکند؛ مجموعهای از فیلترهای تطبیقی که الگوی حرکت دیواره را شناسایی و حذف میکنند. این فیلترها با تحلیل چندین پالس متوالی، حرکت دورهای دیواره را تشخیص میدهند و مؤلفههای مربوط به آن را از سیگنال حذف میکنند. این روش بهویژه در نواحی نزدیک به دریچهها که حرکت دیواره شدیدتر است، اهمیت دارد.
یکی از روشهای پیشرفتهتر در تفکیک خون از دیواره، استفاده از تحلیل مؤلفههای اصلی (PCA) است. در این روش، دستگاه مجموعهای از سیگنالهای دریافتی را بهصورت یک ماتریس در نظر میگیرد و سپس با تجزیهٔ این ماتریس، مؤلفههایی را که بیشترین انرژی را دارند شناسایی میکند. معمولاً مؤلفههای پرانرژی مربوط به دیواره هستند، زیرا بازتاب آنها قویتر است. دستگاه این مؤلفهها را حذف میکند و مؤلفههای کمانرژیتر که متعلق به خون هستند باقی میمانند. این روش بهویژه در دستگاههای پیشرفته که توان پردازشی بالایی دارند، بسیار مؤثر است.
در برخی دستگاهها، تفکیک خون از دیواره با استفاده از مدلسازی حرکت (Motion Modeling) انجام میشود. در این روش، دستگاه حرکت دیواره را بهصورت یک تابع دورهای مدل میکند و سپس این تابع را از سیگنال اصلی کم میکند. حرکت دیواره معمولاً منظم و تکرارشونده است، در حالی که حرکت خون غیرخطی و متغیر است. این تفاوت به دستگاه اجازه میدهد مؤلفههای مربوط به دیواره را با دقت بیشتری حذف کند.
یکی از روشهای مهم دیگر، استفاده از الگوریتمهای مبتنی بر انرژی و طیف است. دستگاه با تحلیل طیف فرکانسی سیگنال، الگوهای خاصی را که مربوط به دیواره هستند شناسایی میکند. بازتابهای دیواره معمولاً طیفی باریک و متمرکز دارند، در حالی که خون طیفی گستردهتر و پراکندهتر ایجاد میکند. این تفاوت طیفی یکی از ابزارهای مهم برای تفکیک است و در داپلر طیفی نقش ویژهای دارد.
در دستگاههای مدرن، تفکیک خون از دیواره با استفاده از الگوریتمهای یادگیری ماشین تقویت شده است. این الگوریتمها با تحلیل هزاران نمونهٔ واقعی، الگوهای بافتی و خونی را یاد میگیرند و سپس در زمان واقعی، سیگنالها را طبقهبندی میکنند. این روشها دقت تفکیک را افزایش میدهند و احتمال ایجاد رنگهای کاذب را کاهش میدهند. برخی دستگاهها حتی از شبکههای عصبی کوچک برای تشخیص الگوهای پیچیده استفاده میکنند.
در نهایت، تفکیک خون از دیواره یک فرایند چندلایه است که از ترکیب دامنه، فرکانس، الگوهای حرکتی، تحلیل طیفی و الگوریتمهای هوشمند استفاده میکند. این فرایند یکی از مهمترین عوامل در ایجاد تصویر داپلر شفاف و قابلاعتماد است. بدون این تفکیک، داپلر رنگی و طیفی دچار آلودگی شدید میشدند و تفسیر بالینی آنها دشوار یا حتی غیرممکن بود.
🖥️نمایش دادهها — از سیگنال خام تا تصویر رنگی
🌈کدگذاری رنگ
- سرعت کم → رنگ تیره
- سرعت زیاد → رنگ روشن
- آشفتگی → رنگهای سبز/زرد
🎞️فریمریت
- دستگاههای مدرن: ۳۰ تا ۶۰ فریم بر ثانیه
- دستگاههای پیشرفته: تا ۱۲۰ fps
🖼️رزولوشن
- معمولاً ۵۱۲×۵۱۲ پیکسل
- در دستگاههای جدید: ۱۰۲۴×۱۰۲۴
🧠 پردازش GPU
- دستگاههای جدید از GPU داخلی استفاده میکنند
- توان پردازشی: ۱–۵ ترافلاپس (TFLOPS)
- نتیجه:
- کاهش نویز
- افزایش وضوح
- نمایش روانتر
🤖خطایابی هوشمند در دستگاههای مدرن
دستگاههای جدید چگونه خطا را کاهش میدهند؟
🌀 تشخیص خودکار Aliasing
- پیشنهاد افزایش PRF
- تغییر Baseline
- هشدار به پزشک
🎚️Auto-Gain Optimization
- تنظیم خودکار Gain
- جلوگیری از اشباع رنگی
- کاهش خطای انسانی تا ۴۰٪
⚙️Adaptive Beamforming
- افزایش نسبت سیگنال به نویز (SNR) تا ۱۰ dB
- وضوح بهتر جریانهای ضعیف
🎯 Motion Compensation
- حذف اثر تنفس و لرزش
- افزایش دقت سرعت تا ۱۵٪
🤖 AI-based Flow Reconstruction
- بازسازی جریانهای ناقص
- پر کردن نواحی با دادهٔ کم
- افزایش یکنواختی تصویر
✒️خلاصه
اکو داپلر رنگی یک سیستم پیچیدهٔ مهندسی است که بر پایهٔ:
- پروبهای چندصد المانی
- امواج ۲ تا ۱۲ مگاهرتز
- پردازش چند ده گیگافلاپسی
- الگوریتمهای ریاضی پیشرفته
- خطایابی هوشمند مبتنی بر AI
عمل میکند. این ترکیب باعث میشود پزشک بتواند جریان خون را در لحظه، با دقت بالا و خطای کم مشاهده کند و بیماریهای قلبی را با اطمینان تشخیص دهد.
❤️🩹تفسیر رنگها و الگوهای جریان در اکو داپلر رنگی
اکو داپلر رنگی، افزون بر آنکه تصویری زنده از جریان خون ارائه میدهد، زبانی بصری و دقیق برای روایت رفتار همودینامیک قلب در اختیار پزشک میگذارد. این زبان، که بر پایهٔ رمزگذاری رنگی و تحلیل الگوهای جریان استوار است, در نگاه نخست ساده مینماید، اما در ژرفای خود حامل اطلاعاتی پیچیده و ارزشمند است. فهم این زبان، کلید گشودن بسیاری از رازهای عملکرد قلب است و بدون آن، داپلر رنگی تنها مجموعهای از رنگها خواهد بود، نه ابزاری برای تشخیص.
در این روش، رنگها معنایی فیزیکی و دقیق دارند. جریان خونی که بهسوی پروب حرکت میکند، معمولاً با رنگهای گرم—اغلب قرمز—نمایش داده میشود و جریان دورشونده با رنگهای سرد—عمدتاً آبی. این تقسیمبندی، نه قراردادی دلخواه، بلکه بازتابی از تغییر فرکانس امواج بازتابشده است. هرچه سرعت جریان بیشتر باشد، شدت رنگ نیز افزایش مییابد و طیفی از رنگهای روشنتر یا تیرهتر پدید میآید. بدینسان، رنگها نهتنها جهت، بلکه شدت جریان را نیز بازمیتابانند.
اما تفسیر رنگها تنها به تشخیص جهت و سرعت محدود نمیشود. یکی از پدیدههای مهم در داپلر رنگی، Aliasing است؛ حالتی که در آن سرعت جریان از حد قابل اندازهگیری دستگاه فراتر میرود و رنگها بهصورت وارونه یا موزاییکی دیده میشوند. این پدیده، هرچند در ظاهر نوعی اختلال است، اما در بسیاری موارد نشانهای از جریانهای پرسرعت و غیرطبیعی است؛ مانند نارسایی شدید دریچهای یا تنگیهای مهم. پزشک آگاه، این وارونگی رنگ را نه خطا، بلکه نشانهای بالینی میداند و آن را در تحلیل خود بهکار میگیرد.
جریانهای آشفته یا Turbulent Flow نیز در داپلر رنگی جلوهای خاص دارند. این جریانها، که معمولاً در اثر تنگیها، ناهنجاریهای مادرزادی یا نارساییهای شدید پدید میآیند، با رنگهای درهمتنیده و موزاییکی نمایش داده میشوند. این آشفتگی رنگی، بازتابی از بینظمی سرعت و جهت خون است و میتواند پزشک را به وجود اختلالی مهم در مسیر جریان رهنمون سازد. در مقابل، جریانهای طبیعی و آرام، الگویی یکنواخت و همگن دارند و رنگها در آنها بهصورت منظم و پیوسته دیده میشوند.
در دریچهها، هر رنگ و هر الگو معنایی خاص دارد. در دریچهٔ میترال، جریان طبیعی در زمان دیاستول بهسوی بطن چپ است و با رنگی مشخص دیده میشود. هرگونه جریان بازگشتی در زمان سیستول، که با رنگی مخالف ظاهر میشود، نشانهٔ نارسایی است. در دریچهٔ آئورت، جریان طبیعی در زمان سیستول بهسوی آئورت است و هر جریان معکوس در دیاستول، نشانهٔ نارسایی آئورت. این الگوهای رنگی، همچون امضایی برای هر بیماریاند و پزشک با شناخت آنها میتواند شدت و ماهیت اختلال را دریابد.
در حفرههای قلب نیز رنگها راهنمایی ارزشمندند. جریانهای دهلیزی، که معمولاً آرام و یکنواختاند، در داپلر رنگی الگویی ملایم دارند. در مقابل، جریانهای ناشی از شانتهای مادرزادی—مانند ASD یا VSD—بهصورت جریانی باریک، پرسرعت و رنگی متضاد دیده میشوند. این الگوها، حتی اگر سوراخ کوچک باشد، بهوضوح قابل مشاهدهاند و تشخیص را آسان میسازند.
یکی از نکات مهم در تفسیر داپلر رنگی، توجه به زمینهٔ آناتومیک است. رنگها بدون شناخت دقیق از ساختار قلب، معنای درستی نخواهند داشت. پزشک باید بداند که هر رنگ در کدام بخش از قلب ظاهر شده و آیا با الگوی طبیعی آن ناحیه سازگار است یا خیر. این ترکیب دانش آناتومی و فیزیولوژی با مهارت تصویربرداری، هنر تفسیر داپلر رنگی را شکل میدهد.
در نهایت، تفسیر رنگها و الگوهای جریان، فراتر از یک مهارت فنی است؛ نوعی بینش بالینی است که با تجربه، دقت و تأمل بهدست میآید. پزشک باید بتواند از میان رنگها، داستان جریان خون را بخواند؛ داستانی که گاه از بیماریهای پنهان پرده برمیدارد و گاه مسیر درمان را روشن میسازد. داپلر رنگی، اگر درست فهمیده شود، نهتنها تصویری از قلب، بلکه تصویری از زندگی و حرکت درونی آن ارائه میدهد.
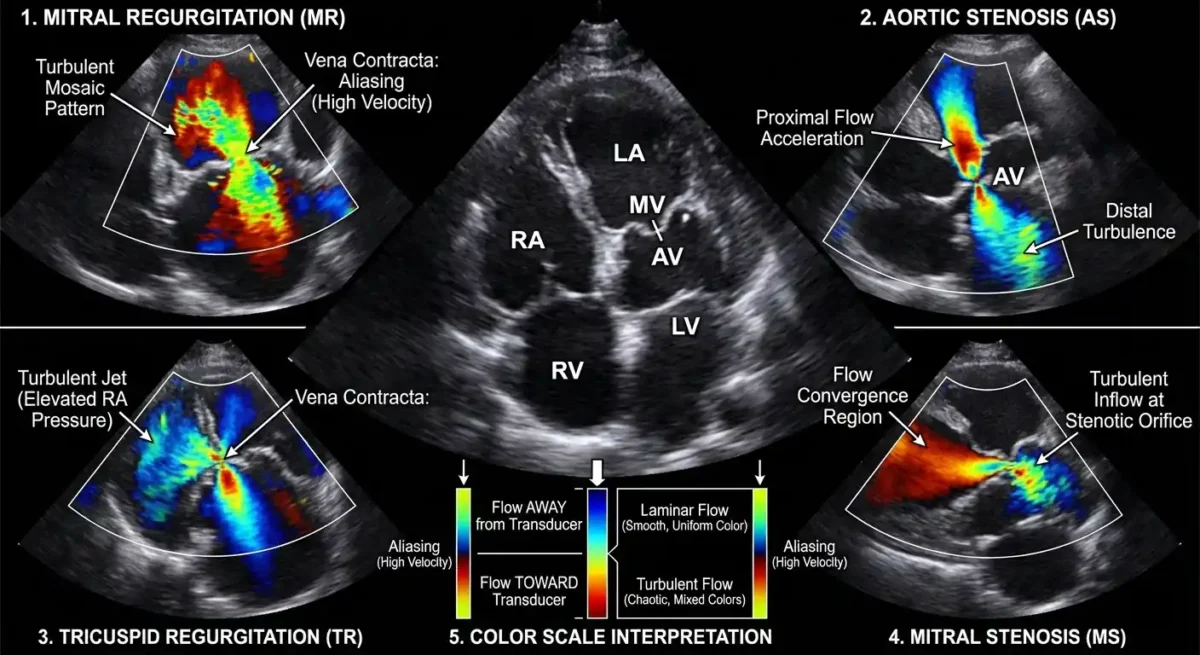
🚪ارزیابی بیماریهای دریچهای با اکو داپلر رنگی
بیماریهای دریچهای قلب، چه از نوع نارسایی و چه از نوع تنگی، از مهمترین اختلالاتی هستند که میتوانند ساختار و عملکرد قلب را دگرگون سازند. اکو داپلر رنگی در این میان، همچون چشمی تیزبین و آگاه، جریان خون را در گذر از دریچهها مینگرد و کوچکترین بینظمی را آشکار میسازد. این روش، با ترکیب تصویر آناتومیک و اطلاعات همودینامیک، امکان تشخیص دقیق و درجهبندی اختلالات دریچهای را فراهم میکند و نقشی اساسی در تصمیمگیری درمانی ایفا مینماید.
در نارسایی دریچهای، داپلر رنگی نخستین ابزاری است که وجود جریان بازگشتی را آشکار میکند. در حالت طبیعی، خون باید تنها در یک جهت از دریچه عبور کند؛ اما هنگامی که دریچه بهدرستی بسته نشود، بخشی از خون در زمان نامناسب به عقب بازمیگردد. این جریان بازگشتی، در داپلر رنگی بهصورت جریانی باریک یا گسترده با رنگی مخالف جریان طبیعی دیده میشود. شدت و وسعت این جت بازگشتی، سرنخهایی ارزشمند دربارهٔ درجهٔ نارسایی بهدست میدهد. پزشک با مشاهدهٔ طول، پهنا، تراکم رنگ و میزان نفوذ جریان به حفرهٔ مقابل، میتواند شدت نارسایی را از خفیف تا شدید طبقهبندی کند.
در تنگی دریچهها نیز داپلر رنگی نقش مهمی دارد. تنگی، گذرگاه طبیعی خون را باریک میسازد و جریان را وادار میکند با سرعتی بیشتر از میان دریچه عبور کند. این افزایش سرعت، در داپلر رنگی بهصورت جریانی تند و متمرکز دیده میشود که اغلب با پدیدهٔ Aliasing همراه است. این الگوی رنگی، همچون نشانهای روشن، وجود تنگی را اعلام میکند و پزشک را به انجام ارزیابیهای دقیقتر با داپلر طیفی رهنمون میسازد. در دریچهٔ آئورت، این جریان پرسرعت در زمان سیستول دیده میشود و در دریچهٔ میترال، در زمان دیاستول.
یکی از ویژگیهای برجستهٔ داپلر رنگی، توانایی آن در آشکارسازی نارساییهای پنهان است؛ نارساییهایی که شاید در معاینهٔ بالینی یا حتی در اکو دوبعدی بهسادگی دیده نشوند. جریانهای بازگشتی کوچک، که گاه تنها نشانهای از آغاز بیماریاند، در داپلر رنگی با وضوحی چشمگیر نمایان میشوند. این توانایی، بهویژه در بیماران جوان یا در مراحل اولیهٔ بیماری، ارزش تشخیصی فراوانی دارد و میتواند از پیشرفت بیماری جلوگیری کند.
در ارزیابی دریچهٔ میترال، داپلر رنگی نقش تعیینکنندهای دارد. نارسایی میترال، که یکی از شایعترین اختلالات دریچهای است، با جتی بازگشتی بهسوی دهلیز چپ ظاهر میشود. شکل، جهت و وسعت این جت، اطلاعاتی دربارهٔ علت نارسایی—چه ناشی از پرولاپس، چه پارگی طنابها، چه اختلال عملکرد عضلهٔ پاپیلری—بهدست میدهد. در تنگی میترال نیز، جریان باریک و پرسرعت در زمان دیاستول، نشانهای روشن از باریک شدن دهانهٔ دریچه است.
در دریچهٔ آئورت، داپلر رنگی میتواند نارسایی آئورت را با دقتی مثالزدنی نشان دهد. جریان معکوس در زمان دیاستول، که از آئورت به بطن چپ بازمیگردد، در داپلر رنگی بهصورت جتی باریک یا گسترده دیده میشود. شدت این جریان، همراه با عمق نفوذ آن در بطن چپ، معیارهایی مهم برای درجهبندی نارسایی هستند. در تنگی آئورت نیز، جریان پرسرعت سیستولیک، که گاه با آشفتگی همراه است، بهوضوح قابل مشاهده است.
دریچهٔ تریکوسپید و پولمونری نیز از نگاه داپلر رنگی پنهان نمیمانند. نارسایی تریکوسپید، که اغلب در بیماران با فشار خون ریوی دیده میشود، با جتی بازگشتی بهسوی دهلیز راست ظاهر میشود. این جریان، افزون بر تشخیص نارسایی، در تخمین فشار شریان ریوی نیز کاربرد دارد. در دریچهٔ پولمونری، داپلر رنگی میتواند نارسایی یا تنگی را با دقتی مشابه آشکار سازد.
در نهایت، ارزش داپلر رنگی در بیماریهای دریچهای تنها در تشخیص نیست، بلکه در پیگیری و ارزیابی پاسخ به درمان نیز اهمیت دارد. تغییرات در الگوی جریان، پیش و پس از درمان دارویی یا جراحی، میتواند میزان موفقیت درمان را نشان دهد و مسیر آیندهٔ بیمار را روشن سازد. این توانایی، داپلر رنگی را به ابزاری پویا و همیشگی در مدیریت بیماریهای دریچهای بدل میکند.
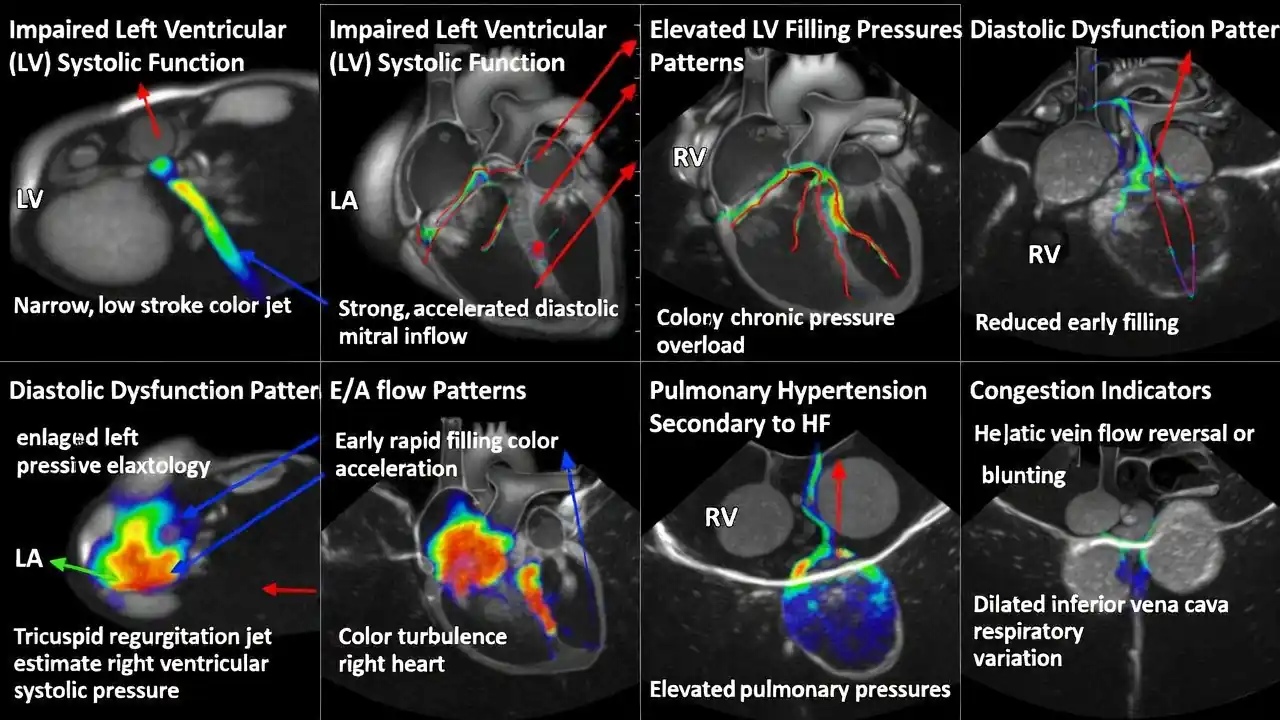
💧کاربرد اکو داپلر رنگی در نارسایی قلبی
نارسایی قلبی، نه یک بیماری واحد، بلکه مجموعهای از اختلالات پیچیده است که در آن توانایی قلب برای پمپاژ مؤثر خون کاهش مییابد. این اختلال، که میتواند سالها در سکوت پیش رود، تنها زمانی آشکار میشود که قلب دیگر قادر به پاسخگویی به نیازهای بدن نباشد. در چنین شرایطی، اکو داپلر رنگی همچون چراغی فروزان، پرده از رفتار پنهان خون در حفرههای قلب برمیدارد و تصویری روشن از وضعیت همودینامیک بیمار ارائه میدهد. این روش، نهتنها در تشخیص نارسایی قلبی، بلکه در تعیین شدت، علت و مسیر درمان آن نقشی بیبدیل دارد.
در نارسایی قلبی، نخستین تغییری که داپلر رنگی آشکار میسازد، اختلال در الگوی پرشدگی بطنها است. در حالت طبیعی، خون در زمان دیاستول با نظمی دقیق و سرعتی مناسب وارد بطنها میشود. اما هنگامی که بطنها سفت یا ناتوان شوند، این الگو دگرگون میگردد. داپلر رنگی با نمایش جریان خون از دریچهٔ میترال، میتواند نشانههای اختلال دیاستولیک را بهوضوح نشان دهد؛ از جمله کاهش سرعت پرشدگی اولیه، افزایش جریان ناشی از انقباض دهلیز، یا آشفتگی جریان در مراحل پیشرفته. این تغییرات، همچون امضایی برای نارسایی قلبیاند و پزشک را در تشخیص مرحلهٔ بیماری یاری میکنند.
در نارسایی سیستولیک نیز داپلر رنگی نقش مهمی دارد. کاهش قدرت پمپاژ بطن چپ، نهتنها در کاهش برونده قلبی نمود مییابد، بلکه در الگوی جریان خون نیز بازتاب پیدا میکند. جریان خون در مسیر خروجی بطن چپ ممکن است کاهش یابد، و در برخی بیماران، نارسایی دریچهای ثانویه—بهویژه نارسایی میترال—پدید میآید. داپلر رنگی این جریان بازگشتی را با دقتی چشمگیر نشان میدهد و شدت آن را قابل اندازهگیری میسازد. این اطلاعات، برای تصمیمگیری دربارهٔ درمان دارویی یا مداخلهٔ جراحی اهمیت فراوان دارد.
یکی از ویژگیهای برجستهٔ داپلر رنگی در نارسایی قلبی، توانایی آن در ارزیابی فشارهای داخل قلب است. افزایش فشار در دهلیز چپ، که از نشانههای مهم نارسایی است، در داپلر رنگی با تغییر در الگوی جریان میترال و آشفتگی جریان در دهلیز قابل مشاهده است. این تغییرات، همراه با یافتههای داپلر طیفی، به پزشک امکان میدهد فشارهای پرشدگی بطن چپ را بدون نیاز به روشهای تهاجمی تخمین بزند. این توانایی، ارزش بالینی داپلر رنگی را دوچندان میکند.
در بیماران مبتلا به نارسایی قلبی، داپلر رنگی همچنین میتواند اختلالات ثانویهٔ دریچهای را آشکار سازد. نارسایی میترال عملکردی، که در اثر اتساع بطن چپ یا اختلال در حرکت حلقهٔ میترال پدید میآید، یکی از شایعترین عوارض نارسایی است. داپلر رنگی با نمایش جت بازگشتی، شدت و جهت آن، و میزان نفوذ جریان به دهلیز چپ، میتواند شدت این نارسایی را تعیین کند و مسیر درمان را مشخص سازد. در برخی بیماران، نارسایی تریکوسپید نیز بهدلیل افزایش فشار ریوی رخ میدهد و داپلر رنگی در تشخیص و درجهبندی آن نقشی اساسی دارد.
در نارسایی قلبی پیشرفته، داپلر رنگی میتواند الگوهای آشفتگی جریان را در حفرهها نشان دهد؛ آشفتگیهایی که نشانهای از افزایش فشار، کاهش تطابق بطنها یا اختلال در هماهنگی انقباضات قلباند. این الگوها، هرچند در نگاه نخست پیچیده مینمایند، اما برای پزشک آگاه، همچون نقشهای از وضعیت درونی قلباند و میتوانند مسیر درمان را روشن سازند.
یکی از مهمترین کاربردهای داپلر رنگی در نارسایی قلبی، پایش پاسخ به درمان است. داروهایی مانند دیورتیکها، مهارکنندههای ACE، بتابلوکرها و داروهای جدیدتر، همگی بر همودینامیک قلب اثر میگذارند. داپلر رنگی میتواند تغییرات در الگوی جریان، کاهش نارسایی دریچهای یا بهبود پرشدگی بطنها را نشان دهد و میزان موفقیت درمان را ارزیابی کند. این قابلیت، داپلر رنگی را به ابزاری پویا و ضروری در مدیریت طولانیمدت بیماران بدل میکند.
در نهایت، اکو داپلر رنگی در نارسایی قلبی، نهتنها ابزاری برای تشخیص، بلکه راهنمایی برای درمان و پیشبینی آیندهٔ بیمار است. این روش، با نمایش زندهٔ جریان خون، قلب را از یک اندام خاموش به سامانهای پویا و قابل مشاهده تبدیل میکند. پزشک با تکیه بر این تصویر، میتواند تصمیمهایی دقیقتر، هدفمندتر و مبتنی بر شواهد اتخاذ کند و مسیر درمان را با اطمینان بیشتری پیش ببرد.
💔کاربرد اکو داپلر رنگی در بیماریهای مادرزادی قلب
بیماریهای مادرزادی قلب، طیفی گسترده از ناهنجاریهای ساختاریاند که از نخستین روزهای زندگی با فرد همراه میشوند. این اختلالات، گاه چنان ظریف و پنهاناند که در معاینهٔ بالینی یا حتی در تصویربرداری دوبعدی بهسادگی دیده نمیشوند. در چنین شرایطی، اکو داپلر رنگی همچون نوری تابناک، مسیرهای پنهان جریان خون را آشکار میسازد و قلب را نهتنها بهعنوان ساختاری آناتومیک، بلکه بهعنوان سامانهای پویا و زنده به نمایش میگذارد. این روش، در تشخیص، ارزیابی شدت و برنامهریزی درمان بیماریهای مادرزادی نقشی بیبدیل دارد.
یکی از مهمترین کاربردهای داپلر رنگی در این حوزه، تشخیص شانتهای بینحفرهای است. سوراخهای بین دهلیزی (ASD) یا بین بطنی (VSD)، که از شایعترین ناهنجاریهای مادرزادیاند، با جریان خون غیرطبیعی میان حفرهها همراهاند. داپلر رنگی این جریان را بهصورت جتی باریک، پرسرعت و رنگی متضاد نشان میدهد؛ جتی که حتی اگر سوراخ کوچک باشد، از نگاه داپلر پنهان نمیماند. جهت و شدت این جریان، اطلاعاتی ارزشمند دربارهٔ اندازهٔ سوراخ، فشارهای دو سوی آن و میزان بار همودینامیک وارد بر قلب بهدست میدهد.
در مجاری شریانی باز (PDA) نیز داپلر رنگی نقشی اساسی دارد. این ناهنجاری، که در آن ارتباط طبیعی دوران جنینی میان آئورت و شریان ریوی پس از تولد بسته نمیشود، با جریان غیرطبیعی میان این دو رگ همراه است. داپلر رنگی این جریان را با وضوحی چشمگیر نشان میدهد و پزشک را در تشخیص شدت و جهت شانت یاری میکند. این اطلاعات، بهویژه در نوزادان و کودکان، برای تصمیمگیری دربارهٔ درمان دارویی یا مداخلهٔ جراحی اهمیت فراوان دارد.
در ناهنجاریهای پیچیدهتر، مانند تترالوژی فالوت، ترانسپوزیشن عروق بزرگ، یا ناهنجاریهای مسیر خروجی بطنها، داپلر رنگی همچون نقشهای دقیق از مسیرهای جریان خون عمل میکند. این روش میتواند آشفتگی جریان، مسیرهای انحرافی، یا عبور غیرطبیعی خون از مجاری باریکشده را آشکار سازد. در بسیاری از این بیماران، داپلر رنگی نخستین نشانهها را پیش از آنکه علائم بالینی آشکار شوند، نمایان میکند و امکان مداخلهٔ بهموقع را فراهم میسازد.
یکی از ویژگیهای برجستهٔ داپلر رنگی در بیماریهای مادرزادی، توانایی آن در ارزیابی شدت اختلال است. شدت شانت، میزان بار حجمی وارد بر بطنها، و اثرات ثانویهٔ افزایش فشار ریوی، همگی در الگوی جریان خون بازتاب مییابند. پزشک با مشاهدهٔ رنگها، سرعتها و آشفتگی جریان، میتواند شدت بیماری را طبقهبندی کند و مسیر درمان را تعیین نماید. این توانایی، بهویژه در کودکان، که علائم بالینی گاه مبهماند، ارزش تشخیصی فراوان دارد.
داپلر رنگی همچنین در پیگیری بیماران پس از جراحی یا مداخلهٔ درمانی نقشی اساسی دارد. پس از ترمیم سوراخها، اصلاح مسیرهای خروجی یا بستن مجاری غیرطبیعی، داپلر رنگی میتواند وجود نشتهای باقیمانده، جریانهای غیرطبیعی جدید یا اختلالات ثانویه را آشکار سازد. این قابلیت، پزشک را در ارزیابی موفقیت درمان و برنامهریزی مراقبتهای بعدی یاری میکند.
در نوزادان، که ساختار قلب کوچک و ضربان سریع است، داپلر رنگی اهمیت دوچندان مییابد. این روش، بدون نیاز به اشعه یا مواد حاجب، میتواند در کوتاهترین زمان تصویری دقیق از جریان خون ارائه دهد. این ویژگی، داپلر رنگی را به ابزاری بیبدیل در بخشهای نوزادان و مراقبتهای ویژه بدل کرده است.
در نهایت، اکو داپلر رنگی در بیماریهای مادرزادی قلب، نهتنها ابزاری برای تشخیص، بلکه راهنمایی برای درمان و پیشبینی آیندهٔ بیمار است. این روش، با نمایش زندهٔ جریان خون، امکان فهمی ژرفتر از ماهیت بیماری را فراهم میکند و پزشک را در اتخاذ تصمیمهایی دقیق و مبتنی بر شواهد یاری میرساند. بدینسان، داپلر رنگی به یکی از ستونهای اصلی مراقبت از بیماران مبتلا به ناهنجاریهای مادرزادی بدل شده است.
🫀ارزیابی بطن راست و فشار شریان ریوی با اکو داپلر رنگی
بطن راست، هرچند در نگاه نخست کوچکتر و سادهتر از بطن چپ مینماید، اما در حقیقت ساختاری پیچیده و حساس دارد که نقش آن در گردش خون ریوی حیاتی است. این بطن، که خون را به سوی شریانهای ریوی میراند، در برابر افزایش فشار ریوی بسیار آسیبپذیر است و کوچکترین تغییر در بار فشاری یا حجمی میتواند عملکرد آن را دگرگون سازد. در چنین بستری، اکو داپلر رنگی همچون ابزاری دقیق و نافذ، رفتار جریان خون را در مسیرهای راست قلب آشکار میسازد و پزشک را در تشخیص و پایش بیماریهای ریوی و قلبی یاری میکند.
نخستین گام در ارزیابی بطن راست، مشاهدهٔ جریان خون از دریچهٔ تریکوسپید است. در حالت طبیعی، جریان خون در زمان دیاستول از دهلیز راست به بطن راست وارد میشود و در زمان سیستول، هیچ جریان بازگشتی وجود ندارد. اما هنگامی که فشار شریان ریوی افزایش یابد یا بطن راست دچار نارسایی شود، دریچهٔ تریکوسپید ممکن است بهدرستی بسته نشود و جریان بازگشتی پدید آید. داپلر رنگی این جریان را بهصورت جتی رنگی و پرسرعت بهسوی دهلیز راست نشان میدهد. شدت، طول و پهنای این جت، سرنخهایی ارزشمند دربارهٔ میزان نارسایی و فشارهای داخل قلب بهدست میدهد.
یکی از مهمترین کاربردهای داپلر رنگی در این حوزه، تخمین فشار شریان ریوی است. جریان بازگشتی از دریچهٔ تریکوسپید، که در داپلر طیفی قابل اندازهگیری است، با استفاده از معادلات همودینامیک میتواند فشار سیستولیک شریان ریوی را تخمین بزند. داپلر رنگی در این میان نقش مکمل دارد؛ زیرا با نمایش شدت و جهت جریان، وجود نارسایی تریکوسپید را تأیید میکند و کیفیت اندازهگیری را بهبود میبخشد. این روش، بهویژه در بیماران مبتلا به بیماریهای ریوی، نارسایی قلبی یا آمبولی ریه، ارزش تشخیصی فراوان دارد.
در مسیر خروجی بطن راست، داپلر رنگی میتواند تنگی دریچهٔ پولمونری یا اختلالات ساختاری را آشکار سازد. جریان پرسرعت و متمرکز در زمان سیستول، که گاه با پدیدهٔ Aliasing همراه است، نشانهای روشن از تنگی است. در مقابل، جریان معکوس در زمان دیاستول، که در نارسایی دریچهٔ پولمونری دیده میشود، با رنگی مخالف جریان طبیعی ظاهر میگردد. این الگوها، همچون امضایی برای هر بیماریاند و پزشک با شناخت آنها میتواند شدت و ماهیت اختلال را دریابد.
در بیماران مبتلا به فشار خون ریوی، داپلر رنگی نقش ویژهای دارد. افزایش فشار در شریانهای ریوی، نهتنها جریان خون را در مسیر خروجی بطن راست دگرگون میسازد، بلکه بر شکل و عملکرد بطن راست نیز تأثیر میگذارد. داپلر رنگی میتواند آشفتگی جریان، افزایش سرعت عبور خون از مسیرهای باریکشده و تغییر در الگوی جریان در دهلیز راست را نشان دهد. این یافتهها، همراه با تغییرات ساختاری در اکو دوبعدی، تصویری جامع از وضعیت بیمار ارائه میدهد.
یکی از چالشهای ارزیابی بطن راست، هندسهٔ پیچیدهٔ آن است. بطن راست برخلاف بطن چپ، شکلی هلالی و نامتقارن دارد و همین امر ارزیابی عملکرد آن را دشوار میسازد. داپلر رنگی با نمایش جریان خون در مسیرهای مختلف، این پیچیدگی را سادهتر میکند و امکان تحلیل دقیقتری از عملکرد بطن راست فراهم میسازد. جریانهای غیرطبیعی در مسیر خروجی، آشفتگی در دهلیز راست یا نارسایی تریکوسپید، همگی سرنخهایی دربارهٔ وضعیت بطن راستاند.
در بیماران مبتلا به بیماریهای مزمن ریوی، مانند COPD یا فیبروز ریوی، داپلر رنگی میتواند نخستین نشانههای افزایش فشار ریوی را آشکار سازد. این نشانهها، که گاه پیش از بروز علائم بالینی ظاهر میشوند، برای پیشگیری از پیشرفت بیماری اهمیت فراوان دارند. داپلر رنگی در این بیماران، همچون ابزاری هشداردهنده، پزشک را از تغییرات همودینامیک آگاه میسازد.
در نهایت، داپلر رنگی در ارزیابی بطن راست و فشار شریان ریوی، نهتنها ابزاری برای تشخیص، بلکه راهنمایی برای درمان و پیگیری است. این روش، با نمایش زندهٔ جریان خون، امکان فهمی ژرفتر از رفتار قلب راست را فراهم میکند و پزشک را در اتخاذ تصمیمهایی دقیق و مبتنی بر شواهد یاری میرساند. بدینسان، داپلر رنگی به یکی از ارکان اصلی مراقبت از بیماران مبتلا به بیماریهای ریوی و قلبی بدل شده است.
⚠️محدودیتها و خطاهای رایج در اکو داپلر رنگی
اکو داپلر رنگی، هرچند ابزاری توانمند و دقیق در ارزیابی جریان خون و عملکرد قلب است، همچون هر فناوری دیگری محدودیتهایی دارد که اگر نادیده گرفته شوند، میتوانند به تفسیر نادرست و تصمیمگیری بالینی اشتباه بینجامند. شناخت این محدودیتها، بخشی جداییناپذیر از مهارت حرفهای در تصویربرداری قلب است و پزشک آگاه، همواره این نکات را در ذهن دارد تا تصویر بهدستآمده را با نگاهی نقادانه و علمی تحلیل کند.
یکی از مهمترین محدودیتها، وابستگی شدید داپلر به زاویهٔ برخورد پرتو اولتراسوند با مسیر جریان خون است. داپلر تنها زمانی بیشترین دقت را دارد که پرتو تقریباً در امتداد جریان قرار گیرد. هرچه زاویه بزرگتر شود، دقت اندازهگیری کاهش مییابد و در زاویههای نزدیک به ۹۰ درجه، اندازهگیری تقریباً ناممکن میشود. این محدودیت، بهویژه در ارزیابی جریانهای پیچیده یا در بیماران با آناتومی دشوار، چالشی جدی ایجاد میکند.
از دیگر محدودیتهای مهم، پدیدهٔ Aliasing است؛ حالتی که در آن سرعت جریان از حد قابل اندازهگیری دستگاه فراتر میرود و رنگها وارونه یا موزاییکی دیده میشوند. هرچند این پدیده گاه نشانهای از جریانهای پرسرعت و غیرطبیعی است، اما در بسیاری موارد میتواند موجب سردرگمی شود. تنظیم نادرست PRF یا Baseline نیز میتواند این مشکل را تشدید کند و تصویر را از حالت واقعی دور سازد.
نویز و تداخلات حرکتی نیز از چالشهای رایج در داپلر رنگیاند. حرکت دیوارهٔ قلب، لرزش قفسهٔ سینه، تنفس عمیق یا حتی حرکت پروب میتواند بازتابهای ناخواسته ایجاد کند و تصویر را مخدوش سازد. این مشکل در بیماران مبتلا به COPD، چاقی مفرط یا جراحیهای قبلی قفسهٔ سینه بیشتر دیده میشود. پزشک ماهر باید بتواند با تنظیم Wall Filter و کنترل حرکات دست، این نویزها را به حداقل برساند.
یکی دیگر از محدودیتها، وابستگی کیفیت تصویر به شرایط بیمار است. در برخی بیماران، بهویژه افراد چاق، بیماران با قفسهٔ سینهٔ پهن، یا کسانی که ریهٔ متسع دارند، عبور امواج اولتراسوند دشوار میشود و تصویر بهدستآمده کیفیت مطلوب ندارد. در این شرایط، داپلر رنگی ممکن است جریانهای ظریف یا کمسرعت را نشان ندهد و تفسیر دقیق را دشوار سازد.
تنظیمات نادرست دستگاه نیز میتواند منبع خطا باشد. بهرهٔ بیش از حد بالا، تصویر را اشباع میکند و جریانهای آرام را بزرگنمایی مینماید؛ بهرهٔ بیش از حد پایین، جریانهای مهم را پنهان میسازد. Wall Filter نامناسب میتواند جریانهای طبیعی را حذف یا نویزهای ناخواسته را وارد تصویر کند. پزشک باید با شناخت دقیق از فیزیک داپلر و رفتار جریان خون، این تنظیمات را بهدرستی انتخاب کند.
در برخی موارد، تفسیر نادرست رنگها منجر به خطا میشود. رنگها تنها جهت و سرعت نسبی جریان را نشان میدهند، نه ماهیت بیماری را. جریان بازگشتی همیشه نشانهٔ نارسایی شدید نیست و جریان پرسرعت همیشه نشانهٔ تنگی نیست. پزشک باید رنگها را در بستر آناتومی، فیزیولوژی و یافتههای دیگر اکو تفسیر کند تا به نتیجهای درست برسد.
از دیگر محدودیتها، عدم توانایی داپلر رنگی در اندازهگیری دقیق سرعتهای بسیار بالا است. در تنگیهای شدید، سرعت جریان ممکن است از حد قابل اندازهگیری فراتر رود و دستگاه نتواند تصویر واقعی ارائه دهد. در چنین مواردی، داپلر طیفی یا روشهای تکمیلی ضروری است.
در نهایت، باید دانست که داپلر رنگی، هرچند ابزاری قدرتمند است، اما جایگزین قضاوت بالینی نمیشود. این روش باید در کنار سایر یافتههای اکو، معاینهٔ بالینی، شرححال و آزمایشهای تکمیلی تفسیر شود. پزشک آگاه، هرگز تنها بر یک تصویر یا یک رنگ تکیه نمیکند، بلکه مجموعهٔ دادهها را در کنار هم مینشاند تا به تشخیصی دقیق و درمانی مؤثر برسد.
🗓️نقش اکو داپلر رنگی در برنامهریزی درمان و پیگیری بیماران قلبی
اکو داپلر رنگی، فراتر از یک ابزار تشخیصی، به چراغ راهنمای درمان و پیگیری بیماران قلبی بدل شده است. این روش، با نمایش زندهٔ جریان خون و آشکارسازی تغییرات همودینامیک، به پزشک امکان میدهد نهتنها ماهیت بیماری را بشناسد، بلکه مسیر درمان را نیز با دقتی مثالزدنی طراحی کند. در دنیای پزشکی امروز، که درمانها باید بر پایهٔ شواهد و دادههای دقیق بنا شوند، داپلر رنگی جایگاهی استوار و بیبدیل یافته است.
نخستین نقش داپلر رنگی در برنامهریزی درمان، تعیین شدت بیماری است. بسیاری از اختلالات قلبی—از نارسایی دریچهای گرفته تا تنگیها و شانتهای مادرزادی—تنها زمانی نیازمند مداخلهاند که شدت آنها از حدی مشخص فراتر رود. داپلر رنگی با نمایش وسعت، سرعت و الگوی جریانهای غیرطبیعی، به پزشک امکان میدهد شدت بیماری را بهدرستی طبقهبندی کند. این طبقهبندی، سنگبنای تصمیمگیری دربارهٔ درمان دارویی، مداخلهٔ کاتتری یا جراحی است.
در بیماران مبتلا به نارسایی قلبی، داپلر رنگی نقشی راهبردی در انتخاب و تنظیم درمان دارویی دارد. داروهایی مانند دیورتیکها، مهارکنندههای ACE، ARNIها و بتابلوکرها، همگی بر همودینامیک قلب اثر میگذارند. داپلر رنگی میتواند نشان دهد که آیا پرشدگی بطنها بهبود یافته، نارسایی دریچهای کاهش یافته یا فشارهای داخل قلب تعدیل شده است. این اطلاعات، پزشک را در تنظیم دوز دارو و انتخاب ترکیب مناسب درمانی یاری میکند.
در بیماریهای دریچهای، داپلر رنگی نقشی تعیینکننده در زمانبندی مداخلهٔ جراحی یا ترانسکاتتر دارد. شدت نارسایی یا تنگی، میزان تأثیر آن بر حفرههای قلب، و تغییرات در الگوی جریان، همگی معیارهاییاند که داپلر رنگی با دقتی چشمگیر ارائه میدهد. پزشک با تکیه بر این دادهها میتواند تصمیم بگیرد که آیا زمان جراحی فرا رسیده یا بیمار همچنان میتواند با درمان دارویی تحت نظر بماند. این تصمیمگیری، که گاه سرنوشت بیمار را رقم میزند، بدون داپلر رنگی ممکن نیست.
در بیماران مبتلا به فشار خون ریوی، داپلر رنگی ابزاری بیبدیل برای پایش روند بیماری است. تغییر در شدت نارسایی تریکوسپید، الگوی جریان در مسیر خروجی بطن راست، یا نشانههای آشفتگی جریان در دهلیز راست، همگی میتوانند نشاندهندهٔ پیشرفت یا بهبود بیماری باشند. این اطلاعات، پزشک را در تنظیم درمان و پیشگیری از نارسایی بطن راست یاری میکند.
یکی از ارزشمندترین نقشهای داپلر رنگی، ارزیابی نتایج درمانهای مداخلهای و جراحی است. پس از ترمیم دریچهها، بستن شانتها یا اصلاح مسیرهای خروجی، داپلر رنگی میتواند وجود نشتهای باقیمانده، جریانهای غیرطبیعی جدید یا اختلالات ثانویه را آشکار سازد. این ارزیابی، نهتنها موفقیت درمان را تأیید میکند، بلکه مسیر مراقبتهای بعدی را نیز مشخص میسازد.
در بیماران با بیماریهای مادرزادی قلب، داپلر رنگی نقشی حیاتی در پیگیری طولانیمدت دارد. بسیاری از این بیماران، حتی پس از جراحی موفق، نیازمند مراقبت مادامالعمراند. داپلر رنگی میتواند تغییرات ظریف در جریان خون، افزایش فشارهای داخل قلب یا بازگشت اختلالات قبلی را در مراحل اولیه آشکار سازد و از بروز عوارض جدی جلوگیری کند.
داپلر رنگی همچنین در پیشبینی پیشآگهی بیماران نقش دارد. شدت نارسایی دریچهای، میزان آشفتگی جریان، الگوی پرشدگی بطنها و نشانههای افزایش فشار ریوی، همگی شاخصهاییاند که میتوانند آیندهٔ بیمار را پیشبینی کنند. پزشک با تکیه بر این دادهها میتواند برنامهٔ درمانی را بهگونهای طراحی کند که بهترین نتیجهٔ ممکن حاصل شود.
در نهایت، اکو داپلر رنگی در برنامهریزی درمان و پیگیری بیماران قلبی، همچون قطبنمایی دقیق عمل میکند. این روش، با ترکیب علم فیزیک، فناوری تصویربرداری و دانش بالینی، تصویری جامع از وضعیت قلب ارائه میدهد و پزشک را در اتخاذ تصمیمهایی آگاهانه، هدفمند و مبتنی بر شواهد یاری میرساند. بدینسان، داپلر رنگی نهتنها ابزاری برای تشخیص، بلکه همراهی همیشگی در مسیر درمان و مراقبت از بیماران قلبی است.
❓پرسشهای متداول
اکو داپلر رنگی چیست؟
اکو داپلر رنگی روشی پیشرفته در تصویربرداری قلب است که با استفاده از امواج اولتراسوند، جریان خون را در حفرهها و دریچههای قلب بهصورت رنگی نمایش میدهد و به پزشک امکان میدهد رفتار خون را در لحظه مشاهده کند. این روش ترکیبی از تصویر دوبعدی قلب و تحلیل داپلری است و به همین دلیل هم ساختار قلب را نشان میدهد و هم عملکرد آن را. رنگهایی که روی صفحه ظاهر میشوند، جهت و سرعت جریان خون را بازتاب میدهند و به پزشک کمک میکنند تا الگوهای طبیعی و غیرطبیعی را تشخیص دهد. این فناوری بدون درد، بدون اشعه و کاملاً غیرتهاجمی است و برای بیماران در هر سن قابل استفاده است. در نهایت، اکو داپلر رنگی یکی از دقیقترین ابزارهای تشخیصی برای بررسی عملکرد قلب و جریان خون به شمار میرود و نقش مهمی در تشخیص بیماریهای قلبی دارد.
اکو داپلر رنگی چه تفاوتی با اکو معمولی دارد؟
اکو معمولی تنها ساختار قلب را نشان میدهد، در حالی که اکو داپلر رنگی علاوه بر ساختار، جریان خون را نیز بهصورت رنگی نمایش میدهد و همین ویژگی آن را بسیار کاربردیتر میکند. در اکو معمولی، پزشک میتواند اندازهٔ حفرهها، ضخامت دیوارهها و حرکت دریچهها را ببیند، اما نمیتواند جهت و سرعت جریان خون را ارزیابی کند. داپلر رنگی با افزودن اطلاعات همودینامیک، تصویر کاملتری از عملکرد قلب ارائه میدهد و امکان تشخیص نارسایی دریچهای، تنگیها و شانتها را فراهم میسازد. رنگها در داپلر نشان میدهند خون به کدام سمت حرکت میکند و آیا جریان طبیعی است یا آشفته. بنابراین، داپلر رنگی نسخهٔ پیشرفتهتر و کاملتر اکو معمولی است و در بسیاری از موارد برای تشخیص دقیق ضروری است.
چرا پزشک برای من اکو داپلر رنگی درخواست کرده است؟
پزشک زمانی داپلر رنگی را درخواست میکند که نیاز به بررسی دقیق جریان خون، عملکرد دریچهها یا ارزیابی همودینامیک قلب وجود داشته باشد و اکو معمولی بهتنهایی پاسخگو نباشد. این روش میتواند نارسایی دریچهای، تنگیها، شانتهای مادرزادی، افزایش فشار ریوی یا اختلالات عملکرد بطنها را آشکار کند. اگر پزشک به وجود صدای اضافی قلب، تنگی نفس، تپش قلب یا علائم نارسایی مشکوک باشد، داپلر رنگی ابزار مناسبی برای بررسی علت است. این تست همچنین برای پیگیری درمان، ارزیابی نتایج جراحی یا بررسی پیشرفت بیماری استفاده میشود. در مجموع، داپلر رنگی زمانی درخواست میشود که پزشک بخواهد تصویر دقیقتری از جریان خون و عملکرد قلب شما داشته باشد.
رنگهایی که روی صفحه دیده میشود چه معنایی دارند؟
رنگهای روی صفحهٔ داپلر نشاندهندهٔ جهت و سرعت جریان خون هستند و هر رنگ معنای مشخصی دارد. معمولاً رنگ قرمز به معنای حرکت خون بهسوی پروب و رنگ آبی به معنای حرکت خون دور از پروب است، اما این رنگها بسته به تنظیمات دستگاه ممکن است تغییر کنند. شدت رنگها نیز اهمیت دارد؛ رنگهای روشنتر معمولاً نشاندهندهٔ سرعتهای بالاتر هستند. اگر جریان خون آشفته باشد، رنگها بهصورت موزاییکی یا ترکیبی از سبز و زرد دیده میشوند که نشانهٔ تلاطم یا سرعت غیرطبیعی است. این کدگذاری رنگی به پزشک کمک میکند تا نارسایی دریچهای، تنگیها یا شانتها را سریعتر تشخیص دهد. بنابراین، رنگها زبان تصویری جریان خوناند و هر تغییر در آنها معنای بالینی دارد.
آیا داپلر رنگی برای تشخیص مشکلات دریچهای استفاده میشود؟
بله، داپلر رنگی یکی از مهمترین ابزارها برای تشخیص و درجهبندی بیماریهای دریچهای است و نقش اساسی در ارزیابی عملکرد دریچهها دارد. این روش میتواند جریان بازگشتی ناشی از نارسایی دریچهای را بهصورت جتی رنگی و مشخص نشان دهد و شدت آن را تخمین بزند. در تنگی دریچهها نیز داپلر رنگی جریان پرسرعت و متمرکز را آشکار میکند و پزشک را به وجود تنگی مشکوک میسازد. این اطلاعات در کنار داپلر طیفی و اکو دوبعدی، تصویر کاملی از وضعیت دریچهها ارائه میدهد. داپلر رنگی حتی نارساییهای خفیف را نیز نشان میدهد که ممکن است در معاینهٔ بالینی قابل تشخیص نباشند. به همین دلیل، این روش یکی از پایههای اصلی تشخیص بیماریهای دریچهای است.
آیا داپلر رنگی میتواند نارسایی قلبی را نشان دهد؟
داپلر رنگی میتواند نشانههای مهمی از نارسایی قلبی را آشکار کند، زیرا این بیماری معمولاً با تغییر در الگوی جریان خون و عملکرد دریچهها همراه است. در نارسایی قلبی، پرشدگی بطنها دچار اختلال میشود و داپلر رنگی میتواند این تغییرات را در جریان عبوری از دریچهٔ میترال نشان دهد. همچنین نارسایی دریچهای ثانویه، که در اثر اتساع بطنها ایجاد میشود، با داپلر رنگی قابل مشاهده است. جریانهای آشفته، سرعتهای غیرطبیعی و تغییر در جهت جریان نیز میتوانند نشانههایی از افزایش فشارهای داخل قلب باشند. این روش در کنار سایر بخشهای اکو، به پزشک کمک میکند شدت نارسایی قلبی را ارزیابی کند. بنابراین، داپلر رنگی ابزاری ارزشمند در تشخیص و پیگیری نارسایی قلبی است.
آیا این تست میتواند لختهٔ خون را تشخیص دهد؟
داپلر رنگی بهطور مستقیم برای تشخیص لختهٔ خون طراحی نشده است، اما میتواند نشانههایی غیرمستقیم از وجود لخته را آشکار کند. لختهها معمولاً در نواحی با جریان خون آهسته یا راکد تشکیل میشوند و داپلر رنگی میتواند این نواحی با جریان کم یا بدون جریان را نشان دهد. در برخی موارد، لختهٔ بزرگ ممکن است بهصورت ناحیهای بدون رنگ یا با جریان مختل دیده شود. با این حال، تشخیص قطعی لخته معمولاً با اکو دوبعدی یا روشهای تکمیلی مانند TEE انجام میشود. داپلر رنگی بیشتر برای بررسی جریان خون اطراف لخته و اثرات همودینامیک آن کاربرد دارد. بنابراین، این روش مکملی مفید اما نه ابزار اصلی تشخیص لخته است.
آیا این تست قادر به تشخیص بیماریهای مادرزادی قلب است؟
بله، داپلر رنگی یکی از بهترین ابزارها برای تشخیص بیماریهای مادرزادی قلب است، زیرا بسیاری از این بیماریها با جریانهای غیرطبیعی همراهاند. سوراخهای بینحفرهای مانند ASD و VSD با جتهای رنگی مشخص دیده میشوند و جهت و شدت جریان میتواند اندازهٔ سوراخ را نشان دهد. مجرای شریانی باز (PDA) نیز با جریان غیرطبیعی میان آئورت و شریان ریوی قابل مشاهده است. داپلر رنگی حتی در نوزادان و کودکان نیز بسیار دقیق عمل میکند و بدون اشعه یا خطر، اطلاعات ارزشمندی ارائه میدهد. این روش میتواند مسیرهای غیرطبیعی، تنگیها و نارساییهای مادرزادی را نیز آشکار کند. بنابراین، داپلر رنگی ابزاری کلیدی در تشخیص زودهنگام بیماریهای مادرزادی است.
آیا داپلر رنگی در اندازهگیری جریان خون دقیق است؟
داپلر رنگی در نمایش جهت و الگوی جریان خون بسیار دقیق است، اما اندازهگیری دقیق سرعت معمولاً با داپلر طیفی انجام میشود. داپلر رنگی میتواند سرعتهای نسبی، آشفتگی جریان و نواحی با سرعت بالا یا پایین را بهخوبی نشان دهد. با این حال، محدودیتهایی مانند زاویهٔ برخورد پرتو یا پدیدهٔ Aliasing ممکن است دقت اندازهگیری را تحت تأثیر قرار دهد. این روش برای تشخیص نارساییها، تنگیها و شانتها بسیار قابل اعتماد است و اطلاعاتی سریع و بصری ارائه میدهد. در کنار داپلر طیفی، تصویر کاملی از سرعت و جهت جریان خون بهدست میآید. بنابراین، داپلر رنگی دقیق است، اما بخشی از یک ارزیابی جامع محسوب میشود.
با داپلر رنگی چه بیماریهایی قابل تشخیص است؟
داپلر رنگی میتواند طیف گستردهای از بیماریهای قلبی را تشخیص دهد، زیرا هر بیماری که جریان خون را تغییر دهد در این روش قابل مشاهده است. نارسایی دریچهای، تنگی دریچهها، شانتهای مادرزادی، افزایش فشار ریوی و اختلالات عملکرد بطنها از جمله بیماریهایی هستند که با داپلر رنگی بهوضوح دیده میشوند. این روش میتواند جریانهای آشفته، سرعتهای غیرطبیعی و مسیرهای غیرمعمول خون را آشکار کند. حتی نارساییهای خفیف یا شانتهای کوچک نیز با این روش قابل تشخیصاند. داپلر رنگی همچنین در پیگیری درمان و ارزیابی نتایج جراحی کاربرد دارد. در مجموع، این روش یکی از جامعترین ابزارها برای تشخیص بیماریهای قلبی است.
انجام اکو داپلر رنگی چقدر زمان میبرد؟
اکو داپلر رنگی معمولاً بین ۲۰ تا ۴۵ دقیقه طول میکشد و مدت دقیق آن به شرایط بیمار، کیفیت تصاویر و نیاز پزشک به بررسیهای تکمیلی بستگی دارد. اگر بیمار مشکلات تنفسی، درد قفسهٔ سینه یا محدودیت حرکتی داشته باشد، ممکن است زمان بیشتری لازم باشد تا تصاویر مناسب بهدست آید. در برخی موارد، اگر پزشک بخواهد جریانهای خاص یا زوایای دقیقتری را بررسی کند، تکنسین زمان بیشتری صرف تنظیم پروب و دستگاه خواهد کرد. همچنین اگر داپلر طیفی یا تصویربرداری تکمیلی نیز همراه با داپلر رنگی انجام شود، زمان تست کمی افزایش مییابد. در مجموع، این تست نسبتاً کوتاه است و معمولاً در یک جلسهٔ سرپایی و بدون نیاز به بستری انجام میشود.
آیا باید برای این تست آمادگی خاصی داشته باشم؟
برای اکو داپلر رنگی معمولاً آمادگی خاصی لازم نیست و بیمار میتواند غذا، دارو و فعالیتهای روزمرهٔ خود را طبق معمول ادامه دهد. تنها توصیهٔ عمومی این است که لباس راحت بپوشید تا دسترسی به قفسهٔ سینه آسان باشد. اگر بیمار داروهای قلبی مصرف میکند، معمولاً نیازی به قطع آنها نیست مگر اینکه پزشک دستور دیگری داده باشد. در برخی موارد نادر، اگر تست همراه با روشهای تکمیلی مانند استرس اکو باشد، ممکن است دستورالعملهای خاصی ارائه شود. در حالت عادی، این تست کاملاً ساده و بدون نیاز به آمادگی پیچیده انجام میشود.
آیا لازم است قبل از تست ناشتا باشم؟
برای اکو داپلر رنگی نیازی به ناشتا بودن نیست و بیمار میتواند قبل از تست غذا یا نوشیدنی مصرف کند. این روش برخلاف برخی تستهای تصویربرداری یا آزمایشهای خونی، هیچ ارتباطی با وضعیت معده یا دستگاه گوارش ندارد. تنها در صورتی که تست با روشهای دیگری مانند استرس اکو یا TEE ترکیب شده باشد، ممکن است نیاز به ناشتا بودن وجود داشته باشد. در حالت معمول، خوردن و نوشیدن هیچ تأثیری بر کیفیت تصاویر داپلر ندارد. بنابراین، بیمار میتواند بدون نگرانی و با شرایط طبیعی برای انجام تست مراجعه کند.
آیا این تست درد دارد؟
اکو داپلر رنگی کاملاً بدون درد است و بیمار در طول انجام آن تنها احساس فشار ملایم پروب روی قفسهٔ سینه را تجربه میکند. این فشار معمولاً برای بهدست آوردن تصاویر واضحتر لازم است و آزاردهنده نیست. ژل مورد استفاده نیز تنها کمی سرد است و هیچگونه درد یا سوزشی ایجاد نمیکند. برخلاف روشهای تهاجمی، در این تست هیچ سوزن، تزریق یا وسیلهٔ واردشوندهای وجود ندارد. حتی بیماران حساس یا کودکان نیز معمولاً این تست را بدون ناراحتی تحمل میکنند. بنابراین، داپلر رنگی یکی از ایمنترین و راحتترین روشهای ارزیابی قلب است.
آیا ژلی که استفاده میشود سرد یا ناراحتکننده است؟
ژلی که روی قفسهٔ سینه استفاده میشود معمولاً کمی سرد است، اما این احساس تنها چند ثانیه طول میکشد و بهسرعت با دمای بدن سازگار میشود. این ژل برای انتقال بهتر امواج اولتراسوند ضروری است و هیچگونه درد، سوزش یا حساسیت ایجاد نمیکند. برخی مراکز از ژل گرمشده استفاده میکنند تا بیمار احساس راحتی بیشتری داشته باشد. ژل کاملاً بیضرر است و پس از پایان تست بهراحتی با دستمال پاک میشود. بنابراین، اگرچه ممکن است لحظهٔ اول کمی سرد باشد، اما هیچ ناراحتی واقعی ایجاد نمیکند.
آیا باید لباسهایم را برای انجام تست دربیاورم؟
برای انجام اکو داپلر رنگی معمولاً لازم است لباس بالاتنه را درآورید تا تکنسین بتواند پروب را روی نواحی مختلف قفسهٔ سینه قرار دهد. در اغلب مراکز، گان یا روپوش مخصوص به بیمار داده میشود تا احساس راحتی و پوشیدگی حفظ شود. این کار برای دسترسی بهتر به نواحی مورد نیاز و بهدست آوردن تصاویر دقیق ضروری است. سوتین یا لباسهای تنگ ممکن است مانع حرکت پروب شوند و معمولاً باید کنار گذاشته شوند. با این حال، حریم شخصی بیمار کاملاً رعایت میشود و تنها بخشهای لازم از قفسهٔ سینه در معرض دید قرار میگیرد.
آیا میتوانم همراه با خودم کسی را به اتاق تست ببرم؟
در بسیاری از مراکز، همراه بیمار میتواند در اتاق انتظار بماند اما معمولاً اجازهٔ ورود به اتاق تست داده نمیشود تا تمرکز تکنسین و آرامش محیط حفظ شود. با این حال، در موارد خاص مانند کودکان، سالمندان یا بیماران مضطرب، برخی مراکز اجازه میدهند یک همراه در اتاق حضور داشته باشد. این موضوع بسته به قوانین مرکز و شرایط بیمار متفاوت است. حضور همراه معمولاً تأثیری بر کیفیت تست ندارد، اما ممکن است فضای اتاق محدود باشد. بهتر است پیش از مراجعه از مرکز مربوطه دربارهٔ این موضوع سؤال شود.
آیا تمام مدت باید به پشت دراز بکشم؟
در طول اکو داپلر رنگی، بیمار معمولاً در وضعیت نیمهخوابیده یا به پهلوی چپ قرار میگیرد تا قلب در بهترین زاویهٔ تصویربرداری قرار گیرد. تکنسین ممکن است از بیمار بخواهد چند بار موقعیت خود را تغییر دهد تا تصاویر از زوایای مختلف گرفته شود. دراز کشیدن به پهلوی چپ معمولاً بهترین دید را از بطن چپ و دریچهٔ میترال فراهم میکند. اگر بیمار نتواند به پهلو بخوابد، تکنسین روشهای جایگزین را بهکار میگیرد. بنابراین، وضعیت بدن ثابت نیست و بسته به نیاز تست تغییر میکند.
آیا میتوانم هنگام انجام تست صحبت کنم؟
صحبت کردن در طول تست از نظر فنی ممنوع نیست، اما معمولاً توصیه میشود بیمار تا حد امکان آرام و بیحرکت بماند تا تصاویر واضحتر بهدست آید. صحبت کردن ممکن است باعث حرکت قفسهٔ سینه یا تغییر تنفس شود و کیفیت تصویر را کاهش دهد. تکنسین ممکن است در برخی لحظات از بیمار بخواهد نفس خود را نگه دارد یا آرامتر نفس بکشد تا جریان خون بهتر دیده شود. اگر بیمار نیاز به توضیح یا سؤال داشته باشد، میتواند در زمان مناسب صحبت کند. در مجموع، سکون و آرامش بهترین شرایط را برای تصویربرداری فراهم میکند.
اگر نتوانم صاف دراز بکشم یا مشکل تنفسی داشته باشم چه میشود؟
اگر بیمار نتواند صاف دراز بکشد، تکنسین میتواند تخت را تنظیم کند یا بیمار را در وضعیت نیمهنشسته قرار دهد تا تست بدون مشکل انجام شود. بیماران مبتلا به آسم، COPD یا نارسایی قلبی که دراز کشیدن برایشان دشوار است، معمولاً با زاویهٔ بالاتنهٔ بالاتر راحتتر هستند. داپلر رنگی انعطافپذیر است و میتوان آن را در وضعیتهای مختلف انجام داد. اگر تنفس بیمار سریع یا دشوار باشد، تکنسین ممکن است از او بخواهد چند لحظه آرامتر نفس بکشد تا تصاویر واضحتر شوند. در نهایت، محدودیتهای حرکتی یا تنفسی مانع انجام تست نمیشود و روشهای جایگزین برای راحتی بیمار وجود دارد.
آیا اکو داپلر رنگی بیخطر است؟
اکو داپلر رنگی یکی از ایمنترین روشهای تصویربرداری قلب است و هیچگونه خطر شناختهشدهای برای بیمار ندارد، زیرا از امواج صوتی با فرکانس بالا استفاده میکند و هیچگونه اشعهٔ یونیزان در آن وجود ندارد. این امواج سالهاست در پزشکی بهکار میروند و مطالعات متعدد نشان دادهاند که برای بافتهای بدن بیضرر هستند. حتی در بیماران حساس، سالمندان، کودکان و نوزادان نیز این روش بدون مشکل انجام میشود. از آنجا که این تست غیرتهاجمی است، هیچ وسیلهای وارد بدن نمیشود و هیچگونه درد یا آسیب فیزیکی ایجاد نمیکند. در مجموع، داپلر رنگی روشی کاملاً مطمئن است و پزشکان بدون نگرانی آن را برای ارزیابی دقیق قلب تجویز میکنند.
آیا این تست از اشعه استفاده میکند؟
اکو داپلر رنگی هیچگونه اشعهای تولید نمیکند و برخلاف روشهایی مانند CT scan یا رادیولوژی، کاملاً بدون تابش است. این روش تنها از امواج صوتی استفاده میکند که مشابه امواجی هستند که در سونوگرافی بارداری بهکار میروند و سالهاست بیخطر بودن آنها ثابت شده است. به همین دلیل، داپلر رنگی حتی برای زنان باردار، کودکان و بیماران با شرایط خاص نیز مناسب است. نبود اشعه باعث میشود بتوان این تست را در فواصل کوتاه و بهصورت مکرر انجام داد بدون اینکه نگرانی از آسیب تجمعی وجود داشته باشد. بنابراین، داپلر رنگی یکی از سالمترین روشهای ارزیابی قلب است.
آیا زنان باردار میتوانند داپلر رنگی انجام دهند؟
بله، زنان باردار میتوانند بدون هیچ نگرانی اکو داپلر رنگی انجام دهند، زیرا این روش از امواج صوتی استفاده میکند و هیچگونه اشعهٔ مضر ندارد. این تست حتی در دوران بارداری برای بررسی وضعیت قلب مادر یا ارزیابی علائم قلبی بسیار مفید است. پزشکان در سراسر جهان از این روش برای زنان باردار استفاده میکنند و مطالعات گستردهای ایمنی کامل آن را تأیید کردهاند. داپلر رنگی هیچ تأثیری بر جنین ندارد و بهطور مستقیم با رحم یا ناحیهٔ شکم ارتباطی ندارد. بنابراین، اگر پزشک این تست را توصیه کرده، انجام آن کاملاً بیخطر و مطمئن است.
آیا این تست برای کودکان و نوزادان ایمن است؟
اکو داپلر رنگی یکی از بهترین و ایمنترین روشها برای بررسی قلب کودکان و نوزادان است و هیچگونه خطر شناختهشدهای برای آنها ندارد. این روش بدون درد، بدون اشعه و کاملاً غیرتهاجمی است و حتی برای نوزادان چندروزه نیز قابل انجام است. بسیاری از بیماریهای مادرزادی قلب تنها با داپلر رنگی قابل تشخیصاند و به همین دلیل این تست در بخشهای کودکان و نوزادان بسیار رایج است. تکنسینها معمولاً با مهارت و آرامش، تست را بهگونهای انجام میدهند که کودک کمترین ناراحتی را تجربه کند. در مجموع، داپلر رنگی یکی از مطمئنترین ابزارهای تشخیصی در کودکان است.
آیا این تست ممکن است به قلب آسیب بزند؟
داپلر رنگی هیچگونه آسیبی به قلب وارد نمیکند، زیرا تنها امواج صوتی را از روی سطح قفسهٔ سینه ارسال و دریافت میکند و هیچ تماس مستقیم یا فشاری بر قلب وجود ندارد. این امواج بهقدری ضعیفاند که تنها برای تصویربرداری مناسباند و توانایی ایجاد آسیب در بافتها را ندارند. حتی در بیماران با بیماریهای شدید قلبی، این تست بدون خطر انجام میشود. پروب تنها روی پوست قرار میگیرد و هیچگونه وسیلهای وارد بدن نمیشود. بنابراین، داپلر رنگی از نظر ایمنی یکی از بیخطرترین روشهای بررسی قلب است.
آیا انجام مکرر داپلر رنگی ضرر دارد؟
انجام مکرر داپلر رنگی هیچ ضرری ندارد، زیرا این روش از امواج صوتی بیخطر استفاده میکند و هیچگونه تابش یا اثر تجمعی ندارد. پزشکان ممکن است برای پیگیری درمان، ارزیابی پیشرفت بیماری یا بررسی نتایج جراحی، این تست را در فواصل زمانی کوتاه تکرار کنند. حتی اگر بیمار چندین بار در سال داپلر رنگی انجام دهد، هیچ خطری او را تهدید نمیکند. این ویژگی باعث شده داپلر رنگی به یکی از بهترین ابزارهای پیگیری طولانیمدت بیماران قلبی تبدیل شود. بنابراین، تکرار این تست کاملاً ایمن است و جای نگرانی ندارد.
آیا پروب اولتراسوند دردناک است؟
پروب اولتراسوند هیچگونه درد ایجاد نمیکند و تنها ممکن است فشار ملایمی روی قفسهٔ سینه وارد کند که برای بهدست آوردن تصاویر بهتر لازم است. این فشار معمولاً آزاردهنده نیست و تکنسین آن را با دقت تنظیم میکند تا بیمار احساس ناراحتی نکند. ژل مورد استفاده نیز نرم و لغزنده است و باعث کاهش اصطکاک میشود. حتی در بیماران حساس یا کودکان، این تست بدون درد انجام میشود. اگر بیمار در ناحیهٔ قفسهٔ سینه درد داشته باشد، تکنسین فشار را کمتر میکند تا تست با راحتی بیشتری انجام شود. در مجموع، پروب هیچ آسیبی وارد نمیکند و تجربهٔ تست کاملاً قابل تحمل است.
آیا این تست میتواند باعث آریتمی شود؟
اکو داپلر رنگی هیچ نقشی در ایجاد آریتمی ندارد و نمیتواند ریتم قلب را مختل کند، زیرا تنها امواج صوتی را از بیرون بدن ارسال میکند و هیچگونه تحریک الکتریکی ایجاد نمیکند. آریتمیها معمولاً ناشی از مشکلات داخلی قلب، اختلالات الکتریکی یا بیماریهای زمینهای هستند و ارتباطی با این تست ندارند. حتی در بیماران مبتلا به آریتمیهای شدید، داپلر رنگی بدون خطر انجام میشود. اگر بیمار در طول تست دچار تپش قلب شود، معمولاً ناشی از اضطراب یا وضعیت بدنی است، نه خود تست. بنابراین، داپلر رنگی از نظر الکتریکی کاملاً بیخطر است.
آیا این تست ممکن است علائم من را بدتر کند؟
داپلر رنگی هیچگونه تأثیری بر علائم بیمار ندارد و نمیتواند بیماری را تشدید کند، زیرا تنها یک روش تصویربرداری غیرتهاجمی است. اگر بیمار در طول تست احساس تنگی نفس یا ناراحتی کند، معمولاً به دلیل وضعیت خوابیدن یا اضطراب است، نه خود تست. تکنسین میتواند وضعیت بیمار را تغییر دهد تا راحتتر باشد. این تست هیچگونه فشار فیزیکی یا تحریک داخلی ایجاد نمیکند و بنابراین نمیتواند علائم قلبی را بدتر کند. در واقع، داپلر رنگی به پزشک کمک میکند علت علائم را بهتر بشناسد و درمان مناسبتری ارائه دهد.
آیا خطر عفونت وجود دارد؟
اکو داپلر رنگی هیچ خطر عفونی ندارد، زیرا هیچ وسیلهای وارد بدن نمیشود و پروب تنها روی سطح پوست قرار میگیرد. ژل مورد استفاده استریل است و پس از هر بیمار پروب کاملاً ضدعفونی میشود. این روش برخلاف روشهای تهاجمی مانند کاتتریزاسیون قلب، هیچگونه احتمال انتقال عفونت ندارد. حتی در بیماران با سیستم ایمنی ضعیف، این تست کاملاً ایمن است. بنابراین، داپلر رنگی از نظر عفونی یکی از بیخطرترین روشهای تشخیصی است.
رنگهای قرمز و آبی چه معنایی دارند؟
رنگهای قرمز و آبی در داپلر رنگی نشاندهندهٔ جهت حرکت خون نسبت به پروب هستند و هر رنگ معنای فیزیکی مشخصی دارد. معمولاً رنگ قرمز به معنای حرکت خون بهسوی پروب و رنگ آبی به معنای حرکت خون دور از پروب است، اما این یک قرارداد ثابت نیست و بسته به تنظیمات دستگاه میتواند تغییر کند. شدت رنگها نیز اهمیت دارد؛ رنگهای روشنتر معمولاً نشاندهندهٔ سرعتهای بالاتر هستند و رنگهای تیرهتر سرعتهای کمتر را نشان میدهند. این رنگها تنها جهت و سرعت نسبی جریان را نشان میدهند و بهتنهایی برای تشخیص بیماری کافی نیستند، اما در کنار سایر اطلاعات اکو، تصویر دقیقی از وضعیت جریان خون ارائه میدهند. بنابراین، رنگها زبان تصویری داپلر هستند و پزشک با تفسیر آنها میتواند الگوهای طبیعی و غیرطبیعی جریان را تشخیص دهد.
جریان آشفته (Turbulent flow) روی صفحه یعنی چه؟
جریان آشفته زمانی رخ میدهد که خون با سرعتهای متفاوت و در جهتهای نامنظم حرکت کند و این حالت معمولاً در اثر تنگیها، نارساییها یا مسیرهای غیرطبیعی ایجاد میشود. در داپلر رنگی، جریان آشفته بهصورت رنگهای موزاییکی یا ترکیبی از سبز، زرد، قرمز و آبی دیده میشود که نشاندهندهٔ بینظمی در سرعت و جهت خون است. این الگو معمولاً نشانهای از وجود یک اختلال همودینامیک است و پزشک را به بررسی دقیقتر با داپلر طیفی یا اکو دوبعدی هدایت میکند. جریان آشفته میتواند در نارسایی دریچهای شدید، تنگیهای مهم یا شانتهای مادرزادی دیده شود. بنابراین، مشاهدهٔ Turbulence یک علامت هشدار است که نیاز به بررسی بیشتر دارد.
اگر جت رنگی بزرگ بهنظر برسد یعنی چه؟
جت رنگی بزرگ معمولاً نشاندهندهٔ شدت بیشتر جریان غیرطبیعی است، اما اندازهٔ آن به عوامل مختلفی مانند فشار، زاویهٔ تصویربرداری و تنظیمات دستگاه نیز بستگی دارد. در نارسایی دریچهای، جت بزرگ میتواند نشانهٔ نارسایی متوسط تا شدید باشد، اما تفسیر آن باید با معیارهای دقیقتری مانند عمق نفوذ، پهنای جت و نسبت آن به حفرهٔ مقابل انجام شود. گاهی جت بزرگ به دلیل تنظیمات نادرست Gain یا PRF ایجاد میشود و ممکن است شدت واقعی بیماری را بیش از حد نشان دهد. بنابراین، اندازهٔ جت تنها یکی از معیارهای ارزیابی است و باید در کنار سایر یافتهها تحلیل شود. پزشک با تجربه میتواند تشخیص دهد که جت بزرگ واقعاً نشانهٔ بیماری شدید است یا نتیجهٔ تنظیمات دستگاه.
آیا داپلر رنگی میتواند شدت نارسایی دریچهای را مشخص کند؟
داپلر رنگی یکی از ابزارهای اصلی برای تشخیص و تخمین شدت نارسایی دریچهای است، اما بهتنهایی برای درجهبندی دقیق کافی نیست. این روش میتواند وجود جریان بازگشتی را آشکار کند و اندازه، جهت و الگوی آن را نشان دهد که همگی سرنخهایی دربارهٔ شدت نارسایی هستند. با این حال، برای تعیین شدت دقیق، پزشک از معیارهای تکمیلی مانند داپلر طیفی، اندازهگیری حجم بازگشتی و ارزیابی ساختار دریچه استفاده میکند. داپلر رنگی در تشخیص نارسایی خفیف بسیار حساس است و حتی جتهای کوچک را نیز نشان میدهد. در نارساییهای شدید، الگوهای رنگی گسترده و آشفتگی جریان معمولاً بهوضوح دیده میشود. بنابراین، داپلر رنگی نقطهٔ شروع ارزیابی شدت نارسایی است، اما بخشی از یک تحلیل جامع محسوب میشود.
چرا در گزارش من از واژهٔ «Aliasing» استفاده شده است؟
Aliasing پدیدهای است که زمانی رخ میدهد که سرعت جریان خون از حد قابل اندازهگیری دستگاه فراتر رود و رنگها بهصورت وارونه یا ناگهانی تغییر کنند. این پدیده معمولاً در جریانهای پرسرعت مانند تنگیهای شدید یا نارساییهای مهم دیده میشود و نشانهای از سرعت بالای خون است. Aliasing به معنای وجود مشکل در دستگاه نیست، بلکه محدودیت طبیعی داپلر رنگی است. پزشک میتواند با تنظیم PRF یا Baseline این پدیده را کاهش دهد، اما در بسیاری موارد وجود Aliasing به تشخیص کمک میکند. بنابراین، مشاهدهٔ این واژه در گزارش نشاندهندهٔ سرعت بالای جریان است و معمولاً اهمیت بالینی دارد.
«افزایش سرعت جریان» در گزارش یعنی چه؟
افزایش سرعت جریان معمولاً نشانهٔ وجود تنگی، نارسایی یا اختلاف فشار غیرطبیعی در مسیر جریان خون است. وقتی دهانهٔ یک دریچه باریک میشود، خون مجبور است با سرعت بیشتری از آن عبور کند و این افزایش سرعت در داپلر رنگی و طیفی قابل مشاهده است. در نارساییها نیز جریان بازگشتی معمولاً سرعت بالایی دارد و همین موضوع در گزارش ذکر میشود. افزایش سرعت میتواند نشانهٔ بیماریهای مادرزادی، فشار خون ریوی یا اختلالات ساختاری باشد. پزشک با تحلیل سرعت، الگوی جریان و سایر یافتهها میتواند علت دقیق آن را مشخص کند. بنابراین، این عبارت یک نشانهٔ مهم همودینامیک است و باید در بستر بالینی تفسیر شود.
چرا پزشک از من خواسته دوباره داپلر رنگی انجام دهم؟
پزشک ممکن است به دلایل مختلفی درخواست تکرار داپلر رنگی کند، از جمله پیگیری پیشرفت بیماری، ارزیابی پاسخ به درمان یا بررسی تغییرات جدید در علائم. برخی بیماریها مانند نارسایی دریچهای، فشار خون ریوی یا نارسایی قلبی نیاز به پایش دورهای دارند تا شدت آنها مشخص شود. گاهی تصاویر قبلی کافی نبوده یا نیاز به بررسی دقیقتری از زاویهٔ دیگر وجود دارد. همچنین اگر بیمار تحت درمان دارویی یا جراحی قرار گرفته باشد، داپلر رنگی بهترین روش برای ارزیابی نتایج است. بنابراین، تکرار تست معمولاً نشانهٔ اهمیت پیگیری دقیق وضعیت بیمار است، نه وجود مشکل جدید.
نتایج تست چه زمانی آماده میشود؟
زمان آماده شدن نتایج به مرکز انجامدهندهٔ تست و حجم کاری پزشک بستگی دارد، اما معمولاً بین چند ساعت تا چند روز طول میکشد. در برخی مراکز، پزشک همان لحظه تصاویر را بررسی میکند و نتیجه را بلافاصله اعلام میکند. در موارد پیچیدهتر، نیاز به تحلیل دقیقتر تصاویر وجود دارد و گزارش ممکن است کمی دیرتر آماده شود. اگر تست برای ارزیابی اورژانسی انجام شده باشد، نتیجه معمولاً سریعتر ارائه میشود. در هر صورت، هدف این است که گزارش دقیق، کامل و قابل اعتماد باشد. بنابراین، زمان آماده شدن نتیجه به کیفیت تحلیل وابسته است.
آیا میتوانم نسخهای از تصاویر یا ویدئوهای تست را دریافت کنم؟
بله، در بسیاری از مراکز امکان دریافت نسخهای از تصاویر یا ویدئوهای اکو وجود دارد و بیمار میتواند آنها را روی CD، DVD یا فایل دیجیتال دریافت کند. این تصاویر برای مراجعه به پزشکان دیگر یا نگهداری در پروندهٔ شخصی بسیار مفید هستند. برخی مراکز حتی امکان ارسال آنلاین یا ذخیرهسازی در پروندهٔ الکترونیک بیمار را فراهم میکنند. البته قوانین هر مرکز متفاوت است و ممکن است نیاز به درخواست رسمی یا پرداخت هزینهٔ جزئی باشد. داشتن نسخهٔ تصویری به بیمار کمک میکند روند درمان خود را بهتر دنبال کند.
بعد از انجام تست باید چه سؤالاتی از پزشکم بپرسم؟
پس از انجام داپلر رنگی، بهتر است از پزشک دربارهٔ وضعیت کلی قلب، عملکرد دریچهها، وجود نارسایی یا تنگی، فشارهای داخل قلب و هرگونه یافتهٔ غیرطبیعی سؤال کنید. همچنین میتوانید بپرسید آیا نیاز به درمان دارویی، تغییر سبک زندگی یا تستهای تکمیلی وجود دارد. اگر بیماری خاصی تشخیص داده شده، پرسش دربارهٔ شدت آن و برنامهٔ پیگیری ضروری است. دانستن اینکه چه زمانی باید دوباره تست انجام دهید نیز اهمیت دارد. در نهایت، پرسیدن دربارهٔ معنای دقیق هر یافته به شما کمک میکند تصویر روشنی از وضعیت قلب خود داشته باشید.