هیپوکینزی (Hypokinesia) چیست، چه علائمی دارد و چگونه تشخیص داده میشود
Hypokinesia
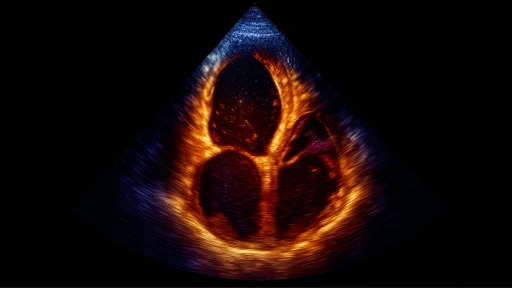
اصطلاح کمجنبشی (Hypokinesia) در پزشکی قلب، به کاهش دامنه حرکت و ضخیمشدگی دیوارههای قلب در طول فاز انقباضی گفته میشود. این وضعیت نشاندهنده آن است که بخشی از ماهیچه قلب، اگرچه هنوز زنده است، اما توانایی انقباضی خود را تا حد زیادی از دست داده است.
کمجنبشی یا هیپوکینزی، وضعیتی است که در آن دیواره بطن چپ در حین ضربان قلب، کمتر از حد طبیعی به سمت داخل حرکت میکند. در یک قلب سالم، انتظار میرود که دیوارهها در زمان انقباض، ضخامت قابل توجهی پیدا کنند و فضای داخلی بطن را کوچک کنند. وقتی این حرکت از حالت نرمال ضعیفتر شود، کارایی مکانیکی قلب برای بیرون راندن خون کاهش یافته و فشار کمتری به جریان خون وارد میشود.
از نظر فیزیولوژیک، حرکت دیواره قلب به سلامت تارهای عضلانی و تامین اکسیژن کافی بستگی دارد. در حالت کمجنبشی، سلولهای قلبی (میوسیتها) ممکن است به دلیل کمبود اکسیژن یا آسیبهای ساختاری، نتوانند به طور کامل کوتاه شوند. این پدیده معمولاً به صورت منطقهای (Regional) دیده میشود، به این معنا که فقط بخشی از دیواره که توسط یک رگ خاص تغذیه میشود، دچار ضعف حرکت شده است.
اصلیترین علت بروز کمجنبشی، بیماریهای عروق کرونر و تنگی رگهای اصلی قلب است. زمانی که جریان خون در یک رگ به دلیل رسوب چربی یا پلاک محدود میشود، بافت تحت تغذیه آن رگ دچار نوعی “گرسنگی اکسیژنی” مزمن میگردد. در این شرایط، عضله برای زنده ماندن، از شدت فعالیت خود میکاهد و در نتیجه در تصاویر سونوگرافی قلب (اکوکاردیوگرافی)، حرکت آن بخش ضعیف گزارش میشود.
علاوه بر تنگی رگها، فشار خون بالا و مزمن نیز میتواند منجر به کمجنبشی منتشر شود. در این حالت، به دلیل مقاومت بالایی که رگهای محیطی در برابر خروج خون ایجاد میکنند، عضله قلب تحت فشار بیش از حد قرار گرفته و به مرور زمان دچار خستگی و ضعف حرکتی در تمامی دیوارهها میشود. این نوع کمجنبشی برخلاف نوع عروقی، معمولاً تمام بخشهای بطن را به طور یکنواخت درگیر میکند.
تشخیص کمجنبشی عمدتاً از طریق اکوکاردیوگرافی انجام میشود که در آن پزشک متخصص، حرکت هر قطعه از دیواره را با دقت چشمی یا نرمافزاری بررسی میکند. در گزارشهای پزشکی، اگر دیوارهای کمتر از ۳۰ درصد ضخیم شود، آن را هیپوکینتیک (کمجنبش) مینامند. این تشخیص برای تعیین استراتژی درمانی بسیار حیاتی است، چرا که نشان میدهد بافت هنوز کاملاً از بین نرفته و پتانسیل بازگشت دارد.
یکی از جنبههای مثبت در مواجهه با کمجنبشی، تفاوت آن با “بیجنبشی” (Akinesia) است. در بیجنبشی، بافت قلبی معمولاً مرده و تبدیل به جای زخم شده است، اما در کمجنبشی، وجود حرکت (هرچند ضعیف) به این معناست که سلولها همچنان زنده هستند. این موضوع “زنده بودن بافت” (Viability) نامیده میشود و به پزشک این امید را میدهد که با باز کردن رگ، حرکت دیواره به حالت عادی بازگردد.
کمجنبشی میتواند ناشی از پدیدهای به نام “شوک بافتی” (Stunning) نیز باشد. پس از یک حمله قلبی حاد که رگ باز میشود، عضله ممکن است تا روزها یا هفتهها دچار کمجنبشی باشد. این وضعیت مشابه فردی است که از یک حادثه جان سالم به در برده اما هنوز توان راه رفتن ندارد. با گذشت زمان و بازیابی متابولیک، این ضعف حرکتی به تدریج برطرف میشود.
در برخی موارد، کمجنبشی نشاندهنده “خوابرفتگی عضله” (Hibernation) است. در این حالت، قلب به طور هوشمندانه انقباض خود را کاهش میدهد تا در شرایط کمبود شدید خون، دچار مرگ سلولی نشود. این یک سازوکار بقای شگفتانگیز است که در آن قلب بین “حرکت کردن و مردن” یا “ساکن ماندن و زنده ماندن”، گزینه دوم را انتخاب میکند تا در آینده فرصت بازسازی داشته باشد.
تأثیر کمجنبشی بر کیفیت زندگی بیمار به وسعت ناحیه درگیر بستگی دارد. اگر بخش بزرگی از دیواره بطن چپ دچار این اختلال باشد، حجم خون خروجی از قلب (Cardiac Output) کاهش یافته و بیمار در هنگام فعالیت بدنی دچار تنگی نفس و خستگی زودرس میشود. این علائم در واقع پاسخ بدن به ناتوانی قلب در تامین نیازهای اکسیژنی بافتهای محیطی است.
در بیماریهای التهابی قلب مانند “میوکاردیت” (التهاب عضله قلب)، کمجنبشی ممکن است به صورت گذرا دیده شود. ویروسها یا پاسخهای ایمنی میتوانند به طور موقت باعث تورم سلولهای قلبی و اختلال در انقباض آنها شوند. در این شرایط، درمانهای ضدالتهابی و استراحت میتواند باعث شود که ابعاد حرکت دیواره پس از طی دوران بیماری به حالت طبیعی بازگردد.
پیشرفتهای نوین در تصویربرداری، مانند “اکوکاردیوگرافی ردیابی لکه” (Speckle Tracking)، اجازه میدهد تا کمجنبشی در مراحل بسیار ابتدایی شناسایی شود. این تکنولوژی میتواند کرنش (Strain) یا تغییر شکل میکروسکوپی عضله را اندازهگیری کند و حتی قبل از اینکه چشم پزشک متوجه ضعف حرکتی شود، اختلال در عملکرد فیبرهای عضلانی را ثبت نماید.
کمجنبشی دیوارههای قلب در بیماران دیابتی نیز شایع است. قند خون بالا به مرور زمان باعث آسیب به مویرگهای ظریف قلب (Microvascular Disease) میشود. حتی اگر رگهای بزرگ قلب باز باشند، آسیب به این مویرگها میتواند منجر به کمجنبشی پراکنده در دیوارهها شود که به آن “کاردیومیوپاتی دیابتی” گفته میشود.
در درمان کمجنبشی، هدف اصلی برطرف کردن علت زمینهای است. اگر تنگی رگ عامل اصلی باشد، استفاده از روشهایی مانند آنژیوپلاستی و گذاشتن فنر (Stent) یا جراحی پیوند رگ (Bypass) میتواند جریان خون را بهبود بخشیده و حرکت دیواره را احیا کند. همچنین داروهای مهارکننده بتا با کاهش ضربان قلب، فرصت بیشتری برای استراحت و بازسازی به عضله هیپوکینتیک میدهند.
بررسی روند حرکت دیواره در طول زمان، بهترین معیار برای سنجش موفقیت درمان است. اگر در اکوکاردیوگرافیهای نوبتی، ناحیه کمجنبش به سمت حرکت نرمال پیش برود، نشاندهنده اثربخشی داروها و بازگشت سلامت به بافت قلب است. در مقابل، تبدیل کمجنبشی به بیجنبشی، نشانهای از پیشرفت آسیب و تبدیل شدن بافت فعال به بافت غیرفعال (فیبروز) است.
در نهایت، کمجنبشی دیواره بطن چپ یک یافته بالینی است که نباید نادیده گرفته شود، اما در عین حال نباید باعث ناامیدی مطلق گردد. این وضعیت پیامی از سوی قلب است که اعلام میکند تحت فشار یا کمبود اکسیژن قرار دارد اما هنوز زنده است. با تشخیص به موقع و مدیریت صحیح عوامل خطر، در بسیاری از موارد میتوان این ضعف حرکتی را جبران و از بروز نارسایی کامل قلبی پیشگیری کرد.