مقدمه
بسیاری از بیماران هنگام انجام اکو و داپلر قلب، پرسشهای مشابهی مطرح میکنند؛ پرسشهایی دربارهٔ ایمنی، نحوهٔ انجام، صداها، موجها و تفسیر نتایج. به دلیل تکرار بالای این پرسشها و اهمیت آرامش و آگاهی بیماران، مجموعهای از رایجترین سؤالات را در این بخش گردآوری و بهصورت روشن و قابلفهم پاسخ دادهایم.
هدف این صفحه آن است که پیش از انجام اکو یا پس از دریافت نتیجه، بتوانید با خیال آسوده پاسخ پرسشهای اصلی خود را پیدا کنید.
اگر سؤال شما در میان موارد زیر نبود، در انتهای همین صفحه فرمی برای ارسال پرسشهای جدید قرار داده شده است تا بتوانید سؤال خود را مستقیماً مطرح کنید و پاسخ دقیق دریافت کنید.
❓داپلر طیفی دقیقاً چیست و چرا باید برای من انجام شود؟
داپلر طیفی نوعی بررسی در اکو قلب است که به پزشک اجازه میدهد سرعت و جهت جریان خون را در داخل قلب و رگهای اصلی ببیند. برخلاف تصویر معمولی اکو که فقط شکل و حرکت قلب را نشان میدهد، داپلر طیفی اطلاعاتی دربارهٔ «چگونه جریان یافتن خون» ارائه میدهد. این اطلاعات برای تشخیص بسیاری از بیماریهای قلبی ضروری است، زیرا بسیاری از مشکلات قلبی در ظاهر ساختار قلب دیده نمیشوند، اما در جریان خون خود را نشان میدهند. برای مثال، تنگی دریچهها، نارسایی دریچهها، فشار خون ریوی و حتی ضعف پمپاژ قلب با داپلر طیفی قابل تشخیص هستند.
پزشک شما ممکن است داپلر طیفی را برای بررسی سرعت خون در دریچهها درخواست کرده باشد. اگر دریچهای تنگ باشد، خون مجبور است با سرعت بیشتری از آن عبور کند و داپلر این افزایش سرعت را نشان میدهد. اگر دریچهای نارسایی داشته باشد، خون به عقب برمیگردد و داپلر این برگشت را ثبت میکند. بنابراین داپلر طیفی یکی از دقیقترین روشها برای تشخیص مشکلات دریچهای است.
در برخی بیماران، داپلر طیفی برای اندازهگیری فشار ریوی استفاده میشود. فشار ریوی بالا ممکن است باعث تنگی نفس، خستگی و ورم پاها شود و داپلر طیفی میتواند این فشار را بدون نیاز به روشهای تهاجمی اندازهگیری کند. این ویژگی باعث شده داپلر طیفی یکی از مهمترین ابزارهای تشخیصی در کلینیکهای قلب باشد.
اگر پزشک شما مشکوک به ضعف پمپاژ قلب باشد، داپلر طیفی میتواند نشان دهد که خون با چه سرعتی از قلب خارج میشود. این اطلاعات به پزشک کمک میکند بفهمد آیا قلب به اندازهٔ کافی خون را به بدن پمپ میکند یا خیر. در بیماران با نارسایی قلبی، این اطلاعات برای تنظیم داروها بسیار مهم است.
گاهی داپلر طیفی برای بررسی ریتم قلب نیز استفاده میشود. در آریتمیها، شکل موج داپلر تغییر میکند و پزشک میتواند از این تغییرات برای تشخیص نوع آریتمی استفاده کند. بنابراین داپلر طیفی فقط برای دریچهها نیست؛ بلکه برای ارزیابی کلی عملکرد قلب کاربرد دارد.
برای بیمار، داپلر طیفی کاملاً بیخطر و بدون درد است. هیچ اشعهای ندارد و فقط از امواج صوتی استفاده میکند. بنابراین انجام آن هیچ خطری برای شما یا جنین (در صورت بارداری) ندارد. این روش یکی از امنترین روشهای تشخیصی در پزشکی است.
در نهایت، داپلر طیفی به پزشک کمک میکند تصویر دقیقتری از وضعیت قلب شما داشته باشد و تصمیمگیری درمانی را بهتر انجام دهد.
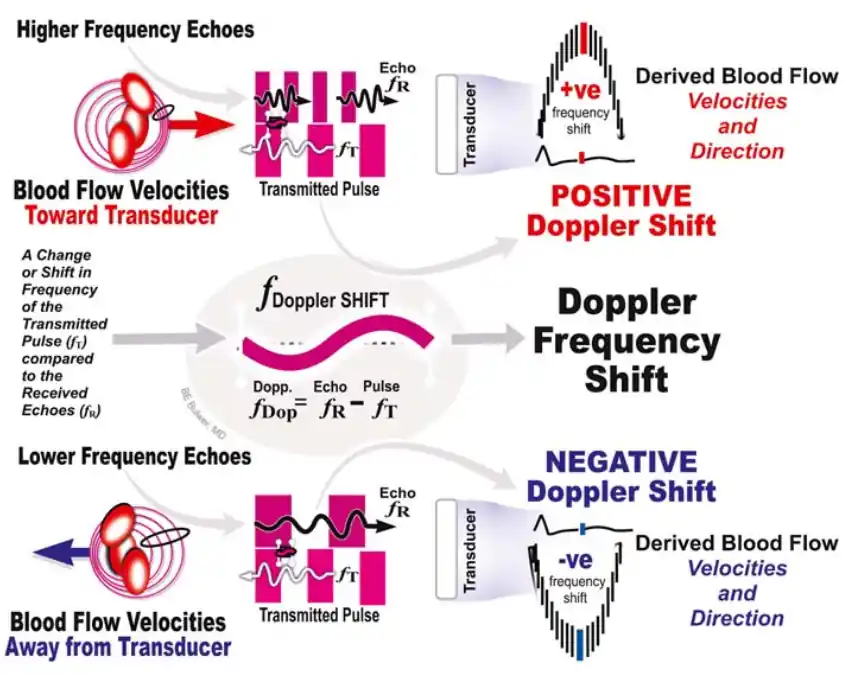
❓ موج داپلر چیست؟
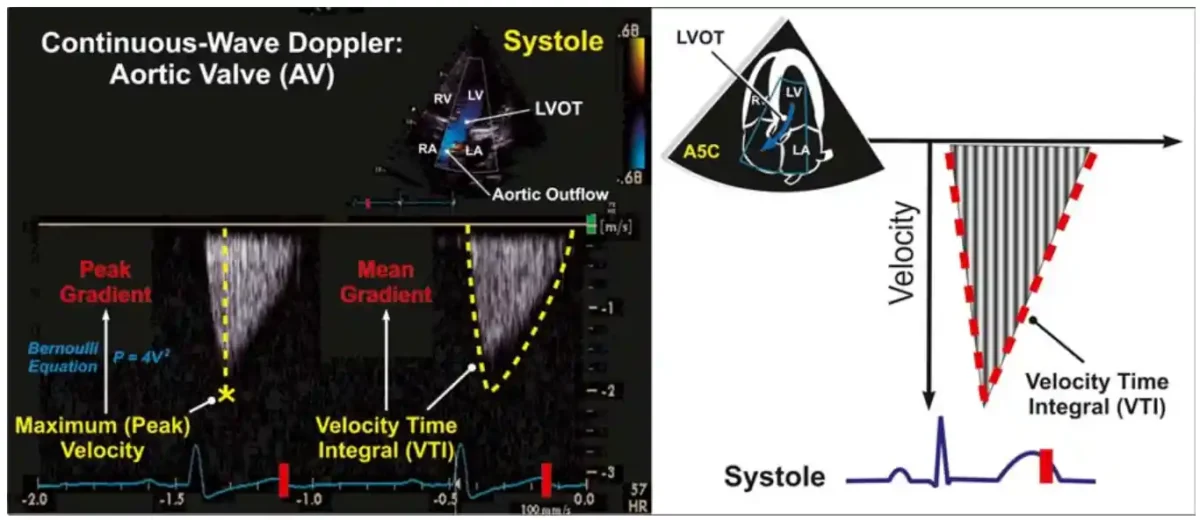
موج داپلر همان نموداری است که دستگاه اکو هنگام اندازهگیری سرعت و جهت جریان خون داخل قلب رسم میکند. این موج در واقع تصویر گرافیکیِ حرکت خون در طول زمان است؛ یعنی نشان میدهد خون در هر لحظه با چه سرعتی و در چه جهتی حرکت میکند. وقتی دستگاه داپلر امواج صوتی را به داخل قلب میفرستد و بازتاب آنها را دریافت میکند، اختلاف فرکانس بین موج رفت و برگشت را به سرعت خون تبدیل میکند. سپس این سرعتها را بهصورت یک موج سفید یا خاکستری روی صفحه نمایش میدهد. این موج همان چیزی است که پزشک برای تشخیص تنگی، نارسایی، فشار ریوی و عملکرد قلب استفاده میکند. در این تصویر، یک خط افقی وجود دارد که به آن «خط پایه» میگویند.
- موجهایی که بالای خط پایه هستند، نشاندهندهٔ جریان خون بهسمت پروب هستند.
- موجهایی که پایین خط پایه هستند، نشاندهندهٔ جریان خون دور از پروب هستند.
ارتفاع موج نشاندهندهٔ سرعت خون است:
- موج بلند = سرعت زیاد
- موج کوتاه = سرعت کم
پهن یا باریک بودن موج نیز نشاندهندهٔ نوع جریان است:
- موج باریک = جریان آرام و منظم (لامینار)
- موج پهن = جریان آشفته یا سریع (توربولنت)، که میتواند نشانهٔ تنگی یا نارسایی باشد
بهطور خلاصه، موج داپلر یک نقشهٔ دقیق از رفتار خون داخل قلب است.
پزشک با نگاه کردن به شکل این موج میتواند بفهمد:
- آیا دریچهها تنگ هستند یا نارسایی دارند
- آیا فشار ریوی بالا است
- آیا قلب خوب پمپ میکند
- آیا جریان خون طبیعی است یا غیرطبیعی
برای بیمار، موج داپلر فقط یک تصویر است؛اما برای پزشک، یک ابزار تشخیصی بسیار دقیق است که اطلاعاتی میدهد که با چشم یا تصویر معمولی اکو قابل دیدن نیست.
❓داپلر طیفی چه فرقی با اکو معمولی دارد؟
اکو معمولی ساختار قلب را نشان میدهد: اندازهٔ حفرهها، ضخامت دیوارهها، حرکت دریچهها و قدرت پمپاژ. اما داپلر طیفی جریان خون را نشان میدهد: سرعت، جهت، فشار و الگوی حرکت خون. این دو روش مکمل یکدیگر هستند و هیچکدام بهتنهایی تصویر کامل از قلب ارائه نمیدهند. پزشک برای تشخیص دقیق، به هر دو نیاز دارد.
در اکو معمولی، اگر دریچهای کمی سفت باشد، ممکن است ظاهر آن طبیعی بهنظر برسد، اما داپلر طیفی نشان میدهد که خون با سرعت غیرطبیعی از آن عبور میکند. بنابراین داپلر طیفی میتواند مشکلاتی را نشان دهد که در تصویر معمولی دیده نمیشوند. این موضوع بهویژه در مراحل اولیهٔ بیماری اهمیت دارد.
برعکس، ممکن است در تصویر معمولی دریچه کمی غیرطبیعی بهنظر برسد، اما داپلر طیفی نشان دهد که جریان خون طبیعی است. در این حالت، پزشک ممکن است تصمیم بگیرد که بیماری خفیف است و نیاز به درمان فوری ندارد. بنابراین داپلر طیفی به جلوگیری از تشخیص بیشازحد کمک میکند.
اکو معمولی نمیتواند فشار ریوی را اندازهگیری کند، اما داپلر طیفی میتواند. این تفاوت یکی از مهمترین مزایای داپلر است، زیرا فشار ریوی بالا یکی از بیماریهای خطرناک و پنهان است که ممکن است بدون علائم واضح باشد. داپلر طیفی میتواند این مشکل را زود تشخیص دهد.
در داپلر طیفی، پزشک میتواند ببیند خون در هر لحظه با چه سرعتی حرکت میکند. این اطلاعات برای تشخیص تنگیها، نارساییها و انسدادها ضروری است. اکو معمولی فقط شکل دریچه را نشان میدهد، اما نمیتواند بگوید خون چگونه از آن عبور میکند.
در نهایت، داپلر طیفی و اکو معمولی دو بخش از یک بررسی کامل قلب هستند. یکی ساختار را نشان میدهد و دیگری عملکرد را. ترکیب این دو باعث میشود پزشک تصویر کاملی از وضعیت قلب شما داشته باشد.
❓آیا داپلر طیفی میتواند بیماری قلبی من را زودتر تشخیص دهد؟
بله، داپلر طیفی یکی از دقیقترین روشها برای تشخیص زودهنگام بیماریهای قلبی است، حتی زمانی که ساختار قلب هنوز طبیعی بهنظر میرسد. بسیاری از بیماریها ابتدا در جریان خون تغییر ایجاد میکنند و بعداً در ساختار قلب دیده میشوند. داپلر طیفی این تغییرات اولیه را ثبت میکند.
برای مثال، در تنگی دریچه آئورت، ممکن است دریچه در تصویر معمولی هنوز خیلی غیرطبیعی بهنظر نرسد، اما داپلر طیفی نشان میدهد که سرعت خون افزایش یافته است. این افزایش سرعت اولین نشانهٔ تنگی است و میتواند سالها قبل از بروز علائم دیده شود.
در نارسایی میترال، ممکن است برگشت خون در مراحل اولیه بسیار کم باشد و در تصویر معمولی دیده نشود، اما داپلر طیفی حتی مقدار کم برگشت را تشخیص میدهد. این موضوع به پزشک کمک میکند بیماری را زودتر شناسایی کند و از پیشرفت آن جلوگیری کند.
در فشار خون ریوی، داپلر طیفی میتواند افزایش فشار را قبل از اینکه بیمار دچار تنگی نفس شدید شود تشخیص دهد. این تشخیص زودهنگام بسیار مهم است، زیرا فشار خون ریوی در مراحل پیشرفته درمان سختتری دارد.
در بیماران با نارسایی قلبی، داپلر طیفی میتواند کاهش جریان خروجی قلب را قبل از اینکه EF کاهش یابد نشان دهد. این موضوع به پزشک اجازه میدهد درمان را زودتر شروع کند و از بدتر شدن وضعیت جلوگیری کند.
در نهایت، داپلر طیفی یکی از بهترین ابزارها برای تشخیص زودهنگام بیماریهای قلبی است و میتواند قبل از بروز علائم، تغییرات مهمی را نشان دهد.
❓آیا داپلر طیفی برای قلب یا بدن ضرر دارد؟
داپلر طیفی کاملاً بیخطر است و هیچگونه اشعه یا انرژی مضر ندارد. این روش فقط از امواج صوتی استفاده میکند، مشابه همان امواجی که در سونوگرافی بارداری استفاده میشود. این امواج هیچ آسیبی به بافتها، قلب، ریهها یا استخوانها نمیزنند و حتی در طولانیمدت نیز خطری ایجاد نمیکنند.
برخلاف CT یا رادیولوژی، داپلر طیفی هیچگونه اشعهٔ یونیزان ندارد. بنابراین حتی اگر چندین بار در سال انجام شود، هیچ خطری برای بدن ندارد. این ویژگی باعث شده داپلر طیفی یکی از امنترین روشهای تشخیصی در پزشکی باشد.
در زنان باردار، داپلر طیفی کاملاً بیخطر است و هیچ خطری برای جنین ندارد. پزشکان در سراسر دنیا از داپلر برای بررسی قلب جنین استفاده میکنند. بنابراین انجام داپلر برای مادر یا جنین هیچ مشکلی ایجاد نمیکند.
در بیماران با ضربانساز یا دریچهٔ مصنوعی، داپلر طیفی هیچ تداخلی ایجاد نمیکند. این دستگاهها با امواج صوتی داپلر تحت تأثیر قرار نمیگیرند و عملکردشان تغییر نمیکند. بنابراین بیماران با پیسمیکر نیز میتوانند با خیال راحت داپلر انجام دهند.
تنها چیزی که بیمار ممکن است احساس کند، فشار ملایم پروب روی قفسهٔ سینه است. این فشار برای بهبود کیفیت تصویر لازم است و هیچ آسیبی ایجاد نمیکند. اگر بیمار درد داشته باشد، تکنسین فشار را کمتر میکند. در نهایت، داپلر طیفی یکی از امنترین، بیخطرترین و غیرتهاجمیترین روشهای بررسی قلب است و هیچ نگرانی از نظر آسیب یا عوارض ندارد.
❓ آیا داپلر طیفی درد دارد؟
داپلر طیفی هیچگونه درد، سوزش یا ناراحتی ایجاد نمیکند. این روش فقط شامل قرار دادن یک پروب کوچک روی قفسهٔ سینه است که امواج صوتی را ارسال و دریافت میکند. این امواج قابل شنیدن یا احساس نیستند و بدن هیچ واکنشی به آنها نشان نمیدهد. بنابراین بیمار در طول انجام داپلر هیچ دردی احساس نمیکند. تنها چیزی که ممکن است بیمار حس کند، فشار ملایم پروب است. تکنسین برای اینکه تصویر واضحتر شود، ممکن است کمی فشار وارد کند، اما این فشار معمولاً خفیف است و قابل تحمل. اگر بیمار درد داشته باشد، تکنسین فوراً فشار را کم میکند. در برخی بیماران، بهویژه افراد لاغر یا کسانی که دندههای برجسته دارند، فشار پروب ممکن است کمی ناراحتکننده باشد، اما همچنان دردناک نیست. این ناراحتی موقتی است و پس از پایان اکو کاملاً از بین میرود. در داپلر طیفی هیچ سوزن، تزریق یا مادهٔ حاجب استفاده نمیشود. بنابراین بیمار هیچگونه درد ناشی از تزریق یا دارو را تجربه نمیکند. این ویژگی باعث شده داپلر یکی از راحتترین روشهای بررسی قلب باشد. در بیماران با مشکلات پوستی یا زخم روی قفسهٔ سینه، ممکن است تماس ژل با پوست کمی ناراحتکننده باشد، اما این حالت نادر است. ژل مورد استفاده کاملاً بیخطر و ضدحساسیت است و پس از پایان کار پاک میشود. در نهایت، داپلر طیفی یک روش کاملاً بدون درد است و بیماران میتوانند با آرامش کامل آن را انجام دهند.
❓ آیا داپلر طیفی برای جنین یا زنان باردار خطرناک است؟
داپلر طیفی از همان امواج صوتی استفاده میکند که در سونوگرافی معمولی بهکار میروند، بنابراین هیچگونه اشعهٔ مضر یا انرژی خطرناک ندارد. این امواج فقط بافتها را میلرزانند و بازتاب آنها توسط دستگاه ثبت میشود؛ هیچگونه اثر تخریبی روی سلولها، DNA یا رشد جنین ندارند. به همین دلیل، داپلر یکی از امنترین روشهای تصویربرداری در دوران بارداری محسوب میشود و سالهاست که در سراسر دنیا برای بررسی قلب جنین استفاده میشود. در دوران بارداری، پزشکان از داپلر برای بررسی جریان خون در بند ناف، جفت و قلب جنین استفاده میکنند. اگر داپلر خطر داشت، هرگز برای جنین بهکار نمیرفت. بنابراین انجام داپلر برای مادر یا جنین هیچ خطری ایجاد نمیکند و حتی در سهماههٔ اول نیز قابل انجام است. تنها نکته این است که پزشک معمولاً داپلر را فقط زمانی انجام میدهد که نیاز تشخیصی وجود داشته باشد، نه بهصورت روتین. برای مادر نیز داپلر هیچ خطری ندارد. امواج صوتی نمیتوانند به بافتها آسیب بزنند و حتی اگر چندین بار در دوران بارداری انجام شوند، مشکلی ایجاد نمیکنند. بسیاری از مادران نگران این هستند که داپلر ممکن است باعث تپش قلب یا تغییر فشار خون شود، اما این نگرانیها بیاساس است. داپلر هیچ تأثیری روی عملکرد قلب یا سیستم عصبی ندارد. در برخی موارد، پزشک ممکن است داپلر قلب مادر را انجام دهد تا مطمئن شود بارداری باعث فشار اضافی روی قلب نشده است. این کار کاملاً بیخطر است و هیچ محدودیتی ندارد. حتی اگر مادر بیماری قلبی داشته باشد، داپلر بهترین روش برای بررسی وضعیت اوست. برای متخصصان، نکتهٔ مهم این است که شدت امواج داپلر در اکو قلب مادر بسیار کمتر از داپلرهای تخصصی جنین است. بنابراین سطح انرژی بسیار پایینتر از حدی است که حتی در مطالعات آزمایشگاهی کوچکترین اثر بیولوژیک داشته باشد. این موضوع در تمام دستورالعملهای بینالمللی تأیید شده است. در نهایت، داپلر طیفی یکی از امنترین روشهای تشخیصی در دوران بارداری است و هیچگونه نگرانی از نظر آسیب، گرما، اشعه یا اثرات بلندمدت وجود ندارد.در دنیای پزشکی، وقتی صحبت از «امواج» و «پرتو» میشود، خیلیها نگران آسیب به بافتهای بدن یا خطر سرطان میشوند. اما حقیقت این است که امواج در علم فیزیک دو دسته کاملاً متفاوت هستند. امواجی که در اکو (اکوکاردیوگرافی) استفاده میشوند، از جنس صدا هستند؛ دقیقاً مثل همان صدایی که با آن صحبت میکنیم، با این تفاوت که فرکانس آن بسیار بالاست و گوش انسان آن را نمیشنود (فراصوت). این امواج هیچ «انرژی مخربی» ندارند و فقط با برخورد به دیوارههای قلب و بازگشت (پژواک)، تصویری از آن میسازند؛ درست مثل روشی که دلفینها یا خفاشها در تاریکی مسیر خود را پیدا میکنند. در مقابلِ اکو، روشهایی مثل رادیولوژی (اشعه ایکس)، سیتی اسکن و پرتودرمانی قرار دارند که از «امواج الکترومغناطیسی» با انرژی بسیار بالا استفاده میکنند. این پرتوها برخلاف صدا، قدرت نفوذ به درون اتمها را دارند و میتوانند باعث تغییرات شیمیایی در سلولها شوند که به آن «یونیزاسیون» میگویند. به همین دلیل است که پزشکان تعداد دفعات رادیولوژی را محدود میکنند. اما در اکو، هیچ خبری از این انرژیهای الکترومغناطیسی یا مواد رادیواکتیو نیست. برای اینکه خیالتان راحت شود، اینگونه فکر کنید:
-
اشعه ایکس و گاما: مانند ذرات بسیار ریزی هستند که با سرعت بالا حرکت کرده و میتوانند از دیوار رد شوند و در مسیر خود تغییر ایجاد کنند.
-
امواج اکو (فراصوت): مانند ضربه زدن به یک طبل بزرگ است. شما فقط لرزش و صدای آن را حس میکنید (یا در اینجا دستگاه حس میکند). این لرزشهای صوتی آنقدر ظریف هستند که حتی برای بررسی جنین در شکم مادر (سونوگرافی) که حساسترین موجود زنده است، به عنوان استاندارد طلایی و کاملاً بیخطر استفاده میشوند.
اکوکاردیوگرافی هیچگونه اشعه رادیواکتیوی ندارد، باعث جهش ژنتیکی نمیشود و هیچ اثری از خود در بدن باقی نمیگذارد. شما میتوانید حتی هر روز اکو انجام دهید بدون اینکه کوچکترین آسیبی به بافتهای قلب یا کل بدن شما برسد.
❓چرا پزشک پروب را زیاد جابهجا میکند؟
جابهجایی پروب یکی از مهمترین بخشهای انجام داپلر طیفی است، زیرا کیفیت موج داپلر کاملاً به زاویهٔ برخورد پرتو با جریان خون بستگی دارد. اگر پرتو دقیقاً در امتداد جریان قرار نگیرد، سرعت کمتر از مقدار واقعی ثبت میشود و نتیجهٔ داپلر اشتباه خواهد بود. بنابراین تکنسین باید پروب را در جهات مختلف حرکت دهد تا بهترین زاویه را پیدا کند. در برخی بیماران، بهویژه افراد چاق، افراد با قفسهٔ سینهٔ پهن یا بیماران مبتلا به COPD، پیدا کردن زاویهٔ مناسب دشوارتر است. در این شرایط، تکنسین مجبور است پروب را در چند نقطه امتحان کند تا بهترین مسیر صوتی را پیدا کند. این کار کاملاً طبیعی است و نشاندهندهٔ دقت تکنسین است، نه مشکل در قلب بیمار. گاهی تکنسین پروب را برای پیدا کردن «پنجرهٔ صوتی» مناسب جابهجا میکند. پنجرهٔ صوتی یعنی نقطهای که امواج صوتی کمترین مانع را دارند و تصویر و داپلر واضحتر دیده میشود. استخوانها، ریهها و بافت چربی میتوانند مانع عبور امواج شوند، بنابراین جابهجایی پروب ضروری است. در داپلر طیفی، تکنسین باید علاوه بر تصویر، صدای جریان خون را نیز بشنود. اگر صدا واضح نباشد، یعنی زاویهٔ داپلر مناسب نیست. بنابراین جابهجایی پروب برای پیدا کردن بهترین صدا و بهترین موج ضروری است. این کار ممکن است چند ثانیه طول بکشد، اما نتیجهٔ آن یک موج دقیق و قابل اعتماد است. برای متخصصان، نکتهٔ مهم این است که زاویهٔ داپلر باید کمتر از ۲۰ درجه باشد تا سرعت واقعی ثبت شود. اگر زاویه بیشتر باشد، خطا در سرعت بهشدت افزایش مییابد. بنابراین جابهجایی پروب یک ضرورت علمی است، نه یک کار اضافی. در نهایت، جابهجایی پروب نشانهٔ تلاش تکنسین برای ثبت دقیقترین اطلاعات است و هیچ ارتباطی با شدت بیماری یا مشکل قلبی ندارد.
❓ چرا باید در بعضی لحظات نفس خود را نگه دارم؟
نگهداشتن نفس باعث میشود حرکت قفسهٔ سینه و ریهها کمتر شود و تصویر قلب ثابتتر دیده شود. در داپلر طیفی، کوچکترین حرکت میتواند زاویهٔ پرتو را تغییر دهد و سرعت جریان را کمتر یا بیشتر از مقدار واقعی نشان دهد. بنابراین تکنسین از بیمار میخواهد چند ثانیه نفس خود را نگه دارد تا موج داپلر دقیقتر ثبت شود.
در هنگام دم، ریهها بزرگ میشوند و قلب کمی جابهجا میشود. این جابهجایی باعث میشود زاویهٔ داپلر تغییر کند و موج داپلر نامنظم دیده شود. در هنگام بازدم، قلب در موقعیت ثابتتری قرار میگیرد و امواج صوتی راحتتر عبور میکنند. به همین دلیل، بسیاری از اندازهگیریها در بازدم انجام میشود.
در برخی بیماران، بهویژه افراد مبتلا به COPD یا آسم، نگهداشتن نفس دشوار است. در این شرایط، تکنسین از روشهای جایگزین استفاده میکند، مثل ثبت موج در چندین ضربان و میانگینگیری. بنابراین اگر بیمار نتواند نفس خود را نگه دارد، مشکلی ایجاد نمیشود.
برای متخصصان، نکتهٔ مهم این است که تنفس میتواند سرعت جریان را تغییر دهد، بهویژه در سمت راست قلب. بنابراین نگهداشتن نفس کمک میکند اثرات تنفسی کمتر وارد اندازهگیری شوند. این موضوع در اندازهگیری TR Jet، RVOT و جریان وریدهای ریوی اهمیت زیادی دارد.
در نهایت، نگهداشتن نفس یک کار ساده اما بسیار مهم برای افزایش دقت داپلر است و فقط چند ثانیه طول میکشد.
❓چرا گاهی صدای سوت یا صدای جریان خون پخش میشود؟
صدایی که بیمار میشنود، صدای واقعی جریان خون نیست؛ بلکه تبدیل امواج داپلر به صداست. دستگاه داپلر اختلاف فرکانس بین موج ارسالشده و موج بازتابشده را به صدا تبدیل میکند تا تکنسین بتواند کیفیت جریان را بهتر تشخیص دهد. این صداها به تکنسین کمک میکنند بفهمد آیا جریان لامینار، توربولنت، سریع یا برگشتی است. اگر جریان خون آرام و منظم باشد، صدا نرم و یکنواخت است. اما اگر جریان سریع یا توربولنت باشد، صدا تیزتر و شبیه سوت میشود. در نارساییها، صدای برگشت خون معمولاً بلندتر و خشنتر است. بنابراین این صداها اطلاعات مهمی دربارهٔ وضعیت قلب ارائه میدهند. برای بیمار، این صداها ممکن است عجیب یا نگرانکننده باشند، اما کاملاً طبیعی هستند و هیچ ارتباطی با شدت بیماری ندارند. حتی در افراد کاملاً سالم نیز صدای داپلر شنیده میشود. این صدا فقط یک ابزار کمکی برای تکنسین است. برای متخصصان، کیفیت صدا میتواند به تشخیص کمک کند. جریانهای لامینار صدای صاف دارند، جریانهای تنگی صدای تیز و پرانرژی دارند، و جریانهای نارسایی صدای پهن و خشن دارند. بنابراین صدا بخشی از ارزیابی داپلر است. در نهایت، صدای داپلر فقط یک ابزار شنیداری برای پزشک است و هیچ خطری برای بیمار ندارد.
❓چرا بعضی موجها بالا و بعضی پایین صفحه هستند؟
در داپلر طیفی، موجهای بالای خط پایه نشاندهندهٔ جریان خون بهسمت پروب هستند و موجهای پایین نشاندهندهٔ جریان دورشونده از پروب. این یک قرارداد استاندارد در تمام دستگاههای اکو است. بنابراین جهت موج هیچ ارتباطی با شدت بیماری ندارد؛ فقط جهت حرکت خون را نشان میدهد. برای مثال، جریان میترال معمولاً بهسمت پروب است، بنابراین موج آن بالای خط پایه دیده میشود. اما جریان آئورت از پروب دور میشود، بنابراین موج آن پایین دیده میشود. این تفاوت کاملاً طبیعی است و نشاندهندهٔ جهت فیزیولوژیک جریانهاست. در نارساییها، موج برگشتی در جهت مخالف جریان طبیعی دیده میشود. برای مثال، در نارسایی میترال، جریان برگشتی از بطن به دهلیز میرود و چون جهت آن مخالف جریان طبیعی است، موج آن پایین دیده میشود. این ویژگی به پزشک کمک میکند نوع نارسایی را تشخیص دهد. برای متخصصان، جهت موج در تشخیص بیماریهای دریچهای اهمیت زیادی دارد. موجهای مثبت و منفی میتوانند شدت، جهت و ماهیت جریان را مشخص کنند. اما برای بیمار، تنها نکتهٔ مهم این است که بالا یا پایین بودن موج نشانهٔ بیماری نیست. در نهایت، جهت موج فقط نشاندهندهٔ جهت حرکت خون نسبت به پروب است و هیچ ارتباطی با شدت بیماری ندارد.
❓چرا بعضی موجها در داپلر طیفی پهن و بعضی باریک هستند؟
پهن یا باریک بودن موج داپلر نشاندهندهٔ نوع جریان خون است. وقتی خون بهصورت آرام و منظم حرکت میکند، سرعت گلبولها تقریباً یکسان است و موج داپلر باریک دیده میشود. این حالت را «جریان لامینار» مینامیم و در افراد سالم یا در نواحی بدون تنگی دیده میشود. اما وقتی جریان خون آشفته و نامنظم باشد، سرعتهای مختلفی همزمان وجود دارند و موج داپلر پهن میشود. این حالت را «جریان توربولنت» مینامیم و معمولاً در تنگیها، نارساییهای شدید یا انسدادهای قلبی دیده میشود. برای بیمار، پهن بودن موج بهتنهایی نشانهٔ بیماری نیست، زیرا گاهی تنظیمات دستگاه مثل Gain زیاد باعث پهن شدن کاذب موج میشود. بنابراین پزشک همیشه قبل از تفسیر موج، تنظیمات دستگاه را بررسی میکند. اگر موج واقعاً پهن باشد، پزشک بررسی میکند که آیا علت آن تنگی، نارسایی یا جریان غیرطبیعی است. در تنگیها، خون مجبور است از یک دهانهٔ باریک عبور کند و سرعتهای مختلفی ایجاد میشود. این اختلاف سرعت باعث پهن شدن موج میشود. در نارساییها نیز برگشت خون باعث ایجاد سرعتهای متفاوت میشود و موج پهن دیده میشود. بنابراین پهن بودن موج میتواند نشانهٔ بیماری باشد، اما همیشه باید همراه با سایر شاخصها تفسیر شود. برای متخصصان، Spectral Broadening یک شاخص مهم است، اما باید از Broadening کاذب ناشی از Gain زیاد یا زاویهٔ نامناسب داپلر تفکیک شود. اگر Gain بیش از حد باشد، موج پهنتر از حالت واقعی دیده میشود. بنابراین تنظیم صحیح دستگاه برای جلوگیری از تفسیر اشتباه ضروری است. در برخی بیماران، پهن بودن موج طبیعی است، مثل جریانهای وریدی یا جریانهای نزدیک به دریچهها. این حالت بهدلیل ماهیت فیزیولوژیک جریان است و نشانهٔ بیماری نیست. بنابراین پزشک باید بداند کدام موجها ذاتاً پهن هستند و کدامها باید باریک باشند. در نهایت، پهن یا باریک بودن موج یک سرنخ مهم دربارهٔ وضعیت جریان خون است، اما تفسیر آن نیازمند تجربه و توجه به تنظیمات دستگاه است.
❓چرا پزشک چند بار از یک نقطه داپلر میگیرد؟
گاهی پزشک یا تکنسین مجبور است چند بار از یک نقطه اندازهگیری انجام دهد تا مطمئن شود موج ثبتشده دقیق و قابل اعتماد است. یکی از دلایل این کار تغییرات طبیعی ضربان قلب است. در برخی بیماران، بهویژه افراد با آریتمی یا ضربان نامنظم، هر ضربان ممکن است شکل متفاوتی داشته باشد. بنابراین برای بهدست آوردن نتیجهٔ دقیق، چندین موج ثبت و میانگینگیری میشود. گاهی زاویهٔ داپلر در اولین تلاش مناسب نیست و سرعت کمتر از مقدار واقعی ثبت میشود. تکنسین با جابهجایی پروب و تغییر زاویه تلاش میکند بهترین موج را ثبت کند. این کار کاملاً طبیعی است و نشاندهندهٔ دقت تکنسین است، نه مشکل در قلب بیمار. در برخی بیماران، کیفیت سیگنال ضعیف است، بهویژه در افراد چاق، بیماران COPD یا کسانی که قفسهٔ سینهٔ پهن دارند. در این شرایط، تکنسین باید چند بار تلاش کند تا بهترین پنجرهٔ صوتی را پیدا کند. این کار ممکن است چند ثانیه طول بکشد، اما نتیجهٔ آن موجی دقیقتر و قابل اعتمادتر است. برای متخصصان، تکرار اندازهگیریها اهمیت زیادی دارد، زیرا سرعت پیک و گرادیان فشار به کوچکترین خطا حساس هستند. اگر موج کمی ناقص باشد یا Envelope کامل نباشد، نتیجهٔ نهایی اشتباه خواهد بود. بنابراین تکرار اندازهگیری بخشی از استاندارد کار است. در برخی موارد، پزشک میخواهد مطمئن شود که موج ثبتشده نمایندهٔ واقعی وضعیت بیمار است. برای مثال، در فشار خون ریوی، TR Jet ممکن است در یک ضربان واضح و در ضربان دیگر ضعیف باشد. بنابراین چندین موج ثبت میشود تا بهترین و دقیقترین موج انتخاب شود. در نهایت، چندبار اندازهگیری نشانهٔ دقت و کیفیت کار است و هیچ ارتباطی با شدت بیماری ندارد.
❓چرا بعضی موجها خیلی بلند هستند و بعضی کوتاه؟
بلند یا کوتاه بودن موج داپلر نشاندهندهٔ سرعت جریان خون است. موج بلند یعنی خون با سرعت زیاد حرکت میکند و موج کوتاه یعنی سرعت کم است. این موضوع کاملاً طبیعی است و بسته به نوع جریان متفاوت است. برای مثال، جریان آئورت همیشه سرعت بالایی دارد و موج آن بلند است، اما جریان وریدهای ریوی سرعت کمی دارد و موج آن کوتاه دیده میشود. در تنگیها، موجها بلندتر از حالت طبیعی میشوند، زیرا خون مجبور است با سرعت بیشتری از دهانهٔ تنگ عبور کند. بنابراین موج بلند میتواند نشانهٔ تنگی باشد. در نارساییها نیز موج برگشتی ممکن است بلند باشد، زیرا خون با سرعت زیاد به عقب برمیگردد. بنابراین پزشک از ارتفاع موج برای تشخیص شدت بیماری استفاده میکند. برای بیمار، بلند بودن موج بهتنهایی نشانهٔ بیماری نیست، زیرا برخی جریانها ذاتاً سرعت بالایی دارند. بنابراین پزشک همیشه موج را در زمینهٔ نوع جریان تفسیر میکند. موج بلند در آئورت طبیعی است، اما موج بلند در میترال ممکن است نشانهٔ نارسایی باشد. برای متخصصان، ارتفاع موج با فرمول برنولی به گرادیان فشار تبدیل میشود. بنابراین موج بلند یعنی فشار بالا و موج کوتاه یعنی فشار کم. این اطلاعات برای تشخیص تنگیها و فشار خون ریوی بسیار مهم است. در برخی بیماران، موج کوتاه ممکن است بهدلیل زاویهٔ نامناسب یا Gain کم باشد. بنابراین پزشک قبل از تفسیر موج، تنظیمات دستگاه را بررسی میکند. اگر موج کوتاه بهدلیل خطای تکنیکی باشد، اندازهگیری تکرار میشود. در نهایت، بلند یا کوتاه بودن موج یک شاخص مهم از سرعت و فشار جریان خون است، اما تفسیر آن باید با توجه به نوع جریان و تنظیمات دستگاه انجام شود.
❓ چرا پزشک از روی یک موج میگوید فشار ریویام بالاست؟
فشار ریوی معمولاً از طریق سرعت جت نارسایی تریکوسپید (TR Jet) اندازهگیری میشود. داپلر طیفی سرعت این جریان را ثبت میکند و پزشک با استفاده از فرمول برنولی (۴V²) اختلاف فشار بین بطن راست و دهلیز راست را محاسبه میکند. اگر این اختلاف فشار زیاد باشد، یعنی فشار ریوی بالا است. بنابراین یک موج داپلر میتواند اطلاعات بسیار مهمی دربارهٔ فشار ریوی بدهد. برای بیمار، این موضوع ممکن است عجیب بهنظر برسد، اما سرعت جریان خون یکی از دقیقترین شاخصهای فشار است. اگر خون با سرعت زیاد از دریچهٔ تریکوسپید به عقب برگردد، یعنی فشار در بطن راست بالا است و این فشار بالا معمولاً ناشی از فشار ریوی است. بنابراین پزشک میتواند از روی یک موج، فشار ریوی را تخمین بزند. برای متخصصان، TR Jet یکی از معتبرترین روشهای غیرتهاجمی اندازهگیری فشار ریوی است. البته کیفیت موج اهمیت زیادی دارد. اگر موج ناقص باشد یا زاویهٔ داپلر مناسب نباشد، فشار کمتر از مقدار واقعی ثبت میشود. بنابراین پزشک همیشه کیفیت موج را بررسی میکند. در برخی بیماران، TR Jet دیده نمیشود. در این شرایط، پزشک از شاخصهای دیگر مثل Acceleration Time در RVOT یا شیب PR استفاده میکند. بنابراین اگر پزشک از روی یک موج فشار ریوی را تشخیص میدهد، به این دلیل است که آن موج اطلاعات بسیار دقیقی ارائه میدهد. در نهایت، داپلر طیفی یکی از بهترین روشها برای تشخیص فشار ریوی است و پزشک میتواند از روی یک موج، اطلاعات مهمی دربارهٔ وضعیت ریه و قلب شما بهدست آورد.
❓ چرا بعضی وقتها موجها ناقص یا نامشخص هستند؟
موج ناقص معمولاً بهدلیل مشکلات تکنیکی است، نه بیماری. یکی از دلایل اصلی ناقص بودن موج زاویهٔ نامناسب داپلر است. اگر پرتو با جریان همراستا نباشد، سرعت کمتر از مقدار واقعی ثبت میشود و موج ناقص دیده میشود. تکنسین با جابهجایی پروب تلاش میکند زاویه را اصلاح کند. در برخی بیماران، کیفیت سیگنال ضعیف است، بهویژه در افراد چاق، بیماران COPD یا کسانی که قفسهٔ سینهٔ پهن دارند. در این شرایط، امواج صوتی بهخوبی عبور نمیکنند و موج ناقص دیده میشود. تکنسین با تغییر نما یا اعمال فشار مناسب تلاش میکند سیگنال را بهتر کند. Gain کم نیز میتواند باعث ناقص شدن موج شود. اگر Gain پایین باشد، بخشهای کمنور موج حذف میشوند و Envelope ناقص دیده میشود. افزایش مناسب Gain معمولاً این مشکل را حل میکند. برعکس، Gain زیاد نیز میتواند موج را نامنظم کند. در جریانهای پرسرعت، PW ممکن است نتواند سرعتهای بالا را ثبت کند و موج ناقص دیده میشود. این حالت نشانهٔ آلیاسینگ است و تنها راه اصلاح آن استفاده از CW است. بنابراین موج ناقص همیشه نشانهٔ مشکل تکنیکی نیست؛ گاهی نشانهٔ سرعت بالاست. برای متخصصان، ناقص بودن موج یک هشدار است که اندازهگیری قابل اعتماد نیست و باید تکرار شود. پزشک هرگز بر اساس موج ناقص تصمیمگیری نمیکند. بنابراین اگر موج ناقص دیده شود، تکنسین اندازهگیری را تکرار میکند. در نهایت، موج ناقص معمولاً نشانهٔ مشکل در ثبت است، نه مشکل در قلب.
❓موجهای بالا و پایین در داپلر طیفی چه معنایی دارند؟
در داپلر طیفی، موجهای بالا و پایین نشاندهندهٔ جهت حرکت خون نسبت به پروب هستند. اگر خون بهسمت پروب حرکت کند، موج بالای خط پایه دیده میشود و اگر خون از پروب دور شود، موج پایین قرار میگیرد. این یک قرارداد استاندارد در تمام دستگاههای اکو است و هیچ ارتباطی با شدت بیماری یا خطرناک بودن جریان ندارد. برای مثال، جریان میترال معمولاً بهسمت پروب است و موج آن بالاست، اما جریان آئورت از پروب دور میشود و موج آن پایین دیده میشود. بنابراین بالا یا پایین بودن موج فقط جهت جریان را نشان میدهد. برای بیمار، این تفاوت ممکن است عجیب بهنظر برسد، اما در واقع کاملاً طبیعی است. قلب در سهبعد حرکت میکند و پروب در یک نقطهٔ خاص قرار دارد، بنابراین جهت جریانها نسبت به پروب متفاوت است. پزشک از این تفاوت جهتها برای تشخیص نوع جریان، نارساییها و تنگیها استفاده میکند. برای مثال، در نارسایی میترال، موج برگشتی در جهت مخالف جریان طبیعی دیده میشود و پایین قرار میگیرد. برای متخصصان، جهت موج یکی از ابزارهای کلیدی تشخیص است. موجهای مثبت و منفی میتوانند نشان دهند جریان از کدام حفره به کدام حفره میرود. در TR Jet، موج زیر خط پایه دیده میشود، زیرا خون از بطن راست به دهلیز راست برمیگردد و از پروب دور میشود. در MR Jet، موج بالای خط پایه دیده میشود، زیرا خون از بطن چپ به دهلیز چپ و بهسمت پروب حرکت میکند. گاهی بیماران تصور میکنند موج پایین یعنی «مشکل» یا موج بالا یعنی «خوب»، اما این برداشت اشتباه است. جهت موج فقط جهت حرکت خون را نشان میدهد و هیچ ارزش مثبت یا منفی ندارد. پزشک از شکل، ارتفاع و پهنای موج برای تشخیص استفاده میکند، نه از بالا یا پایین بودن آن. در برخی موارد، جهت موج میتواند به تشخیص نارسایی کمک کند. اگر موجی در جهت مخالف جریان طبیعی دیده شود، معمولاً نشانهٔ برگشت خون است. این ویژگی به پزشک کمک میکند شدت نارسایی را نیز تخمین بزند. بنابراین جهت موج یک ابزار تشخیصی مهم است. در نهایت، بالا یا پایین بودن موج فقط یک قرارداد تصویری است و هیچ ارتباطی با شدت بیماری ندارد.
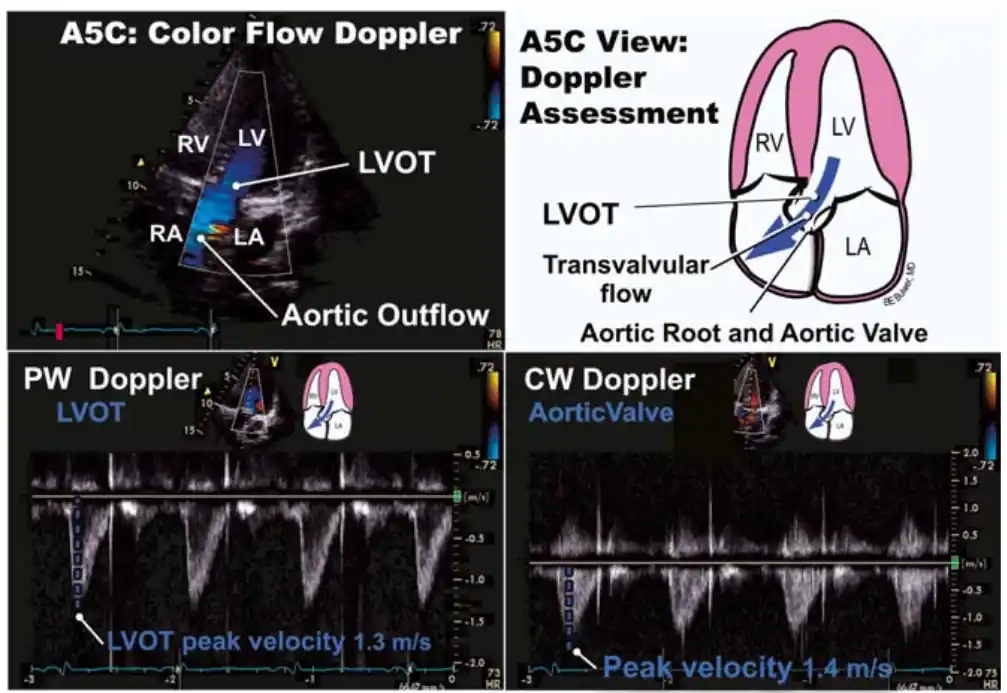
❓آیا سرعت بالای جریان همیشه نشانهٔ بیماری است؟
سرعت بالای جریان همیشه نشانهٔ بیماری نیست. در برخی نواحی قلب، سرعت خون بهطور طبیعی بالاست، مثل خروجی بطن چپ (LVOT) یا آئورت. در این نواحی، سرعت بالا نشانهٔ عملکرد طبیعی قلب است. اما اگر سرعت در ناحیهای که معمولاً سرعت کم دارد افزایش یابد، ممکن است نشانهٔ تنگی، نارسایی یا انسداد باشد. بنابراین پزشک همیشه سرعت را در زمینهٔ محل جریان تفسیر میکند. برای مثال، سرعت ۱.۵ متر بر ثانیه در آئورت طبیعی است، اما همین سرعت در میترال غیرطبیعی است و ممکن است نشانهٔ تنگی باشد. بنابراین سرعت بهتنهایی معیار تشخیص نیست؛ محل اندازهگیری و شکل موج نیز اهمیت دارد. پزشک از ترکیب این اطلاعات برای تشخیص دقیق استفاده میکند. در برخی بیماران، سرعت بالا ممکن است بهدلیل افزایش برونده قلبی باشد، مثل ورزش، تب، کمخونی یا بارداری. در این شرایط، سرعت بالا طبیعی است و نشانهٔ بیماری نیست. بنابراین پزشک همیشه شرایط بالینی بیمار را نیز در نظر میگیرد. برای متخصصان، سرعت بالا زمانی اهمیت دارد که همراه با Spectral Broadening، گرادیان بالا یا تغییر شکل موج باشد. این ترکیب معمولاً نشانهٔ تنگی یا نارسایی است. اما سرعت بالا بهتنهایی کافی نیست و باید همراه با سایر شاخصها تفسیر شود. در برخی بیماران، سرعت بالا ممکن است بهدلیل زاویهٔ نامناسب داپلر باشد. اگر زاویه اصلاح نشود، سرعت کمتر از مقدار واقعی ثبت میشود، اما گاهی زاویهٔ اشتباه باعث افزایش کاذب سرعت نیز میشود. بنابراین پزشک همیشه زاویه را بررسی میکند. در نهایت، سرعت بالا یک سرنخ مهم است، اما تفسیر آن نیازمند توجه به محل جریان، شکل موج و شرایط بیمار است.
❓ اگر سرعت خون من زیاد باشد یعنی دریچهام تنگ است؟
سرعت زیاد میتواند نشانهٔ تنگی باشد، اما همیشه اینطور نیست. در تنگیها، خون مجبور است از یک دهانهٔ باریک عبور کند و سرعت افزایش مییابد. بنابراین سرعت بالا در ناحیهٔ دریچهٔ تنگ یک علامت مهم است. اما سرعت بالا میتواند دلایل دیگری نیز داشته باشد، مثل افزایش برونده قلبی، کمخونی، تب یا بارداری. بنابراین پزشک همیشه سرعت را در زمینهٔ بالینی تفسیر میکند.
در برخی بیماران، سرعت بالا ممکن است بهدلیل نارسایی باشد. در نارسایی میترال یا تریکوسپید، خون با سرعت زیاد به عقب برمیگردد و موج داپلر بلند دیده میشود. این حالت نشانهٔ نارسایی است، نه تنگی. بنابراین سرعت بالا میتواند نشانهٔ دو بیماری متفاوت باشد و پزشک باید نوع موج را بررسی کند.
برای متخصصان، شکل موج اهمیت زیادی دارد. در تنگیها، موج مثلثی و باریک است و سرعت در وسط موج به اوج میرسد. در نارساییها، موج پهن و نامنظم است و سرعت در ابتدای موج بالا است. بنابراین شکل موج به پزشک کمک میکند علت سرعت بالا را تشخیص دهد.
در برخی بیماران، سرعت بالا ممکن است بهدلیل زاویهٔ نامناسب داپلر باشد. اگر پرتو با جریان همراستا نباشد، سرعت کمتر یا بیشتر از مقدار واقعی ثبت میشود. بنابراین پزشک همیشه زاویه را بررسی میکند تا مطمئن شود سرعت واقعی ثبت شده است.
در نهایت، سرعت بالا یک سرنخ مهم است، اما بهتنهایی برای تشخیص کافی نیست. پزشک باید شکل موج، محل جریان و شرایط بیمار را نیز بررسی کند.
❓اگر سرعت خون کم باشد یعنی قلبم ضعیف است؟
سرعت کم همیشه نشانهٔ ضعف قلب نیست. در بسیاری از جریانها، سرعت طبیعی خون کم است، مثل جریان وریدهای ریوی یا جریان ورودی میترال در برخی شرایط. بنابراین سرعت کم در این نواحی کاملاً طبیعی است. اما اگر سرعت در ناحیهای که معمولاً سرعت بالا دارد کم شود، ممکن است نشانهٔ کاهش برونده قلبی باشد.
برای مثال، اگر سرعت LVOT کم باشد، ممکن است نشان دهد بطن چپ خون کافی پمپ نمیکند. این حالت در نارسایی قلبی یا شوک دیده میشود. اما سرعت کم میتواند دلایل دیگری نیز داشته باشد، مثل زاویهٔ نامناسب داپلر یا Gain کم. بنابراین پزشک همیشه تنظیمات دستگاه را بررسی میکند.
در برخی بیماران، سرعت کم ممکن است بهدلیل تنگی شدید باشد. در تنگیهای بسیار شدید، جریان ممکن است آنقدر محدود شود که سرعت کاهش یابد. بنابراین سرعت کم همیشه نشانهٔ ضعف نیست؛ گاهی نشانهٔ انسداد شدید است. پزشک از شکل موج برای تشخیص این حالت استفاده میکند.
برای متخصصان، VTI شاخص دقیقتری از سرعت پیک است. اگر VTI کم باشد، احتمال کاهش برونده بیشتر است. بنابراین پزشک معمولاً VTI را بررسی میکند، نه فقط سرعت پیک را. این روش دقت بیشتری دارد.
در نهایت، سرعت کم یک سرنخ است، اما تفسیر آن نیازمند بررسی محل جریان، شکل موج و شرایط بیمار است.
❓چرا پزشک از روی یک موج میگوید دریچهام نارسایی دارد؟
نارسایی یعنی برگشت خون از دریچه به عقب. این برگشت همیشه در جهت مخالف جریان طبیعی است و داپلر طیفی آن را بهصورت موجی در جهت مخالف نشان میدهد. بنابراین پزشک میتواند از روی یک موج تشخیص دهد که خون به عقب برمیگردد. برای مثال، در نارسایی میترال، موج برگشتی بالای خط پایه دیده میشود، زیرا خون از بطن چپ به دهلیز چپ و بهسمت پروب برمیگردد.
برای بیمار، این موضوع ممکن است عجیب باشد، اما داپلر طیفی یکی از دقیقترین روشها برای تشخیص نارسایی است. حتی مقدار کم برگشت خون نیز در داپلر دیده میشود. بنابراین پزشک میتواند نارسایی را در مراحل اولیه تشخیص دهد. این تشخیص زودهنگام بسیار مهم است، زیرا نارسایی در مراحل پیشرفته درمان سختتری دارد.
برای متخصصان، شکل موج نارسایی اهمیت زیادی دارد. موج نارسایی معمولاً پهن، پرانرژی و با Spectral Broadening است. این ویژگیها به پزشک کمک میکنند شدت نارسایی را تخمین بزنند. در نارسایی شدید، موج بسیار بلند و پهن است و Envelope کامل دارد.
در برخی بیماران، نارسایی ممکن است بهدلیل فشار بالا در دهلیز باشد، نه مشکل دریچه. داپلر طیفی میتواند این دو حالت را از هم تفکیک کند. بنابراین داپلر فقط وجود نارسایی را نشان نمیدهد؛ بلکه علت آن را نیز مشخص میکند.
در نهایت، داپلر طیفی یکی از بهترین ابزارها برای تشخیص نارسایی دریچهای است و پزشک میتواند از روی یک موج اطلاعات بسیار دقیقی بهدست آورد.
❓داپلر طیفی چطور میفهمد دریچهٔ من تنگ یا نارسایی دارد؟
داپلر طیفی با اندازهگیری سرعت جریان خون از روی دریچهها میتواند تشخیص دهد که آیا دریچه تنگ است یا نارسایی دارد. وقتی دریچه تنگ میشود، دهانهٔ عبور خون کوچکتر میشود و خون مجبور است با سرعت بیشتری از آن عبور کند. داپلر این افزایش سرعت را بهصورت موج بلند و باریک ثبت میکند. بنابراین سرعت بالا در محل دریچه یکی از اولین نشانههای تنگی است. در مقابل، اگر دریچه نارسایی داشته باشد، خون به عقب برمیگردد و داپلر این برگشت را بهصورت موجی در جهت مخالف جریان طبیعی نشان میدهد.
برای بیمار، این موضوع ممکن است پیچیده بهنظر برسد، اما در واقع داپلر فقط «سرعت» و «جهت» خون را اندازهگیری میکند و از همین دو شاخص میتواند بفهمد دریچه درست کار میکند یا نه. اگر خون در جهت اشتباه حرکت کند، یعنی دریچه نشت دارد. اگر خون خیلی سریع حرکت کند، یعنی دریچه تنگ است. این دو الگو کاملاً متفاوت هستند و پزشک بهراحتی آنها را تشخیص میدهد.
برای متخصصان، شکل موج اهمیت زیادی دارد. موج تنگی معمولاً مثلثی، باریک و با پیک دیررس یا زودرس است، بسته به نوع تنگی. موج نارسایی پهن، پرانرژی و با Spectral Broadening است. این تفاوتها به پزشک کمک میکنند شدت بیماری را نیز تخمین بزند. بنابراین داپلر فقط وجود بیماری را نشان نمیدهد؛ بلکه شدت آن را هم مشخص میکند.
در برخی بیماران، تصویر اکو ممکن است طبیعی بهنظر برسد، اما داپلر نشان میدهد که جریان غیرطبیعی است. این حالت در مراحل اولیهٔ بیماریهای دریچهای دیده میشود و داپلر میتواند بیماری را قبل از بروز علائم تشخیص دهد. بنابراین داپلر طیفی یکی از حساسترین ابزارهای تشخیص بیماریهای دریچهای است.
در نارساییها، پزشک علاوه بر موج برگشتی، مدت زمان برگشت، پهنای موج و انرژی آن را نیز بررسی میکند. این اطلاعات به او کمک میکند شدت نارسایی را دقیقتر تعیین کند. در تنگیها نیز گرادیان فشار و VTI اهمیت زیادی دارند. بنابراین داپلر طیفی یک ابزار چندبعدی است.
در نهایت، داپلر طیفی با ترکیب سرعت، جهت، شکل موج و گرادیان فشار میتواند با دقت بسیار بالا تشخیص دهد که دریچه تنگ است یا نارسایی دارد.
❓آیا شدت نارسایی میترال فقط با داپلر مشخص میشود؟
داپلر طیفی یکی از ابزارهای اصلی برای تشخیص نارسایی میترال است، اما تنها ابزار نیست. شدت نارسایی میترال معمولاً با ترکیب چند روش تعیین میشود: داپلر طیفی، داپلر رنگی، اندازهٔ دهلیز چپ، جریان وریدهای ریوی و گاهی پارامترهای سهبعدی. داپلر طیفی فقط یکی از این بخشهاست، اما نقش بسیار مهمی دارد، زیرا سرعت و انرژی جریان برگشتی را نشان میدهد.
برای بیمار، این موضوع ممکن است پیچیده بهنظر برسد، اما پزشک از چند زاویه به نارسایی نگاه میکند. داپلر طیفی نشان میدهد خون با چه سرعتی به عقب برمیگردد. داپلر رنگی نشان میدهد حجم برگشت چقدر است. اندازهٔ دهلیز چپ نشان میدهد آیا این برگشت طولانیمدت بوده یا نه. جریان وریدهای ریوی نشان میدهد آیا برگشت خون روی ریهها فشار وارد کرده است یا خیر.
برای متخصصان، موج نارسایی در داپلر طیفی اطلاعات مهمی دربارهٔ شدت بیماری میدهد. در نارسایی شدید، موج برگشتی بسیار بلند، پهن و پرانرژی است. Envelope کامل و پررنگ است و Spectral Broadening واضح دیده میشود. اما داپلر طیفی بهتنهایی نمیتواند حجم برگشت را اندازهگیری کند، بنابراین باید با داپلر رنگی ترکیب شود.
در برخی بیماران، داپلر طیفی ممکن است شدت نارسایی را کمتر از مقدار واقعی نشان دهد، بهویژه اگر زاویهٔ داپلر مناسب نباشد. بنابراین پزشک همیشه از چند نما و چند روش استفاده میکند تا مطمئن شود شدت نارسایی دقیق تعیین شده است. این کار بخشی از استانداردهای بینالمللی است.
در بیماران با فشار ریوی بالا، موج نارسایی ممکن است تغییر شکل دهد و تفسیر آن دشوار شود. در این شرایط، جریان وریدهای ریوی اهمیت بیشتری دارد. اگر موج S در وریدهای ریوی معکوس شود، معمولاً نشانهٔ نارسایی شدید است. بنابراین داپلر طیفی فقط بخشی از پازل است.
در نهایت، داپلر طیفی یک ابزار بسیار مهم برای تشخیص نارسایی میترال است، اما شدت نارسایی همیشه با ترکیب چند روش تعیین میشود.
❓اگر موجها پهن باشند یعنی دریچهام خراب است؟
پهن بودن موج داپلر همیشه نشانهٔ بیماری نیست. موج پهن یعنی سرعتهای مختلفی همزمان وجود دارند. این حالت میتواند بهدلیل جریان توربولنت باشد، اما توربولانس همیشه نشانهٔ بیماری نیست. برای مثال، نزدیک دریچهها یا در نواحی با تغییر جهت جریان، موجها بهطور طبیعی پهنتر دیده میشوند. بنابراین پهن بودن موج بهتنهایی نشانهٔ «خرابی» دریچه نیست.
برای بیمار، پهن بودن موج ممکن است نگرانکننده باشد، اما پزشک همیشه قبل از تفسیر موج، تنظیمات دستگاه را بررسی میکند. اگر Gain زیاد باشد، موج پهنتر از حالت واقعی دیده میشود. این حالت «پهنشدگی کاذب» نام دارد و هیچ ارتباطی با بیماری ندارد. بنابراین پزشک همیشه Gain را تنظیم میکند تا موج واقعی دیده شود.
برای متخصصان، Spectral Broadening زمانی اهمیت دارد که همراه با سرعت بالا، گرادیان زیاد یا تغییر شکل موج باشد. این ترکیب معمولاً نشانهٔ تنگی یا نارسایی است. اما Broadening بهتنهایی کافی نیست. پزشک باید شکل موج، محل جریان و شرایط بیمار را نیز بررسی کند.
در برخی بیماران، پهن بودن موج طبیعی است، مثل جریان وریدهای ریوی یا جریانهای نزدیک به دریچهها. این حالت بهدلیل ماهیت فیزیولوژیک جریان است و نشانهٔ بیماری نیست. بنابراین پزشک باید بداند کدام موجها ذاتاً پهن هستند و کدامها باید باریک باشند.
در نارساییها، موج برگشتی معمولاً پهن است، زیرا سرعتهای مختلفی همزمان وجود دارند. در تنگیها نیز موج ممکن است پهن شود، اما شکل آن متفاوت است. بنابراین پزشک از ترکیب پهنای موج و شکل آن برای تشخیص استفاده میکند.
در نهایت، پهن بودن موج یک سرنخ است، اما بهتنهایی نشانهٔ خرابی دریچه نیست.
به طیف گسترده فرکانسها/سرعتها توجه کنید که باعث پهنشدن طیف فرکانسی داپلر CW میشود. در مقایسه با داپلر موج پالسی (PW)، نمایش داپلر CW معمولاً **پهنشدگی طیفی** بیشتری دارد و **پنجره پروفایل داپلر پرتر** دیده میشود. این موضوع نشاندهنده وجود **دامنه وسیعی از سرعتها** در حجم نمونه بزرگ داپلر CW است.
❓آیا داپلر میتواند بگوید دریچهٔ مصنوعی من درست کار میکند؟
بله، داپلر طیفی یکی از بهترین روشها برای بررسی عملکرد دریچههای مصنوعی است. دریچهٔ مصنوعی معمولاً سرعتهای بالاتری نسبت به دریچهٔ طبیعی ایجاد میکند، اما این سرعتها الگوی مشخصی دارند. پزشک با اندازهگیری سرعت، گرادیان فشار و شکل موج میتواند تشخیص دهد که دریچهٔ مصنوعی باز و بسته میشود یا نه. اگر سرعتها بیش از حد بالا باشند، ممکن است نشانهٔ انسداد، ترومبوز یا پانوس باشد.
برای بیمار، این موضوع بسیار مهم است، زیرا دریچهٔ مصنوعی باید مادامالعمر درست کار کند. داپلر طیفی میتواند کوچکترین تغییر در عملکرد دریچه را تشخیص دهد، حتی قبل از اینکه بیمار علائم داشته باشد. بنابراین انجام منظم داپلر برای بیماران با دریچهٔ مصنوعی ضروری است.
برای متخصصان، گرادیان میانگین و VTI اهمیت زیادی دارند. اگر گرادیان افزایش یابد یا VTI تغییر کند، ممکن است نشانهٔ انسداد باشد. در برخی بیماران، دریچهٔ مصنوعی ممکن است بهطور طبیعی سرعتهای بالاتری داشته باشد، بنابراین پزشک از جداول مخصوص هر نوع دریچه استفاده میکند تا بداند سرعت طبیعی چقدر است.
در نارسایی دریچهٔ مصنوعی، داپلر طیفی میتواند موج برگشتی را نشان دهد. این موج معمولاً پهن و پرانرژی است. پزشک از شکل موج و انرژی آن برای تعیین شدت نارسایی استفاده میکند. بنابراین داپلر طیفی هم برای تنگی و هم برای نارسایی دریچهٔ مصنوعی کاربرد دارد.
در نهایت، داپلر طیفی یکی از دقیقترین روشها برای بررسی عملکرد دریچهٔ مصنوعی است و پزشک میتواند از روی یک موج اطلاعات بسیار مهمی بهدست آورد..
❓ آیا داپلر میتواند بگوید نیاز به جراحی دارم یا نه؟
داپلر طیفی یکی از ابزارهای اصلی تصمیمگیری برای جراحی دریچهای است. اگر سرعتها بسیار بالا باشند، گرادیان فشار زیاد باشد یا موج برگشتی شدید باشد، پزشک ممکن است توصیه کند که زمان جراحی فرا رسیده است. اما داپلر تنها معیار نیست؛ پزشک علائم بیمار، اندازهٔ حفرههای قلب، عملکرد بطن و سایر شاخصها را نیز بررسی میکند.
برای بیمار، این موضوع مهم است که بداند داپلر فقط «شدت بیماری» را نشان میدهد، نه «نیاز به جراحی». نیاز به جراحی زمانی مطرح میشود که شدت بیماری زیاد باشد و قلب شروع به آسیب دیدن کند. داپلر طیفی میتواند نشان دهد آیا فشارها بالا رفتهاند یا برگشت خون زیاد شده است. این اطلاعات به پزشک کمک میکند تصمیم بگیرد آیا جراحی لازم است یا نه.
برای متخصصان، گرادیان میانگین، VTI، اندازهٔ دهلیز چپ، فشار ریوی و عملکرد بطن چپ معیارهای اصلی هستند. اگر این شاخصها از حد مشخصی عبور کنند، جراحی توصیه میشود. بنابراین داپلر طیفی نقش مهمی در این تصمیم دارد، اما تنها عامل نیست.
در برخی بیماران، داپلر ممکن است شدت بیماری را کمتر از مقدار واقعی نشان دهد، بهویژه اگر زاویهٔ داپلر مناسب نباشد. بنابراین پزشک همیشه از چند نما و چند روش استفاده میکند تا مطمئن شود شدت بیماری دقیق تعیین شده است. این کار برای جلوگیری از تصمیمگیری اشتباه ضروری است.
در نهایت، داپلر طیفی یک ابزار بسیار مهم برای تعیین زمان جراحی است، اما تصمیم نهایی بر اساس ترکیب چندین شاخص گرفته میشود.
❓ چرا پزشک از روی یک موج میگوید فشار ریویام بالاست؟
فشار ریوی معمولاً از طریق سرعت جریان برگشتی دریچهٔ تریکوسپید (TR Jet) اندازهگیری میشود. داپلر طیفی سرعت این جریان را ثبت میکند و پزشک با استفاده از یک فرمول ساده (۴V²) اختلاف فشار بین بطن راست و دهلیز راست را محاسبه میکند. اگر این اختلاف فشار زیاد باشد، یعنی بطن راست برای پمپ کردن خون به ریهها باید فشار بیشتری تولید کند و این معمولاً نشانهٔ فشار خون ریوی است. بنابراین یک موج داپلر میتواند اطلاعات بسیار مهمی دربارهٔ وضعیت ریه و قلب بدهد.
برای بیمار، این موضوع ممکن است عجیب باشد که «چطور از یک موج میشود فشار ریوی را فهمید؟» اما در واقع سرعت خون یکی از دقیقترین شاخصهای فشار است. اگر خون با سرعت زیاد از دریچهٔ تریکوسپید به عقب برگردد، یعنی فشار در بطن راست بالا است و این فشار بالا معمولاً ناشی از فشار ریوی است. بنابراین پزشک میتواند از روی یک موج، فشار ریوی را تخمین بزند.
برای متخصصان، TR Jet یکی از معتبرترین روشهای غیرتهاجمی اندازهگیری فشار ریوی است. البته کیفیت موج اهمیت زیادی دارد. اگر موج ناقص باشد یا زاویهٔ داپلر مناسب نباشد، فشار کمتر از مقدار واقعی ثبت میشود. بنابراین پزشک همیشه کیفیت موج را بررسی میکند و در صورت نیاز اندازهگیری را تکرار میکند.
در برخی بیماران، TR Jet دیده نمیشود. در این شرایط، پزشک از شاخصهای دیگر مثل Acceleration Time در RVOT یا شیب PR استفاده میکند. بنابراین اگر پزشک از روی یک موج فشار ریوی را تشخیص میدهد، به این دلیل است که آن موج اطلاعات بسیار دقیقی ارائه میدهد.
در بیماران با نارسایی شدید تریکوسپید، سرعت TR ممکن است کمتر از مقدار واقعی باشد، زیرا فشار دهلیز راست بالا است و اختلاف فشار کاهش یافته است. در این شرایط، پزشک از شاخصهای دیگر کمک میگیرد. بنابراین تفسیر فشار ریوی همیشه فقط به یک موج محدود نمیشود.
در نهایت، داپلر طیفی یکی از بهترین ابزارها برای تشخیص فشار ریوی است و پزشک میتواند از روی یک موج، اطلاعات بسیار مهمی دربارهٔ وضعیت ریه و قلب شما بهدست آورد.
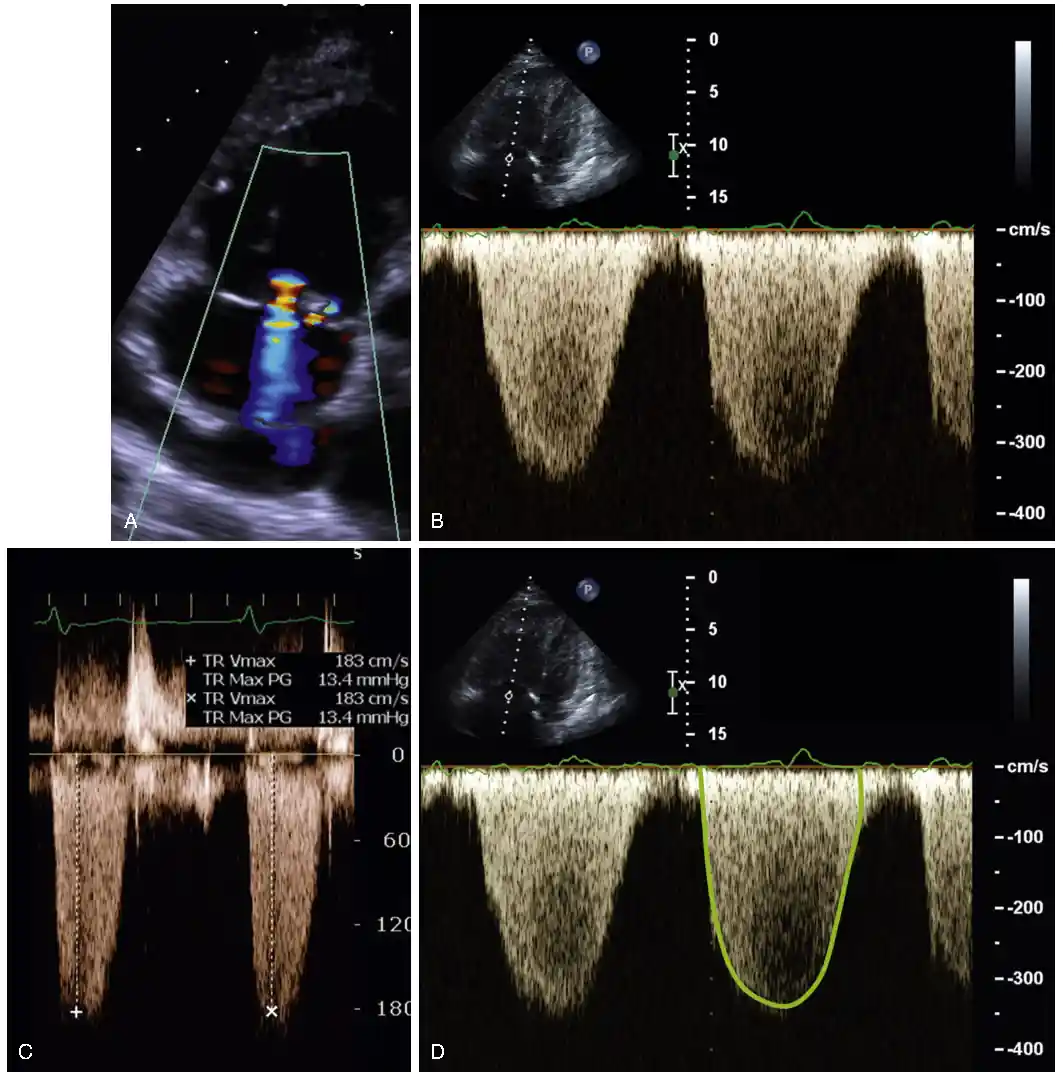
(A) در نمای چهارحفرهای اپیکال با تمرکز بر RV، جت نارسایی دریچه تریکوسپید (TR) با استفاده از داپلر رنگی شناسایی میشود. دقت میشود که جهت جت TR تا حد امکان موازی با پرتو اولتراسوند باشد.
(B) داپلر موج پیوسته (CW) روی ونا کونتراکای جت (محل تنگترین بخش جت) TR قرار داده میشود و تنظیمات گین، برد (range) و سرعت جاروب (sweep speed) بهینه میگردد.
(C) سپس حداکثر سرعت اندازهگیری میشود؛ این مقدار را میتوان با استفاده از پروب بدون تصویر (نیز بررسی مجدد کرد.
(D) میانگین سرعت TR را میتوان با ترسیم پاکت داپلر و محاسبه انتگرال سرعت–زمان (VTI) برآورد کرد.
❓آیا فشار ریوی بالا همیشه خطرناک است؟
فشار ریوی بالا همیشه نیازمند بررسی دقیق است، اما میزان خطر آن به علت، شدت و سرعت پیشرفت بیماری بستگی دارد. در برخی بیماران، فشار ریوی خفیف ممکن است سالها بدون علائم باقی بماند و فقط نیاز به پیگیری داشته باشد. اما فشار ریوی متوسط تا شدید میتواند باعث تنگی نفس، خستگی، ورم پاها و حتی نارسایی قلب راست شود. بنابراین تشخیص زودهنگام اهمیت زیادی دارد.
برای بیمار، شنیدن «فشار ریوی بالا» ممکن است ترسناک باشد، اما همهٔ موارد خطرناک نیستند. گاهی فشار ریوی بهطور موقت بالا میرود، مثل هنگام کمخونی، بارداری، بیماریهای ریوی یا حتی استرس. در این شرایط، فشار ریوی با درمان علت اصلی بهبود مییابد. بنابراین پزشک همیشه علت را بررسی میکند، نه فقط عدد فشار را.
برای متخصصان، شدت فشار ریوی با سرعت TR Jet، Acceleration Time و موج PR سنجیده میشود. اگر این شاخصها نشان دهند فشار ریوی بالا و پایدار است، معمولاً نیاز به درمان وجود دارد. اما اگر فشار ریوی خفیف باشد و بیمار علائم نداشته باشد، ممکن است فقط پیگیری کافی باشد.
در برخی بیماران، فشار ریوی بالا ناشی از بیماریهای ریوی مثل COPD یا فیبروز ریه است. در این موارد، درمان بیماری زمینهای مهمتر از درمان مستقیم فشار ریوی است. بنابراین پزشک همیشه علت اصلی را پیدا میکند.
در نهایت، فشار ریوی بالا همیشه نیازمند توجه است، اما میزان خطر آن متفاوت است و پزشک بر اساس داپلر، علائم و سایر آزمایشها تصمیمگیری میکند.
❓ اگر TR Jet دیده نشود یعنی فشار ریوی طبیعی است؟
نه، دیده نشدن TR Jet بهمعنای طبیعی بودن فشار ریوی نیست. در بسیاری از بیماران، TR Jet بهدلایل تکنیکی دیده نمیشود، نه بهدلیل طبیعی بودن فشار. برای مثال، در بیماران با COPD، قفسهٔ سینهٔ پهن یا چاقی، امواج صوتی بهخوبی عبور نمیکنند و TR Jet ممکن است دیده نشود. بنابراین نبود TR Jet بهتنهایی قابل تفسیر نیست.
برای بیمار، این موضوع ممکن است گیجکننده باشد، زیرا تصور میکند «اگر موج دیده نشد، یعنی مشکلی نیست». اما در واقع، TR Jet فقط یکی از روشهای اندازهگیری فشار ریوی است. اگر دیده نشود، پزشک از روشهای دیگر استفاده میکند. بنابراین نبود TR Jet بهمعنای سلامت کامل نیست.
برای متخصصان، شاخصهای جایگزین اهمیت زیادی دارند. Acceleration Time در RVOT، شیب PR، اندازهٔ بطن راست و ضخامت دیوارهٔ آن همگی میتوانند فشار ریوی را نشان دهند. بنابراین پزشک همیشه چند شاخص را با هم بررسی میکند.
در برخی بیماران، TR Jet بسیار خفیف است و دستگاه نمیتواند آن را ثبت کند. این حالت معمولاً در افراد سالم دیده میشود، اما در بیماران با فشار ریوی شدید نیز ممکن است TR Jet ضعیف باشد، بهویژه اگر نارسایی تریکوسپید شدید باشد. بنابراین نبود TR Jet همیشه نشانهٔ سلامت نیست.
در نهایت، دیده نشدن TR Jet فقط به این معناست که باید از روشهای دیگر برای ارزیابی فشار ریوی استفاده شود.
❓آیا فشار ریوی با دارو بهتر میشود و داپلر آن را نشان میدهد؟
بله، در بسیاری از بیماران فشار ریوی با درمان مناسب بهتر میشود و داپلر طیفی میتواند این بهبود را نشان دهد. اگر علت فشار ریوی بیماریهای ریوی، کمخونی، نارسایی قلبی یا مشکلات دریچهای باشد، درمان علت اصلی معمولاً باعث کاهش فشار ریوی میشود. داپلر طیفی میتواند کاهش سرعت TR Jet یا بهبود Acceleration Time را نشان دهد.
برای بیمار، این موضوع امیدبخش است، زیرا فشار ریوی همیشه یک بیماری ثابت و غیرقابلدرمان نیست. در بسیاری از موارد، با درمان مناسب، فشار ریوی کاهش مییابد و علائم بیمار بهتر میشود. داپلر طیفی یکی از بهترین روشها برای پیگیری این بهبود است.
برای متخصصان، تغییرات TR Jet، PR slope و RVOT AT شاخصهای مهمی هستند. اگر این شاخصها بهبود یابند، یعنی درمان مؤثر بوده است. بنابراین داپلر طیفی فقط برای تشخیص نیست؛ بلکه برای پیگیری درمان نیز کاربرد دارد.
در برخی بیماران، فشار ریوی ناشی از بیماریهای پیشرفتهٔ ریه یا بیماریهای مزمن قلبی است. در این موارد، درمان ممکن است فشار ریوی را کاملاً طبیعی نکند، اما میتواند آن را کاهش دهد. داپلر طیفی این تغییرات را بهخوبی نشان میدهد.
در نهایت، داپلر طیفی یکی از بهترین ابزارها برای پیگیری اثر درمان بر فشار ریوی است و پزشک میتواند از روی موجها بفهمد درمان مؤثر بوده یا نه.
❓آیا فشار ریوی بالا از روی داپلر اشتباه تشخیص داده میشود؟
بله، در برخی شرایط ممکن است داپلر فشار ریوی را کمتر یا بیشتر از مقدار واقعی نشان دهد. یکی از دلایل اصلی این خطا زاویهٔ نامناسب داپلر است. اگر پرتو با جریان TR همراستا نباشد، سرعت کمتر از مقدار واقعی ثبت میشود و فشار ریوی کمتر از مقدار واقعی تخمین زده میشود. بنابراین پزشک همیشه زاویه را اصلاح میکند.
برای بیمار، این موضوع مهم است، زیرا ممکن است پزشک بگوید «فشار ریویات بالا است» اما بیمار علائم نداشته باشد. در این شرایط، پزشک معمولاً اندازهگیری را تکرار میکند یا از شاخصهای دیگر استفاده میکند. بنابراین یک اندازهگیری اشتباه بهتنهایی معیار تشخیص نیست.
برای متخصصان، کیفیت Envelope اهمیت زیادی دارد. اگر موج ناقص باشد، فشار کمتر از مقدار واقعی ثبت میشود. اگر نارسایی تریکوسپید شدید باشد، اختلاف فشار بین بطن و دهلیز کم میشود و سرعت TR کمتر از مقدار واقعی دیده میشود. این حالت باعث کمبرآورد فشار ریوی میشود.
در برخی بیماران، فشار ریوی ممکن است بهطور موقت بالا باشد، مثل هنگام تب، کمخونی یا استرس. در این شرایط، داپلر ممکن است فشار ریوی را بالا نشان دهد، اما این افزایش موقتی است. بنابراین پزشک همیشه شرایط بیمار را نیز در نظر میگیرد.
در نهایت، داپلر طیفی یک ابزار بسیار دقیق است، اما مانند هر روش دیگری محدودیتهایی دارد و پزشک همیشه چند شاخص را با هم بررسی میکند تا از صحت تشخیص مطمئن شود.
❓ اگر آریتمی داشته باشم، داپلر اشتباه میشود؟
آریتمیها، بهویژه فیبریلاسیون دهلیزی، باعث میشوند ضربانهای قلب طول و شدت متفاوتی داشته باشند. این تفاوتها روی شکل موج داپلر اثر میگذارند، زیرا هر ضربان با شرایط پرشدگی متفاوتی وارد سیستول یا دیاستول میشود. بنابراین موجها ممکن است کوتاه، بلند، کمارتفاع یا پرارتفاع شوند. این تغییرات طبیعی هستند و بهمعنای «اشتباه شدن» داپلر نیستند، بلکه بازتابی از ریتم نامنظم قلب هستند.
برای بیمار، دیدن موجهای نامنظم ممکن است نگرانکننده باشد، اما این دقیقاً همان چیزی است که پزشک انتظار دارد. در آریتمی، داپلر بهجای یک موج ثابت، مجموعهای از موجهای متفاوت را نشان میدهد. پزشک از این تفاوتها برای تشخیص نوع آریتمی و اثر آن بر عملکرد قلب استفاده میکند. بنابراین نامنظم بودن موجها نشانهٔ مشکل در دستگاه نیست.
برای متخصصان، نکتهٔ مهم این است که اندازهگیریها باید از چندین ضربان گرفته شوند. در AF، معمولاً ۵ تا ۱۰ ضربان انتخاب و میانگینگیری میشود. این روش باعث میشود نتیجهٔ نهایی دقیقتر باشد. بنابراین داپلر در آریتمی قابل اعتماد است، اما نیاز به میانگینگیری دارد.
در برخی بیماران، موج A در داپلر میترال دیده نمیشود، زیرا دهلیز انقباض مؤثر ندارد. این حالت طبیعی است و پزشک از شاخصهای دیگر مثل E/e′ یا جریان وریدهای ریوی استفاده میکند. بنابراین نبود موج A نشانهٔ خطا نیست؛ نشانهٔ آریتمی است.
در آریتمیهای دیگر مثل PVC یا PAC، موجهای اضافی ممکن است دیده شوند. این موجها معمولاً کوتاه و کمارتفاع هستند. پزشک آنها را نادیده میگیرد و فقط ضربانهای طبیعی را اندازهگیری میکند. بنابراین داپلر همچنان قابل اعتماد است.
در نهایت، آریتمی باعث «تغییر شکل» موجها میشود، نه «اشتباه شدن» داپلر. پزشک این تغییرات را میشناسد و اندازهگیری را مطابق آن تنظیم میکند.
❓چرا در فیبریلاسیون دهلیزی موج A دیده نمیشود؟
موج A در داپلر میترال نشاندهندهٔ انقباض دهلیز چپ است. در فیبریلاسیون دهلیزی، دهلیز چپ بهجای انقباض منظم، دچار لرزشهای سریع و بیاثر میشود. این لرزشها قدرت کافی برای ایجاد موج A را ندارند. بنابراین در داپلر میترال، فقط موج E دیده میشود و موج A کاملاً غایب است. این غیبت یکی از نشانههای کلاسیک AF است.
برای بیمار، نبود موج A ممکن است عجیب بهنظر برسد، اما این دقیقاً همان چیزی است که پزشک انتظار دارد. نبود موج A بهمعنای «مشکل در دستگاه» نیست؛ بلکه نشانهٔ مستقیم آریتمی است. پزشک از این الگو برای تأیید تشخیص AF استفاده میکند.
برای متخصصان، نبود موج A باعث میشود برخی شاخصهای دیاستولیک مثل E/A قابل استفاده نباشند. بنابراین پزشک از شاخصهای جایگزین مثل E/e′، جریان وریدهای ریوی و اندازهٔ دهلیز چپ استفاده میکند. این شاخصها در AF قابل اعتمادتر هستند.
در برخی بیماران، ممکن است لرزشهای دهلیزی موجهای کوچک و نامنظم ایجاد کنند، اما اینها موج A واقعی نیستند. پزشک این موجهای کوچک را نادیده میگیرد و فقط موج E را اندازهگیری میکند. بنابراین نبود موج A یک یافتهٔ طبیعی در AF است.
در بیماران با AF طولانیمدت، دهلیز چپ ممکن است بزرگ شود و عملکرد آن بیشتر کاهش یابد. این حالت باعث میشود موج A حتی در لحظات نادر نیز دیده نشود. بنابراین نبود موج A میتواند نشانهٔ شدت آریتمی باشد.
در نهایت، نبود موج A در AF یک یافتهٔ طبیعی و قابل انتظار است و هیچ ارتباطی با عملکرد بطن چپ یا دریچهها ندارد.
❓ آیا داپلر میتواند بفهمد قلبم ضعیف شده؟
داپلر طیفی میتواند نشانههای غیرمستقیم ضعف قلب را نشان دهد، حتی قبل از اینکه EF کاهش یابد. یکی از مهمترین شاخصها VTI LVOT است. اگر VTI کم باشد، یعنی حجم خون خروجی از قلب کم است و این میتواند نشانهٔ ضعف پمپاژ باشد. بنابراین داپلر میتواند کاهش برونده قلبی را تشخیص دهد.
برای بیمار، این موضوع مهم است، زیرا بسیاری از بیماران با نارسایی قلبی EF طبیعی دارند (HFpEF). در این بیماران، داپلر طیفی میتواند افزایش فشارهای پرشدگی، تغییرات موج میترال و جریان وریدهای ریوی را نشان دهد. این تغییرات نشانهٔ ضعف عملکرد دیاستولیک هستند، حتی اگر EF طبیعی باشد.
برای متخصصان، شاخصهایی مثل E/e′، Deceleration Time و AR duration اهمیت زیادی دارند. این شاخصها نشان میدهند آیا فشار دهلیز چپ بالا است یا نه. فشار بالا معمولاً نشانهٔ ضعف شلشدن بطن است. بنابراین داپلر میتواند ضعف قلب را در مراحل اولیه تشخیص دهد.
در بیماران با نارسایی سیستولیک، داپلر میتواند کاهش سرعت خروجی از آئورت و کاهش VTI را نشان دهد. این یافتهها معمولاً همراه با EF پایین هستند، اما داپلر میتواند شدت کاهش برونده را دقیقتر نشان دهد.
در برخی بیماران، ضعف قلب ممکن است بهدلیل بیماریهای دریچهای باشد. داپلر میتواند شدت تنگی یا نارسایی را نشان دهد و پزشک میتواند بفهمد آیا این بیماریها باعث ضعف قلب شدهاند یا نه.
در نهایت، داپلر طیفی یکی از بهترین ابزارها برای تشخیص ضعف قلب است، حتی زمانی که EF طبیعی باشد.
❓ آیا داپلر میتواند بفهمد کمخون هستم؟
داپلر طیفی نمیتواند کمخونی را بهطور مستقیم تشخیص دهد، اما میتواند نشانههای غیرمستقیم آن را نشان دهد. در کمخونی، بدن برای جبران کاهش اکسیژن، برونده قلبی را افزایش میدهد. این افزایش باعث میشود سرعت جریان در برخی نواحی مثل آئورت یا LVOT بیشتر از حد معمول شود. بنابراین داپلر ممکن است سرعتهای بالاتر از انتظار را نشان دهد.
برای بیمار، این موضوع ممکن است گیجکننده باشد، زیرا سرعت بالا معمولاً نشانهٔ تنگی است. اما پزشک میتواند از شکل موج و محل جریان تشخیص دهد که سرعت بالا ناشی از افزایش برونده است، نه تنگی. بنابراین داپلر میتواند سرنخهایی دربارهٔ کمخونی بدهد، اما تشخیص نهایی با آزمایش خون است.
برای متخصصان، شاخصهایی مثل افزایش VTI، افزایش سرعت آئورت و افزایش جریان در میترال میتوانند نشانهٔ افزایش برونده باشند. اگر این یافتهها همراه با علائم کمخونی باشند، پزشک ممکن است آزمایش خون درخواست کند.
در برخی بیماران، کمخونی شدید میتواند باعث افزایش سرعت TR Jet شود و فشار ریوی را ظاهراً بالا نشان دهد. این حالت «فشار ریوی کاذب» نام دارد و پزشک باید آن را از فشار ریوی واقعی تفکیک کند.
در نهایت، داپلر طیفی میتواند سرنخهایی دربارهٔ کمخونی بدهد، اما تشخیص قطعی فقط با آزمایش خون انجام میشود.
❓آیا داپلر میتواند بفهمد تنگی نفس من از قلب است یا ریه؟
داپلر طیفی میتواند کمک کند تشخیص داده شود که تنگی نفس ناشی از قلب است یا ریه، اما این تشخیص همیشه نیازمند ترکیب چند شاخص است. اگر تنگی نفس ناشی از قلب باشد، معمولاً فشارهای پرشدگی بالا میروند. داپلر میتواند این فشارها را از طریق E/e′، جریان وریدهای ریوی و موج میترال نشان دهد. بنابراین اگر این شاخصها غیرطبیعی باشند، احتمال قلبی بودن تنگی نفس زیاد است.
برای بیمار، این موضوع بسیار مهم است، زیرا تنگی نفس یکی از شایعترین علائم مراجعه به کلینیک قلب است. داپلر میتواند نشان دهد آیا قلب بهخوبی خون را پمپ میکند یا نه. اگر VTI کم باشد یا فشار ریوی بالا باشد، احتمال قلبی بودن تنگی نفس زیاد است.
برای متخصصان، شاخصهایی مثل TR Jet، RVOT AT و PR slope میتوانند فشار ریوی را نشان دهند. اگر فشار ریوی بالا باشد، ممکن است تنگی نفس ناشی از قلب یا ریه باشد. پزشک با بررسی سایر شاخصها تشخیص میدهد کدام عامل اصلی است.
در بیماران با COPD، داپلر ممکن است موجهای نامنظم یا ناقص نشان دهد. در این شرایط، پزشک از شاخصهای دیگر مثل اندازهٔ بطن راست یا ضخامت دیوارهٔ آن استفاده میکند. بنابراین داپلر همچنان مفید است، اما تفسیر آن دشوارتر میشود.
در نهایت، داپلر طیفی میتواند سرنخهای مهمی دربارهٔ علت تنگی نفس بدهد، اما تشخیص نهایی معمولاً با ترکیب اکو، شرح حال و معاینه انجام میشود.
❓ آیا ممکن است داپلر اشتباه نشان دهد؟
داپلر طیفی یکی از دقیقترین ابزارهای تشخیصی در پزشکی است، اما مانند هر روش دیگری میتواند تحتتأثیر شرایط تکنیکی یا فیزیولوژیک قرار بگیرد. اشتباه در داپلر معمولاً بهدلیل خطای دستگاه نیست؛ بلکه بهدلیل زاویهٔ نامناسب، کیفیت پایین سیگنال یا شرایط خاص بیمار رخ میدهد. بنابراین اگر پزشک احساس کند موجها دقیق نیستند، اندازهگیری را تکرار میکند تا مطمئن شود نتیجه قابل اعتماد است.
برای بیمار، این موضوع مهم است که بداند «اشتباه» در داپلر بهمعنای تشخیص غلط نیست. پزشک همیشه چندین موج را بررسی میکند و اگر موجی ناقص یا غیرطبیعی باشد، آن را نادیده میگیرد. بنابراین احتمال اینکه یک نتیجهٔ اشتباه مبنای تصمیمگیری قرار گیرد بسیار کم است. داپلر بخشی از یک ارزیابی کامل است و همیشه همراه با تصویر اکو و علائم بیمار تفسیر میشود.
برای متخصصان، مهمترین منبع خطا زاویهٔ داپلر است. اگر پرتو با جریان همراستا نباشد، سرعت کمتر از مقدار واقعی ثبت میشود. این حالت باعث کمبرآورد گرادیان فشار میشود. بنابراین تکنسین همیشه تلاش میکند بهترین زاویه را پیدا کند. در برخی بیماران، مثل افراد چاق یا COPD، این کار دشوارتر است و ممکن است چندین بار تکرار شود.
در برخی موارد، کیفیت سیگنال ضعیف است. بافت چربی، ریههای بیشازحد پرهوا، یا استخوانها میتوانند مانع عبور امواج صوتی شوند. در این شرایط، موجها ممکن است ناقص یا کمنور دیده شوند. پزشک با تغییر نما یا اعمال فشار مناسب تلاش میکند کیفیت سیگنال را بهتر کند.
در بیماران با آریتمی، موجها ممکن است نامنظم باشند. این حالت «اشتباه» نیست؛ بلکه بازتابی از ریتم نامنظم قلب است. پزشک در این شرایط از چندین ضربان میانگینگیری میکند تا نتیجهٔ دقیقتری بهدست آورد. بنابراین داپلر همچنان قابل اعتماد است.
در نهایت، داپلر طیفی یک ابزار بسیار دقیق است، اما مانند هر روش دیگری نیازمند تفسیر صحیح و توجه به شرایط بیمار است. پزشک با تجربهٔ خود خطاهای احتمالی را تشخیص میدهد و از آنها جلوگیری میکند.
❓چرا پزشک میگوید زاویهٔ داپلر مهم است؟
داپلر فقط سرعتی را اندازهگیری میکند که در امتداد پرتو فراصوت حرکت میکند. اگر پرتو دقیقاً در راستای جریان خون باشد، سرعت واقعی ثبت میشود. اما اگر زاویه بین پرتو و جریان زیاد باشد، داپلر فقط بخشی از سرعت را میبیند و سرعت کمتر از مقدار واقعی ثبت میشود. این موضوع میتواند باعث کمبرآورد شدت تنگی یا فشار ریوی شود. بنابراین زاویهٔ داپلر یکی از مهمترین عوامل دقت اندازهگیری است.
برای بیمار، این موضوع ممکن است پیچیده بهنظر برسد، اما میتوان آن را با مثال ساده توضیح داد: اگر به یک ماشین از روبهرو نگاه کنید، سرعت واقعی آن را میبینید. اما اگر از زاویهٔ ۶۰ درجه نگاه کنید، سرعت کمتر بهنظر میرسد. داپلر نیز همینطور است. بنابراین تکنسین باید پروب را طوری قرار دهد که پرتو تا حد ممکن در امتداد جریان باشد.
برای متخصصان، زاویهٔ کمتر از ۲۰ درجه ایدهآل است. اگر زاویه به ۶۰ درجه برسد، سرعت واقعی نصف مقدار واقعی ثبت میشود. این خطا در گرادیان فشار بسیار بزرگتر میشود، زیرا گرادیان با مربع سرعت محاسبه میشود. بنابراین زاویهٔ نامناسب میتواند شدت بیماری را بهطور قابل توجهی کمتر نشان دهد.
در برخی بیماران، پیدا کردن زاویهٔ مناسب دشوار است. افراد چاق، بیماران COPD یا کسانی که قفسهٔ سینهٔ پهن دارند ممکن است پنجرهٔ صوتی ضعیفی داشته باشند. در این شرایط، تکنسین از نماهای مختلف مثل سوپرااسترنال، اپیکال یا سابکوستال استفاده میکند تا بهترین زاویه را پیدا کند.
در نارساییها، زاویهٔ مناسب اهمیت بیشتری دارد، زیرا موج برگشتی معمولاً باریک و جهتدار است. اگر زاویهٔ داپلر مناسب نباشد، شدت نارسایی کمتر از مقدار واقعی دیده میشود. بنابراین پزشک همیشه چندین نما را امتحان میکند.
در نهایت، زاویهٔ داپلر یکی از مهمترین عوامل دقت اندازهگیری است و پزشک با تجربهٔ خود تلاش میکند بهترین زاویه را پیدا کند تا نتیجهٔ دقیقتری بهدست آید.
❓ چرا بعضی وقتها موجها ناقص یا نامشخص هستند؟
موج ناقص معمولاً بهدلیل مشکلات تکنیکی است، نه بیماری. یکی از دلایل اصلی ناقص بودن موج زاویهٔ نامناسب داپلر است. اگر پرتو با جریان همراستا نباشد، سرعت کمتر از مقدار واقعی ثبت میشود و موج ناقص دیده میشود. تکنسین با جابهجایی پروب تلاش میکند زاویه را اصلاح کند. این کار ممکن است چند ثانیه طول بکشد، اما نتیجهٔ آن موجی دقیقتر است.
برای بیمار، دیدن موج ناقص ممکن است نگرانکننده باشد، اما این حالت بسیار شایع است و هیچ ارتباطی با شدت بیماری ندارد. موج ناقص فقط به این معناست که دستگاه نتوانسته سیگنال کافی دریافت کند. پزشک یا تکنسین اندازهگیری را تکرار میکند تا موج کامل ثبت شود.
برای متخصصان، کیفیت Envelope اهمیت زیادی دارد. اگر Envelope کامل نباشد، سرعت پیک و گرادیان فشار قابل اعتماد نیستند. بنابراین پزشک هرگز بر اساس موج ناقص تصمیمگیری نمیکند. موج ناقص همیشه دوباره اندازهگیری میشود.
در برخی بیماران، کیفیت سیگنال ضعیف است. بافت چربی، ریههای پرهوا یا استخوانها میتوانند مانع عبور امواج صوتی شوند. در این شرایط، تکنسین از نماهای مختلف استفاده میکند تا بهترین پنجرهٔ صوتی را پیدا کند. این کار بخشی از روند طبیعی اکو است.
Gain کم نیز میتواند باعث ناقص شدن موج شود. اگر Gain پایین باشد، بخشهای کمنور موج حذف میشوند و Envelope ناقص دیده میشود. افزایش مناسب Gain معمولاً این مشکل را حل میکند. برعکس، Gain زیاد نیز میتواند موج را نامنظم کند.
در نهایت، موج ناقص معمولاً نشانهٔ مشکل در ثبت است، نه مشکل در قلب. پزشک با تجربهٔ خود این موارد را تشخیص میدهد و اندازهگیری را تکرار میکند.
❓ آیا چاقی یا مشکلات ریوی باعث خطا در داپلر میشود؟
بله، چاقی و بیماریهای ریوی میتوانند کیفیت داپلر را کاهش دهند، اما این بهمعنای «اشتباه شدن» داپلر نیست؛ بلکه به این معناست که ثبت موج دشوارتر میشود. در افراد چاق، بافت چربی قفسهٔ سینه مانع عبور امواج صوتی میشود و سیگنال ضعیفتر دیده میشود. این حالت باعث میشود موجها کمنور یا ناقص باشند. تکنسین با اعمال فشار مناسب یا تغییر نما تلاش میکند کیفیت سیگنال را بهتر کند.
در بیماران COPD، ریهها بیشازحد پرهوا هستند و هوا یکی از بدترین موانع برای عبور امواج صوتی است. بنابراین امواج داپلر بهخوبی عبور نمیکنند و موجها ممکن است نامنظم یا ناقص دیده شوند. این حالت بسیار شایع است و پزشک آن را میشناسد. بنابراین اگر موجها نامنظم باشند، بهمعنای بیماری شدید نیست؛ بلکه بهدلیل شرایط ریوی است.
برای متخصصان، این موضوع اهمیت زیادی دارد، زیرا در بیماران COPD، TR Jet ممکن است ضعیف دیده شود و فشار ریوی کمتر از مقدار واقعی ثبت شود. بنابراین پزشک از شاخصهای دیگر مثل RVOT AT یا PR slope استفاده میکند. این روشها به پزشک کمک میکنند فشار ریوی را دقیقتر تخمین بزنند.
در افراد چاق، پیدا کردن زاویهٔ مناسب دشوارتر است. بنابراین تکنسین ممکن است چندین بار پروب را جابهجا کند. این کار کاملاً طبیعی است و نشاندهندهٔ تلاش برای ثبت موج دقیق است. بنابراین بیمار نباید نگران باشد.
در نهایت، چاقی و بیماریهای ریوی میتوانند کیفیت داپلر را کاهش دهند، اما پزشک با تجربهٔ خود این محدودیتها را مدیریت میکند و از روشهای جایگزین استفاده میکند.
❓ آیا لازم است داپلر را در مرکز دیگری تکرار کنم؟
در بیشتر موارد، نیازی به تکرار داپلر در مرکز دیگر نیست، زیرا داپلر طیفی یک روش استاندارد است و اگر توسط تکنسین و پزشک باتجربه انجام شود، نتایج آن قابل اعتماد است. اما در برخی شرایط، پزشک ممکن است توصیه کند داپلر در مرکز دیگری تکرار شود، بهویژه اگر کیفیت سیگنال ضعیف باشد یا نتایج با علائم بیمار همخوانی نداشته باشد.
برای بیمار، این موضوع ممکن است بهمعنای «اشتباه بودن» داپلر بهنظر برسد، اما در واقع هدف از تکرار، افزایش دقت است. برخی بیماران پنجرهٔ صوتی ضعیفی دارند و ممکن است در یک مرکز، موجها بهخوبی ثبت نشوند. در این شرایط، تکرار داپلر در مرکز مجهزتر یا با تکنسین باتجربهتر میتواند نتیجهٔ دقیقتری بدهد.
برای متخصصان، تکرار داپلر زمانی لازم است که موجها ناقص باشند، زاویهٔ مناسب پیدا نشود یا نتایج با سایر یافتهها تناقض داشته باشد. این کار بخشی از استانداردهای تشخیصی است و بهمعنای اشتباه نیست؛ بلکه بهمعنای دقت بیشتر است.
در برخی بیماران، مثل افراد چاق یا COPD، کیفیت داپلر همیشه چالشبرانگیز است. در این شرایط، پزشک ممکن است توصیه کند داپلر در مرکز با دستگاههای پیشرفتهتر انجام شود. این کار بهمنظور بهبود کیفیت است، نه بهدلیل اشتباه بودن نتیجهٔ قبلی.
در نهایت، تکرار داپلر فقط زمانی لازم است که پزشک احساس کند نتیجهٔ دقیقتری لازم است. در بیشتر موارد، یک داپلر خوب کافی است و نیازی به تکرار نیست.