خروجی بطن چپ (LVOT) چیست، چگونه اندازهگیری میشود و چه معنایی دارد
LVOT
اصطلاح مسیر خروجی بطن چپ (Left Ventricular Outflow Tract) که به اختصار LVOT نامیده میشود، یکی از حیاتیترین بخشهای آناتومیک قلب است. این ناحیه در واقع “گلوگاه” قلب محسوب میشود؛ جایی که خون پس از انقباض بطن، تمام فشار خود را متمرکز میکند تا از طریق دریچه آئورت به سمت تمام بدن پمپ شود.
مسیر خروجی بطن چپ یا LVOT، به فضایی در داخل بطن چپ اطلاق میشود که دقیقاً زیر دریچه آئورت قرار دارد. این مسیر از دیواره بینبطنی در یک سمت و لته جلویی دریچه میترال در سمت دیگر تشکیل شده است. اهمیت این ناحیه در این است که خون پیش از خروج از قلب باید از این مجرای نسبتاً تنگ عبور کند؛ بنابراین هرگونه تغییر در ابعاد یا شکل آن میتواند کل گردش خون بدن را تحت تأثیر قرار دهد.
در فیزیولوژی طبیعی، LVOT باید کاملاً باز و منعطف باشد تا کمترین مقاومت را در برابر جریان خون ایجاد کند. در زمان انقباض قلب (سیستول)، خون با سرعت و فشار بسیار بالا از این ناحیه عبور میکند. دانشمندان با اندازهگیری سرعت خون در این نقطه، میتوانند حجم ضربهای قلب (مقدار خونی که در هر ضربان خارج میشود) را محاسبه کنند که یکی از اصلیترین شاخصهای سلامت قلب است.
پدیده “حرکت رو به جلوی دریچه میترال” (SAM) یکی از عوارض جدی در ناحیه LVOT است. در این حالت، به دلیل سرعت بالای خون در مسیر خروجی، لته دریچه میترال به داخل LVOT کشیده میشود و مسیر را سد میکند. این اتفاق نه تنها مانع خروج خون میشود، بلکه باعث نشت خون به عقب (نارسایی میترال) نیز میگردد که فشار مضاعفی به ریهها وارد میکند.
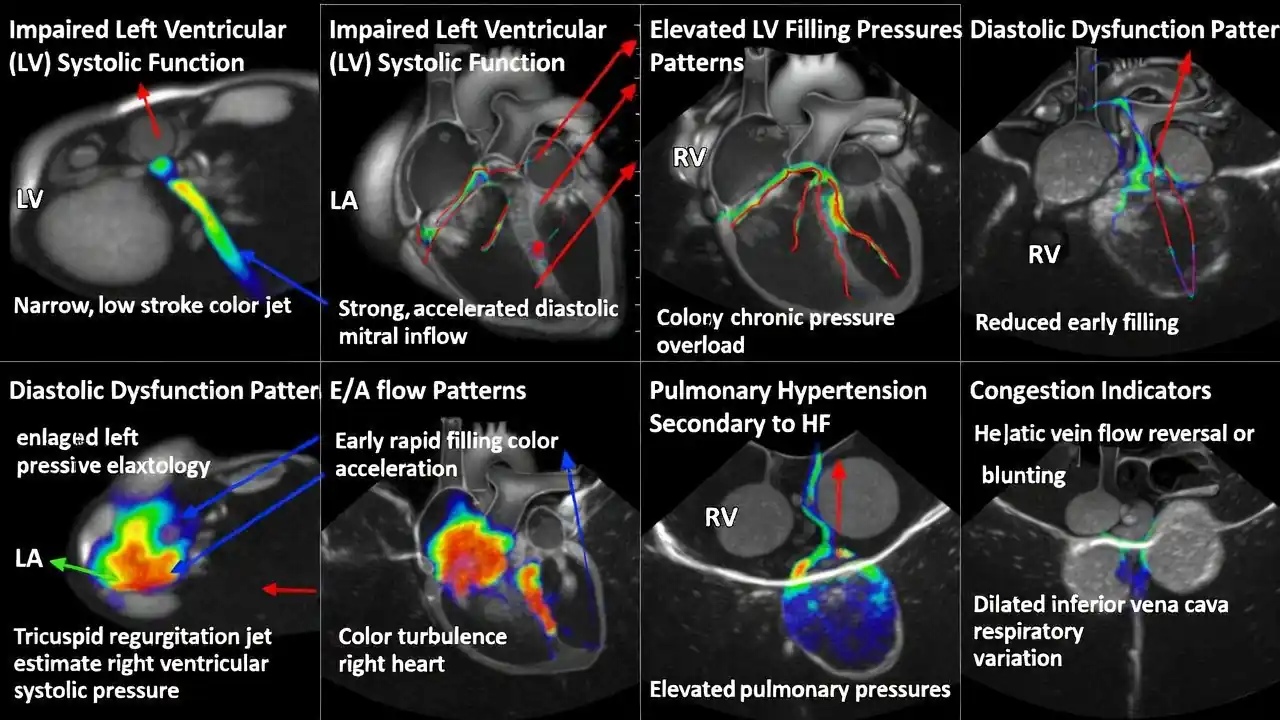
ارزیابی LVOT در اکوکاردیوگرافی با اندازهگیری دقیق قطر آن انجام میشود. پزشکان از این عدد برای محاسبه “معادله پیوستگی” استفاده میکنند تا بفهمند آیا دریچه آئورت بیمار دچار تنگی شده است یا خیر. کوچکترین اشتباه در اندازهگیری قطر این ناحیه میتواند منجر به تشخیص نادرست در مورد شدت تنگی دریچه شود؛ لذا دقت در میلیمترها در این بخش حیاتی است.
“گرادیان فشاری” در LVOT نشاندهنده اختلاف فشار قبل و بعد از این گلوگاه است. اگر مسیر خروجی تنگ باشد، سرعت خون به شدت افزایش مییابد و گرادیان فشاری بالا میرود. وجود گرادیان بالا در این ناحیه میتواند منجر به علائمی مانند سرگیجه، غش (سنکوپ) و درد قفسه سینه شود، چرا که خون کافی در هنگام فعالیت به مغز و عضلات نمیرسد.
در برخی ناهنجاریهای مادرزادی، یک غشای اضافی زیر دریچه آئورت در ناحیه LVOT رشد میکند که به آن “تنگی زیر آئورتی” میگویند. این غشاء مانند یک پرده مانع جریان خون میشود. تشخیص این لایه نازک نیازمند تصویربرداریهای دقیق است، زیرا علائم آن کاملاً شبیه تنگی خودِ دریچه آئورت است اما روش درمان جراحی آن متفاوت میباشد.
بررسی وضعیت LVOT برای جراحانی که قصد تعویض دریچه آئورت (TAVI) را دارند، بسیار سرنوشتساز است. ابعاد این مسیر تعیین میکند که چه نوع دریچه مصنوعی و با چه سایزی برای بیمار مناسب است. اگر ابعاد LVOT به درستی تخمین زده نشود، دریچه مصنوعی ممکن است به خوبی در جای خود قرار نگیرد یا باعث مسدود شدن مسیر خون شود.
پدیده “انسداد دینامیک” در LVOT به این معناست که تنگی مسیر همیشه ثابت نیست و در شرایط مختلف تغییر میکند. برای مثال، هنگام فعالیت بدنی یا مصرف برخی داروها که ضربان قلب را بالا میبرند، تنگی شدیدتر میشود. این موضوع توضیح میدهد که چرا برخی بیماران قلبی در حالت استراحت مشکلی ندارند اما با کمی فعالیت دچار تنگی نفس شدید یا غش میشوند.
در مهندسی پزشکی و مدلسازی جریان خون (همودینامیک)، LVOT به عنوان یک ناحیه با جریان “توربولانت” یا متلاطم شناخته میشود. سرعت بالای خون در این بخش میتواند به سلولهای خونی (گلبولهای قرمز) آسیب بزند و در برخی موارد باعث تخریب آنها (همولیز) شود، به ویژه اگر یک دریچه مصنوعی یا یک مانع فیزیکی در مسیر وجود داشته باشد.
نقش LVOT در تعیین “برونده قلبی” (Cardiac Output) غیرقابل انکار است. با استفاده از فرمولهای فیزیکی و با داشتن قطر LVOT و سرعت خون در آن (VTI)، پزشکان میتوانند دقیقاً بگویند قلب در هر دقیقه چند لیتر خون پمپ میکند. این عدد دقیقترین معیار برای پایش بیماران بستری در بخشهای مراقبت ویژه (ICU) است.
تغییرات هندسی در بطن چپ که ناشی از پیری یا فشار خون مزمن است، میتواند زاویه ورود خون به LVOT را تغییر دهد. این تغییر زاویه باعث میشود خون به جای حرکت مستقیم، به دیوارهها برخورد کند که منجر به ایجاد صداهای غیرطبیعی قلب (سوفل) میشود. شناسایی منشاء این صداها به پزشک کمک میکند تا بین یک بیماری جدی دریچهای و یک تغییر ساده ناشی از سن تمایز قائل شود.
در درمانهای نوین، اگر LVOT به دلیل ضخامت عضله تنگ شده باشد، از روشی به نام “تخریب الکلی دیواره” (Alcohol Septal Ablation) استفاده میشود. در این روش، پزشک با تزریق مقدار کمی الکل غلیظ به رگی که به آن بخش از دیواره خون میدهد، باعث کوچک شدن عمدی عضله میشود تا مسیر LVOT باز شده و جریان خون بهبود یابد.
مدلسازی سهبعدی LVOT با استفاده از سیتیاسکن (CT) به پزشکان اجازه میدهد تا حجم دقیق این فضا را محاسبه کنند. این کار به ویژه در مواردی که شک به وجود تودهها یا تومورهای قلبی در مسیر خروجی وجود دارد، بسیار کمککننده است. هرگونه توده در این مسیر میتواند مانند یک دریچه یکطرفه عمل کرده و ناگهان مسیر خون را کاملاً مسدود کند.
در نهایت، LVOT یا مسیر خروجی بطن چپ، شاهراهی است که تمام توان قلبی از آن عبور میکند. درک صحیح از کالبدشناسی و فیزیولوژی این ناحیه، کلید تشخیص بسیاری از بیماریهای پیچیده قلبی است. پایش دقیق این گلوگاه به پزشکان اجازه میدهد تا پیش از بروز آسیبهای جبرانناپذیر به عضله قلب، مداخلات درمانی لازم را انجام دهند.