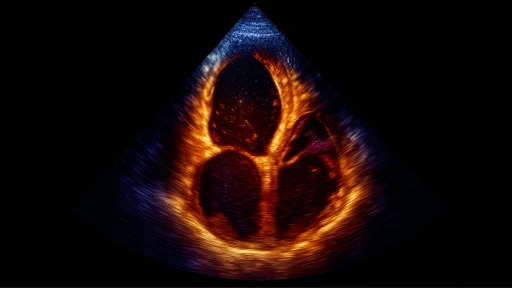
آکینزی (Akinesia) چیست و چه معنایی در اکو دارد
Akinesia
اصطلاح بیجنبشی (Akinesia) در کالبدشناسی عملکردی قلب، به معنای فقدان کامل حرکت در بخشی از دیواره بطن چپ است. این وضعیت فراتر از یک ضعف ساده بوده و نشاندهنده آن است که قطعه مورد نظر در طول چرخه انقباضی قلب، هیچگونه مشارکتی در پمپاژ خون ندارد.
بیجنبشی وضعیتی است که در آن بخشی از دیواره عضلانی قلب در مرحله انقباض (Systole) ثابت میماند. در حالی که سایر بخشهای قلب به سمت داخل حرکت میکنند تا خون را با فشار خارج کنند، ناحیه آکینتیک (بیجنبش) هیچ حرکتی از خود نشان نمیدهد و حتی ممکن است ضخیم نشود. این گسیختگی در هماهنگی حرکتی، باعث افت شدید بازده قلبی و افزایش فشار به سایر بخشهای سالم میشود.
علت اصلی بروز بیجنبشی، انسداد کامل و طولانیمدت یکی از سرخرگهای کرونری است که منجر به مرگ سلولهای عضلانی در آن ناحیه شده است. وقتی خونرسانی به مدت طولانی قطع شود، بافت فعال ماهیچهای از بین رفته و جای خود را به بافت پیوندی یا جوشگاه (Scar) میدهد. این بافت جدید، خاصیت انقباضی ندارد و مانند یک وصله غیرفعال در بدنه قلب باقی میماند که به آن اصطلاحاً سکته قلبی وسیع گفته میشود.
در بررسیهای تصویری مانند اکوکاردیوگرافی، بیجنبشی با دو ویژگی اصلی شناخته میشود: عدم حرکت به سمت مرکز و عدم افزایش ضخامت دیواره. در بافت سالم، دیواره قلب هنگام انقباض ضخیم میشود، اما در ناحیه آکینتیک، دیواره معمولاً نازک باقی میماند. این نازکی مزمن نشاندهنده آن است که آسیب قدیمی بوده و بافت عضلانی تحلیل رفته است.
بیجنبشی لزوماً به معنای مرگ همیشگی بافت نیست و گاهی میتواند ناشی از پدیده “خوابرفتگی شدید” (Severe Hibernation) باشد. در این حالت، سلولها زنده هستند اما به قدری انرژی کمی دریافت میکنند که ترجیح میدهند هیچ حرکتی نداشته باشند تا از مرگ کامل جلوگیری کنند. تشخیص تفاوت بین بافت مرده (فیبروز) و بافت خوابرفته برای تعیین استراتژی جراحی بسیار حیاتی است.
وجود ناحیه بیجنبش در قلب، خطر تشکیل لختههای خونی در داخل بطن (Thrombus) را به شدت افزایش میدهد. از آنجا که خون در مجاورت دیوارهای که حرکت نمیکند دچار رکود میشود، احتمال لخته شدن آن بالا میرود. اگر این لختهها کنده شوند و به سمت مغز حرکت کنند، میتوانند باعث سکته مغزی شوند؛ به همین دلیل بیماران دچار آکینزی اغلب نیازمند داروهای ضد انعقاد خون هستند.
از نظر مکانیکی، بیجنبشی باعث میشود که قلب برای جبران کمبود عملکرد ناحیه آسیبدیده، دچار تغییر شکل یا بازسازی (Remodeling) شود. بخشهای سالم قلب مجبور میشوند با قدرت بیشتری منقبض شوند و به مرور زمان دچار کشیدگی و گشادشدگی میشوند. این فرآیند جبرانی در ابتدا مفید است، اما در درازمدت منجر به بزرگ شدن قلب و نارسایی پیشرونده میگردد.
محل وقوع بیجنبشی در پیشآگهی بیماری بسیار مهم است. برای مثال، آکینزی در ناحیه نوک قلب (Apex) ممکن است تأثیر کمتری نسبت به آکینزی در دیوارههای میانی داشته باشد. با این حال، اگر بیجنبشی در دیواره جلویی قلب رخ دهد، به دلیل وسعت زیاد این ناحیه، معمولاً کسر تخلیه قلب به شدت افت کرده و بیمار با علائم نارسایی شدید مواجه میشود.
تشخیص قطعی میزان وسعت بیجنبشی امروزه با استفاده از امآرآی قلب (Cardiac MRI) با تزریق ماده حاجب انجام میشود. این روش دقیقترین راه برای تعیین میزان بافت جوشگاه (Scar) است. اگر ماده حاجب در لایههای دیواره نفوذ کند، نشاندهنده مرگ بافت است و اگر نفوذ نکند، امید به بازگشت حرکت با انجام عمل بایپس یا فنرگذاری وجود دارد.
یکی از عوارض جدی و مزمن بیجنبشی، تبدیل شدن آن به دیسکینزی یا آنوریسم قلبی است. وقتی دیوارهای برای مدت طولانی حرکت نکند و تحت فشار بالای خون داخل بطن باشد، ممکن است به تدریج لایه لایه شده و به سمت بیرون برجسته شود. این برآمدگی دائمی، نه تنها حرکت ندارد، بلکه مانند یک کیسه اضافی، بخشی از خون را در خود نگه میدارد و کارایی قلب را باز هم کمتر میکند.
در بیماران دچار بیجنبشی، ضربانهای نامنظم و خطرناک قلبی (Arrhythmia) شایع است. مرز بین بافت سالم که جریان الکتریکی را عبور میدهد و بافت آکینتیک که نارسانا است، میتواند کانون ایجاد اتصال کوتاههای برقی باشد. این اختلالات برقی گاهی منجر به ایست قلبی میشوند که مدیریت آن نیازمند کاشت دستگاههای شوکدهنده داخلی (ICD) است.
مدیریت دارویی در موارد بیجنبشی بر کاهش فشار روی قلب متمرکز است. داروهایی نظیر مهارکنندههای آنزیم مبدل آنژیوتانسین (ACE inhibitors) با جلوگیری از گشاد شدن بیشتر بطن، سعی میکنند ابعاد قلب را ثابت نگه دارند. این داروها به نوعی از تغییر شکل فیزیکی قلب که ناشی از وجود قطعه بیجنبش است، جلوگیری میکنند.
توانبخشی قلبی در بیماران دچار آکینزی باید با احتیاط فراوان انجام شود. از آنجا که بخشی از قلب در فعالیتهای سنگین همراهی نمیکند، فشار مضاعفی به بخشهای دیگر وارد میشود. با این حال، ورزشهای سبک و کنترلشده میتوانند به تقویت بخشهای سالم و بهبود اکسیژنگیری عضلات محیطی کمک کنند تا بار کاری قلب کاهش یابد.
در موارد بسیار پیشرفته که بیجنبشی بخش بزرگی از بطن چپ را درگیر کرده است، روشهای بازسازی جراحی بطن (SVR) مطرح میشود. در این جراحیها، بخشهای بیجنبش و مرده از بدنه قلب جدا شده یا با بخیههای مخصوص جمع میشوند تا ابعاد بطن کوچکتر شده و شکل هندسی قلب به حالت مخروطی نزدیکتر شود.
پیشرفتهای جدید در حوزه سلولهای بنیادی، امیدی برای درمان بیجنبشی ایجاد کرده است. دانشمندان در تلاشند تا با تزریق سلولهای زایا به درون بافت آکینتیک، سلولهای مرده را جایگزین کرده یا حداقل باعث تشکیل رگهای جدید شوند. اگرچه این روشها هنوز در مراحل پژوهشی هستند، اما هدف نهایی آنها تبدیل یک دیواره بیجنبش به یک دیواره متحرک است.
در نهایت، بیجنبشی دیواره قلب نمادی از یک آسیب ساختاری عمیق است که نیازمند مراقبتهای مستمر و دقیق پزشکی میباشد. اگرچه بافت مرده به راحتی احیا نمیشود، اما با مدیریت صحیح عوامل خطر و استفاده از تکنولوژیهای نوین، میتوان از پیشرفت آسیب جلوگیری کرد و کیفیت زندگی بیمار را در سطحی مطلوب نگه داشت.