خلاصه💔
سندروم قلب شکسته که در متون تخصصی پزشکی با نام کاردیومیوپاتی تاکوتسوبو (Takotsubo Cardiomyopathy) شناخته میشود، یکی از روشنترین نمونههای ارتباط مستقیم میان روان و قلب است. در این وضعیت، بیمار با تابلویی شبیه سکته قلبی (درد ناگهانی قفسه سینه، تنگی نفس، تغییرات نوار قلب) به اورژانس مراجعه میکند، اما الگوی درگیری قلب و عروق کرونر با سکته کلاسیک تفاوت دارد.
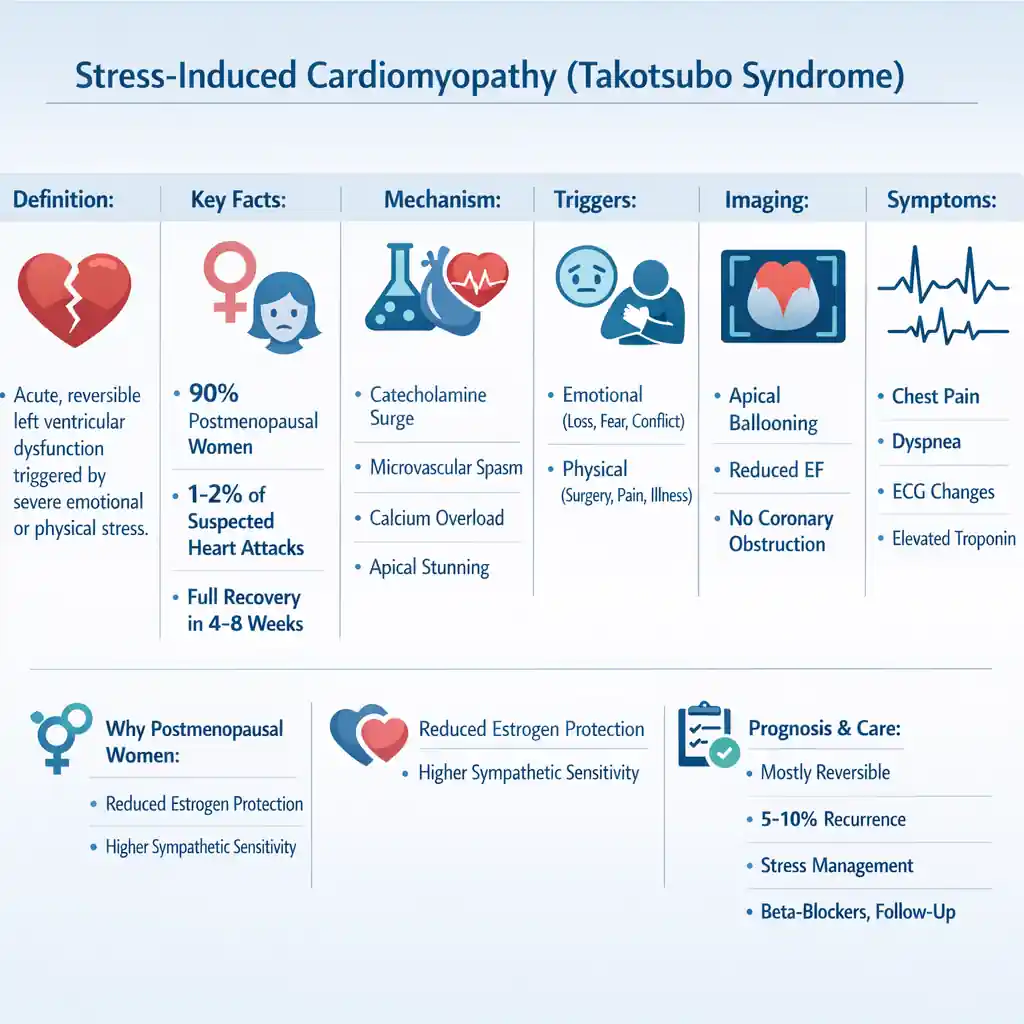
تاکوتسوبو یک وضعیت قلبی حاد و معمولاً موقت است که اغلب پس از یک استرس شدید عاطفی (مثل سوگ، جدایی، شوک احساسی) یا استرس فیزیکی (مثل عفونت شدید یا تروما) رخ میدهد. مکانیسم آن فقط «یک موج آدرنالین» ساده نیست؛ بلکه ترکیبی از ترشح شدید کاتکولآمینها، اختلال میکرووسکولار، اسپاسم عروق کرونر و حساسیت خاص عضله قلب (بهویژه در زنان یائسه) است که در کنار هم باعث نوعی «فلج گذرای عضله قلب» میشوند.
در این سندروم، برخلاف سکته قلبی کلاسیک که معمولاً ناشی از انسداد یک رگ کرونر است، عروق کرونر اغلب بازند یا فقط تنگی خفیف دارند. بخشهایی از قلب چپ – بهویژه ناحیه اپیکال (نوک قلب) – بهطور موقت از انقباض میافتند و شکل قلب به صورت بالون یا الگوهای دیگر در میآید. همین تغییر شکل است که نام «تاکوتسوبو» (کوزهٔ ماهیگیری ژاپنی با دهانه تنگ و بدنه گشاد) را الهام داده است.
تا سالها تصور میشد تاکوتسوبو یک وضعیت نسبتاً بیخطر و کاملاً برگشتپذیر است، اما مطالعات بزرگ و متاآنالیزهای اخیر نشان دادهاند که فاز حاد آن میتواند به اندازهٔ سکته قلبی جدی باشد. مرگومیر بیمارستانی حدود ۴ تا ۵ درصد گزارش شده و حدود ۲۰ درصد بیماران در فاز حاد دچار عوارضی مانند نارسایی شدید قلب، آریتمیهای خطرناک یا لخته داخل قلب میشوند. بنابراین، این سندروم به هیچوجه یک «داستان رمانتیک بیخطر» نیست.
از نظر پیشآگاهی، در حدود ۹۵ درصد بیماران، شکل قلب و قدرت پمپاژ آن طی ۴ تا ۸ هفته بهطور قابلتوجهی به حالت طبیعی برمیگردد، اما این به معنای صفر شدن کامل خطر نیست. مطالعات طولانیمدت نشان دادهاند که مرگومیر چندساله در برخی گروهها میتواند مشابه بیماران سکته قلبی باشد و احتمال عود در طول زندگی حدود ۱۰ تا ۱۵ درصد است.
از نظر اپیدمیولوژیک، حدود ۹۰ درصد موارد در زنان، عمدتاً در سنین یائسگی و بالاتر از ۵۵ سال دیده میشود. بخشی از این حساسیت به تغییرات هورمونی (مانند کاهش استروژن) و تفاوتهای محور مغز–قلب نسبت داده میشود. همچنین، وجود اختلالات روانپزشکی مانند اضطراب، افسردگی یا PTSD و برخی بیماریهای نورولوژیک میتواند ریسک ابتلا را افزایش دهد. حدود ۱ تا ۲ درصد بیمارانی که با تشخیص اولیه «سکته قلبی» به اورژانس میآیند، در نهایت مشخص میشود که دچار تاکوتسوبو بودهاند.
اکوکاردیوگرافی یکی از مهمترین ابزارهای تصویربرداری غیرتهاجمی در ارزیابی بیمارانی است که با درد قفسه سینه و علائم مشابه سکته قلبی مراجعه میکنند. در سندروم تاکوتسوبو، اکوکاردیوگرافی ترانستوراسیک (TTE) معمولاً الگوی مشخصی از اختلال حرکتی دیواره بطن چپ را نشان میدهد که بهصورت «بالونی شدن اپکس» و کاهش انقباض در نواحی میانی و انتهایی بطن دیده میشود، در حالی که در سکته قلبی کلاسیک این اختلالات معمولاً با قلمرو یک شریان کرونری خاص تطابق دارند.
علاوه بر آن، اکوکاردیوگرافی پیشرفته مانند اکوی داپلر، استرین اکوکاردیوگرافی (Speckle Tracking) و در برخی موارد اکوی ترانسازوفاژیال (TEE) میتواند عملکرد دقیق عضله قلب، الگوی کرنش میوکارد و وجود عوارضی مانند نارسایی دریچهای یا ترومبوس داخل بطن را ارزیابی کند.
این اطلاعات برای افتراق سندروم تاکوتسوبو از انفارکتوس میوکارد اهمیت حیاتی دارد، زیرا مسیر درمان و پیگیری این دو بیماری متفاوت است و تشخیص سریع میتواند از اقدامات درمانی غیرضروری یا تأخیر در درمان مناسب جلوگیری کند. اگر شما یا اطرافیانتان دچار علائمی مانند درد ناگهانی قفسه سینه، تنگی نفس، تعریق سرد یا احساس فشار در سینه شدهاید، توصیه میشود برای ارزیابی دقیق و انجام بررسیهای تخصصی قلب، در اسرع وقت به کلینیک ما مراجعه کنید تا با استفاده از روشهای تشخیصی پیشرفته، وضعیت قلب شما بهطور کامل بررسی شود.
تصویربرداری پیشرفته مانند MRI قلب نشان داده است که حتی پس از بهبودی ظاهری، ممکن است در برخی بیماران تغییرات ظریف مانند ادم حاد در فاز اولیه و فیبروز خفیف یا اختلال پایدار در پارامترهای باقی بماند. از نظر بالینی، بسیاری از بیماران به زندگی روزمره برمیگردند، اما گروهی ممکن است در درازمدت درجاتی از خستگی، تپش قلب یا کاهش ذخیره قلبی را تجربه کنند. درمان، برخلاف سکته قلبی که بر باز کردن رگ متمرکز است، بیشتر بر حمایت از عملکرد قلب، کنترل عوارض و مدیریت استرس و عوامل روانی–جسمی زمینهای تکیه دارد.
🔵مقدمه
کاردیومیوپاتی ناشی از استرس—معروف به سندرم قلب شکسته یا کاردیومیوپاتی تاکوتسوبو (Takotsubo Cardiomyopathy)—نمونهای از پیچیدگی حیرتانگیز تعامل میان ذهن، دستگاه عصبی خودگردان، هورمونها و پاتوفیزیولوژی قلب است. این وضعیت که نخستین بار در سال ۱۹۹۰ در ژاپن توصیف شد، امروزه حدود ۱ تا ۲ درصد کل بیماران مشکوک به سکته قلبی را تشکیل میدهد؛ اما در زنان یائسه این رقم به ۸ تا ۱۰ درصد نیز میرسد. در میان کل بیماران، ۸۸ تا ۹۲ درصد را زنان بالای ۵۵ سال تشکیل میدهند؛ این نسبت، یکی از شدیدترین تفاوتهای جنسیتی در تمام بیماریهای قلبی است و نشاندهنده حساسیت چشمگیر قلب زنان یائسه به تنشهای شدید است.
در این سندروم، برخلاف سکته قلبی کلاسیک که معمولاً ناشی از انسداد یک رگ کرونر است، عروق کرونر اغلب بازند یا فقط تنگی خفیف دارند. بخشهایی از قلب چپ – بهویژه ناحیه اپیکال (نوک قلب) – بهطور موقت از انقباض میافتند و شکل قلب به صورت بادکنک شدگی یا الگوهای دیگر در میآید. همین تغییر شکل است که نام «تاکوتسوبو» (کوزهٔ ماهیگیری ژاپنی با دهانه تنگ و بدنه گشاد) را الهام داده است.
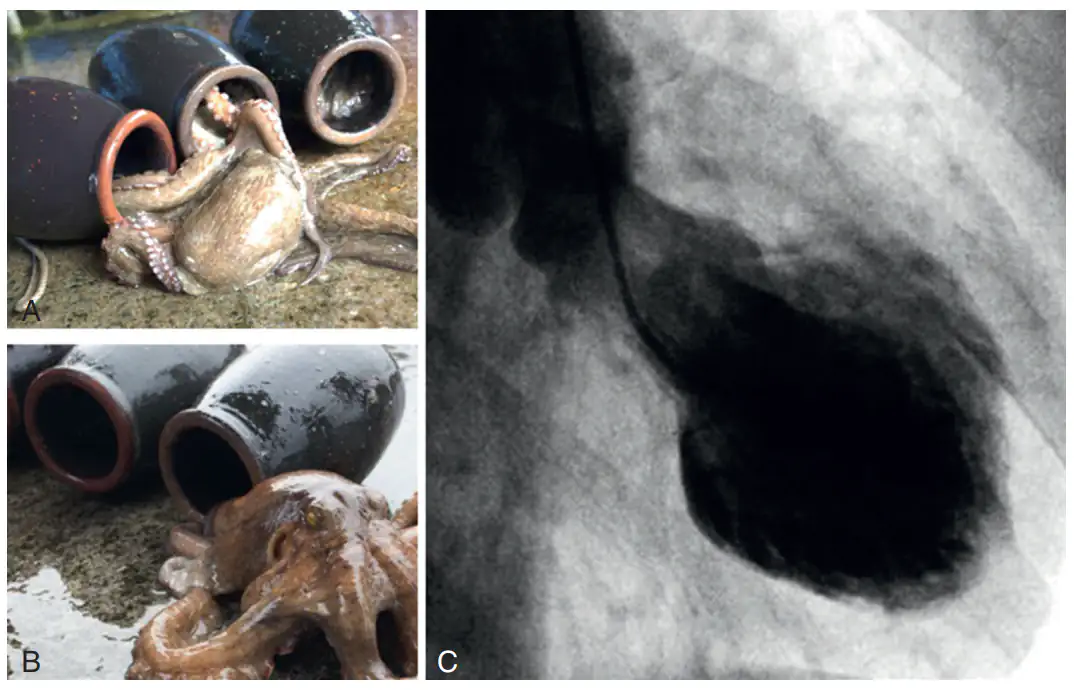
C: ونتیریکولوگرافی (آنژیوگرافی با کاتتر و حاجب) بطن چپ در حالت سیستول مربوط به بیماری که دچار کاردیومیوپاتی تاکوتسوبو شده است.
🔵اهمیت تشخیص افتراقی سندروم قلب شکسته و سکته قلبی
تشخیص و افتراق بین سکتهٔ قلبی و سندروم تاکوتسوبو (قلب شکسته) برای پزشکان اهمیت بسیار زیادی دارد، زیرا این دو بیماری با وجود شباهت زیاد در علائم اولیه، از نظر علت، روند بیماری و شیوهٔ درمان تفاوتهای اساسی دارند. هر دو ممکن است با درد شدید قفسهٔ سینه، تنگی نفس، تغییرات نوار قلب و افزایش آنزیمهای قلبی ظاهر شوند و در نگاه اول شبیه یک سکتهٔ قلبی به نظر برسند. به همین دلیل اگر بررسی دقیق انجام نشود، احتمال اشتباه در تشخیص وجود دارد.
یکی از مهمترین تفاوتها در علت بیماری است. در سکتهٔ قلبی معمولاً یک لخته خون باعث انسداد یکی از رگهای کرونر میشود و در نتیجه بخشی از عضلهٔ قلب دچار آسیب دائمی یا مرگ سلولی میگردد. اما در سندروم تاکوتسوبو معمولاً انسداد واقعی در رگهای قلب وجود ندارد؛ بلکه استرس شدید جسمی یا روانی باعث اختلال موقت در عملکرد عضلهٔ قلب میشود. در این حالت عضلهٔ قلب معمولاً پس از مدتی به حالت طبیعی بازمیگردد.
اهمیت دیگر تشخیص صحیح در انتخاب درمان مناسب است. در سکتهٔ قلبی هدف اصلی درمان، باز کردن سریع رگ مسدود شده از طریق آنژیوپلاستی یا داروهای حلکنندهٔ لخته است تا از مرگ بیشتر عضلهٔ قلب جلوگیری شود. اما در تاکوتسوبو چنین انسدادی وجود ندارد و درمان بیشتر به صورت حمایتی و کنترل علائم انجام میشود. بنابراین اگر بیماری که تاکوتسوبو دارد مانند سکتهٔ قلبی درمان شود، ممکن است داروها یا اقدامات غیرضروری دریافت کند.
از سوی دیگر، اگر سکتهٔ قلبی به اشتباه تاکوتسوبو تشخیص داده شود، ممکن است باز کردن رگ قلب با تأخیر انجام شود و این موضوع میتواند باعث آسیب دائمی به عضلهٔ قلب یا حتی مرگ بیمار شود. به همین دلیل پزشکان برای افتراق این دو بیماری از روشهای مختلفی مانند آنژیوگرافی، اکوکاردیوگرافی، MRI قلب و آزمایشهای خونی استفاده میکنند.
در نهایت، تشخیص درست این دو بیماری برای پیشآگهی و مراقبتهای آیندهٔ بیمار نیز اهمیت دارد. بیماران مبتلا به سکتهٔ قلبی معمولاً نیازمند درمانهای طولانیمدت برای پیشگیری از سکتههای بعدی هستند، در حالی که در سندروم تاکوتسوبو اغلب عملکرد قلب طی هفتهها یا ماهها بهبود مییابد. بنابراین شناخت دقیق تفاوتها به پزشکان کمک میکند تا بهترین درمان و پیگیری را برای هر بیمار انتخاب کنند.
🔵بررسی فیزیولوژیک سندروم قلب شکسته
کاردیومیوپاتی تاکوتسوبو یا سندروم قلب شکسته زیرمجموعه گروه گستردهتری از عوارض قلبی است که کاردیومیوپاتی ناشی از استرس خوانده میشوند. این اختلال حاد، برگشتپذیر و قابل ترمیم است که در آن بخشی از عضله قلب—اغلب نوک بطن چپ—بهطور ناگهانی توان انقباضی خود را از دست میدهد. سه ویژگی بنیادی در همه بیماران مشترک است:
-
- شروع ناگهانی پس از استرس شدید (عاطفی یا جسمی)
- اختلال بارز در حرکت دیواره بطن چپ با الگوی مشخصی از «بادکنکی شدن»
- عدم وجود انسداد قابل توجه در رگهای کرونر در آنژیوگرافی
این سه ویژگی، سندروم قلب شکسته را از سکته قلبی کلاسیک جدا میکند.
بر اساس دادههای گردآوریشده از ایالات متحده، اروپا و ژاپن:
-
- ۹۰٪ بیماران، زن هستند.
- میانگین سنی بیماران ۶۷ تا ۷۰ سال است.
- حدود ۷۰٪ موارد پس از یک استرس عاطفی شدید ایجاد میشود.
- ۲۵ تا ۳۰٪ موارد پس از یک استرس جسمانی مانند جراحی، عفونت شدید یا درد شدید رخ میدهد.
- مرگومیر بیمارستانی حدود ۲ تا ۵٪ است (بسیار کمتر از سکته قلبی).
- بازگشت عملکرد قلب در ۹۵٪ بیماران طی ۴ تا ۸ هفته کامل میشود.
- احتمال عود ۵ تا ۱۰٪ است.
این ارقام نشان میدهند که هرچند بیماری گذراست، اما دوره حاد میتواند خطرناک باشد و نیازمند مراقبت دقیق است. پدیده Takotsubo یک بیماری واحد نیست؛ بلکه حاصل اتصال چندین مسیر فیزیولوژیک است:
⚫طوفان کاتکولآمینها (Adrenaline Surge)
در پاسخ به تنش شدید، بدن دوزی عظیم از هورمونهای سمپاتیک آزاد میکند:
-
- آدرنالین تا ۲ تا ۳ برابر سطح طبیعی
- نورآدرنالین تا ۵ برابر سطح پایه
- افزایش ناگهانی دوپامین و کورتیزول
این جهش هورمونی سه پیامد ویرانگر دارد:
-
- اسپاسم رگهای کوچک قلب (microvascular spasm)
- اختلال در اکسیژنرسانی مویرگی
- ورود بیشازحد کلسیم به سلولهای قلب ← «stunning myocardial»
⚫حساسیت بیشتر قلب زنان یائسه
استروژن از قلب در برابر کاتکولآمینها محافظت میکند. در یائسگی، با کاهش شدید استروژن:
-
- گیرندههای بتا-آدرنرژیک حساستر میشوند
- انقباض غیرطبیعی رگها بیشتر رخ میدهد
- تابآوری قلب در برابر تنش پایین میآید
این وضعیت علت اصلی نسبت ۹۰ درصدی ابتلا در زنان است. نوک بطن چپ (apex) تراکم بیشتری از گیرندههای بتا دارد؛ بنابراین تحت «بار هورمونی» شدید، سریعتر دچار ماتزدگی میشود. این موضوع شکل «بادکنکی» قلب را توضیح میدهد. مطالعات نشان میدهد جریان خون در مویرگهای قلب هنگام استرس شدید تا ۳۰ درصد کاهش مییابد؛ این کمبود اکسیژن بهطور موقت کار قلب را مختل میکند.
⚫تظاهرهای تصویربرداری و یافتههای تشخیصی
🟡 اکوکاردیوگرافی
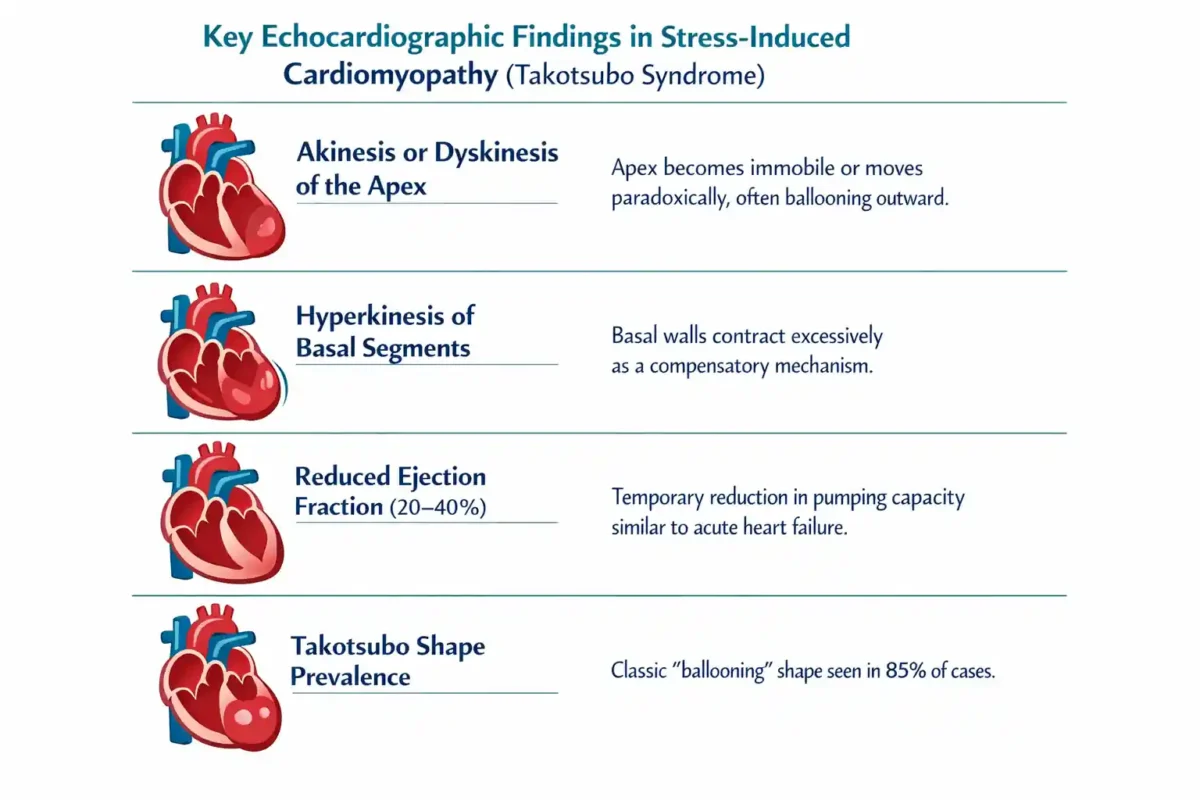
اکوکاردیوگرافی مهمترین روش تشخیصی است. الگوی کلاسیک شامل:
- Akinesis یا Dyskinesis در ناحیه apex : در کاردیومیوپاتی ناشی از استرس، بخش نوکی بطن چپ (apex) بیش از همه تحتتأثیر طوفان کاتکولآمینها قرار میگیرد. این بخش تراکم بالاتری از گیرندههای بتا دارد و در نتیجه نسبت به استرس هورمونی حساستر است. Akinesis به معنی بیحرکتی کامل دیواره در این ناحیه است، در حالیکه Dyskinesis به حرکت غیرطبیعی یا برعکس جهت انقباض طبیعی اشاره دارد. این اختلال حرکتی سبب میشود که apex هنگام انقباض بهجای کوچکشدن، یا اصلاً حرکت نکند یا حتی برآمده شود. این همان الگوی کلاسیکی است که در اکوکاردیوگرافی باعث ظاهر «بادکنکی» (ballooning) میشود.
- عملکرد بیشازحد بخشهای پایهای : در مقابل ناتوانی apex، نواحی پایهای بطن چپ (basal segments) معمولاً دچار یک حالت hyperkinesia یا «تحرک بیشازحد» میشوند. این عملکرد جبرانی است: یعنی بخشهای سالمتر تلاش میکنند با انقباض قویتر ناتوانی apex را جبران کنند تا توان پمپاژ قلب حفظ شود. این انقباض بیشازحد در اکو بهصورت حرکت سریع و بارز دیوارههای پایهای دیده میشود. همین تضاد میان بیحرکتی apex و بیشفعالی پایهها تصویر کلاسیک Takotsubo را ایجاد میکند. عملکرد بیشازحد بخشهای پایهای نهتنها نشانه آسیب قسمتهای دیگر است، بلکه کمک میکند بیمار در همان ساعات اول، علائم شدیدی مانند شوک قلبی پیدا نکند.
- کاهش EF تا ۲۰ تا ۴۰ درصد : کاهش توان پمپاژ قلب، که با کاهش EF (fraction ejection) مشخص میشود، نتیجه مستقیم اختلال حرکت دیواره قلب است. در حالت طبیعی EF حدود ۵۵ تا ۶۵ درصد است؛ اما در سندرم Takotsubo، به دلیل بیحرکتی apex و کار نامتقارن بطن چپ، EF ممکن است به ۲۰ تا ۴۰ درصد برسد. این مقدار مشابه نارسایی حاد قلب است، اما بهطور مهمی قابل برگشت است. کاهش EF باعث بروز علائم تنفسی، خستگی، افت فشار خون و گاهی ادم ریه میشود؛ با این حال، با فرونشستن اثر کاتکولآمینها و بازگشت تدریجی عملکرد عضله قلب، EF معمولاً ظرف چند هفته دوباره طبیعی میشود.
در ۸۵٪ موارد، شکل «تاکوتسوبو» (بادکنکیشدن) دیده میشود.

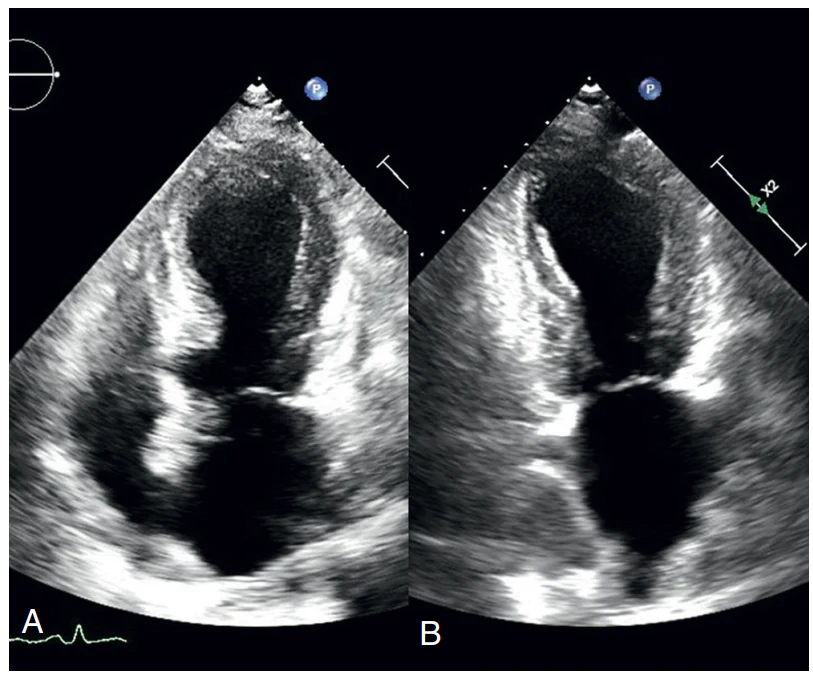
تصویر: زنی ۶۲ ساله با درد قفسه سینه که پس از یک موقعیت استرسزا مراجعه کرده است. در نوار قلب او افت قطعه ST در لیدهای جلویی قفسه سینه دیده میشود، اما در آنژیوگرافی رگهای کرونر طبیعی و بدون انسداد هستند.
A) در تصویر اکوکاردیوگرافی از نمای اپیکال پنجحفرهای (نمایی از قلب که پنج بخش اصلی قلب را نشان میدهد) در زمان سیستول (مرحله انقباض قلب)، حالت کلاسیک بادکنکی شدن نوک بطن چپ دیده میشود. این حالت به علت بیحرکتی یا حرکت غیرطبیعی (آکینزی یا دیسکینزی) در نیمهٔ اپیکال بطن چپ ایجاد شده است، در حالی که بخشهای قاعدهای قلب به طور طبیعی منقبض میشوند.
فلش نشان میدهد که لت قدامی دریچه میترال در هنگام انقباض قلب به سمت جلو حرکت میکند. این پدیده نشانهای از انسداد مسیر خروج خون از بطن چپ است که به آن انسداد مسیر خروجی بطن چپ (LVOT obstruction) گفته میشود.
B) در ثبت داپلر موج پیوسته (Continuous‑wave Doppler؛ روشی در اکو برای اندازهگیری سرعت جریان خون) از مسیر خروجی بطن چپ، یک الگوی طیفی مشخص به شکل خنجر (dagger‑shaped) دیده میشود. این الگو نشان میدهد که با پیشرفت سیستول، شدت انسداد مسیر خروج خون از بطن چپ به تدریج و سریع افزایش مییابد.
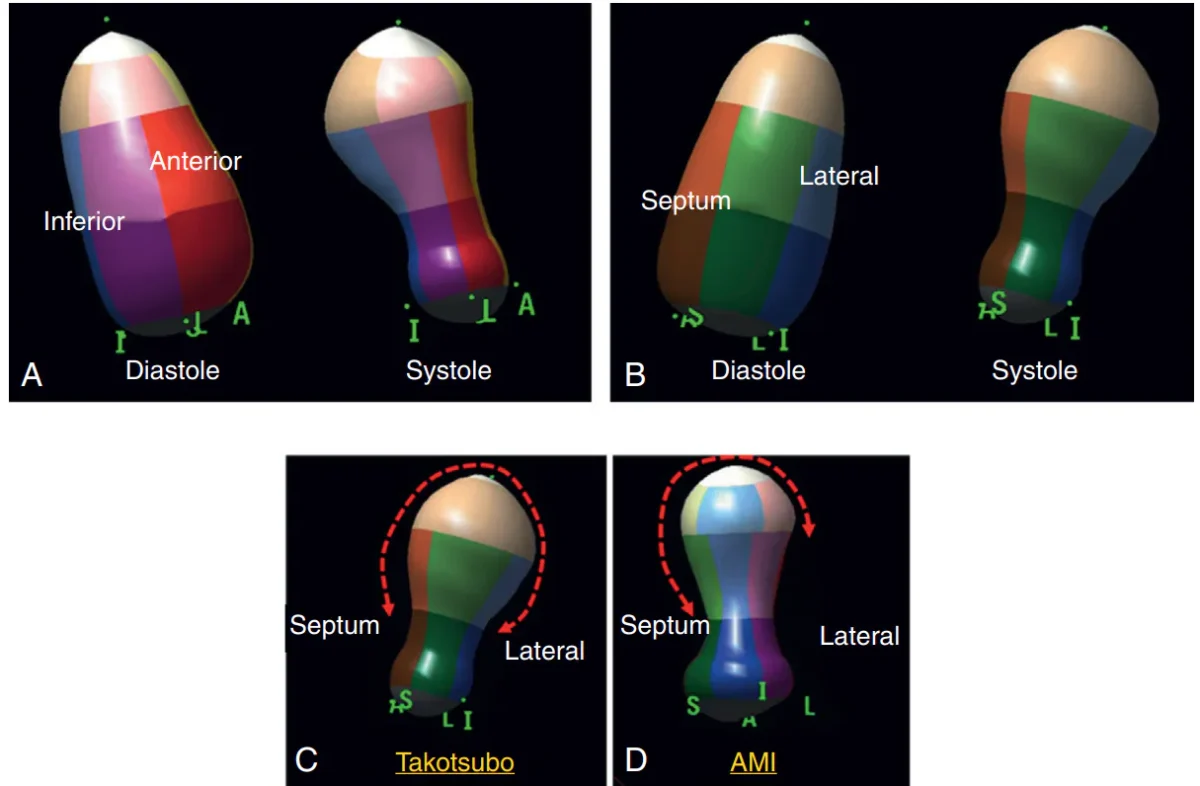
تصاویر حجمیِ بطن چپ با اکوکاردیوگرافی سهبعدی در نوع «بادکنکی شدن ناحیهٔ اپیکال» در کاردیومیوپاتی تاکوتسوبو (A,B,C) و سکته قلبی حاد (D) . در قسمت C و D مقایسهای بین حالت بادکنکی شدن اپیکال و سکته قلبی حاد در ناحیهٔ خونرسانیِ شریان نزولی قدامی (LAD) انجام شده است. در بیماری تاکوتسوبو، اختلال حرکت دیوارهٔ قلب (که با فلشهای نقطهچین قرمز نشان داده شده) فراتر از محدودهای است که معمولاً توسط شریان LAD تغذیه میشود؛ به عبارت ساده، ناحیهٔ بیشتری از بطن چپ حرکت غیرطبیعی دارد و این امر کمک میکند تا تاکوتسوبو از سکتهٔ قلبی واقعی تشخیص داده شود.
این تصاویر در نمای چهارحفرهای و دُوحفرهای از ناحیهٔ اپیکال (نوک قلب) گرفته شدهاند و با استفاده از اکوی سهبعدی دو نمایه (3D bi‑plane) تهیه شدهاند.
🟡نوار قلب (ECG)
🔶اغلب شبیه سکته قلبی:
در کاردیومیوپاتی ناشی از استرس، تغییرات نوار قلب (ECG) در بسیاری از بیماران بسیار شبیه سکته قلبی حاد (بهویژه STEMI) دیده میشود. بیمار ممکن است درد قفسه سینه، تنگی نفس و تغییرات الکتریکی مشابه انسداد عروق کرونر داشته باشد، به همین دلیل در مرحله اول معمولاً پزشکان احتمال سکته قلبی را مطرح میکنند. تفاوت اصلی این است که در آنژیوگرافی، برخلاف سکته واقعی، انسداد قابلتوجهی در عروق کرونر دیده نمیشود.
🔶ST elevation در ۴۰ تا ۵۰٪ بیماران:
در حدود نیمی از بیماران، قطعه ST در نوار قلب بالا میرود. این بالا رفتن معمولاً در لیدهای قدامی (مانند V2 تا V5) دیده میشود و میتواند بسیار شبیه الگوی سکته قلبی قدامی باشد. این تغییر به علت اختلال موقت عملکرد عضله قلب و آسیب متابولیک سلولهای میوکارد ایجاد میشود، نه به دلیل بسته شدن یک رگ کرونری.
🔶معکوس شدن موج T (تا ۸۰٪):
در بسیاری از بیماران، پس از مرحله اولیه بیماری یا حتی چند ساعت بعد، موج T در نوار قلب معکوس میشود. این تغییر نشاندهنده اختلال در فرآیند بازقطبی شدن (repolarization) سلولهای عضله قلب است. معکوس شدن موج T میتواند گسترده باشد و گاهی چند روز یا حتی چند هفته باقی بماند، حتی زمانی که علائم بیمار در حال بهبود است.
🔶طولانی شدن QT در یکسوم بیماران:
در حدود یکسوم بیماران فاصله QT در نوار قلب طولانی میشود. فاصله QT نمایانگر مدت زمان دپولاریزاسیون و رپولاریزاسیون بطنهاست. طولانی شدن آن میتواند خطر برخی آریتمیهای خطرناک مانند torsades de pointes را افزایش دهد، بنابراین در فاز حاد بیماری معمولاً بیمار تحت پایش دقیق قلبی قرار میگیرد.
🔶گاهی Q کاذب:
در برخی موارد، موج Q در نوار قلب ظاهر میشود که شبیه موج Q ناشی از سکته قلبی است، اما در واقع نشاندهنده نکروز دائمی عضله قلب نیست. به همین دلیل به آن «موج Q کاذب» گفته میشود. این موج معمولاً با بهبود عملکرد قلب در هفتههای بعد کاهش مییابد یا ناپدید میشود، برخلاف موج Q واقعی در سکته قلبی که اغلب پایدار میماند.

در اکوکاردیوگرافی دوبُعدی و سهبُعدی (A تا D)، یک اختلال حرکتی ناحیهای در بخش میانی دیوارهی قدامی–سپتال دیده میشود (با فلشهای نقطهچین قرمز مشخص شده است).
در این حالت فقط تغییرات خفیف ST‑T در نوار قلب وجود دارد. در نوارهای قلب، تغییرات از زمان بروز تا بهبود و تغییرات ST-T نمایش داده شده است. (راست به چپ)
🟡آزمایش خون و آنزیمهای قلبی
🔶تروپونین بالا میرود، ولی کمتر از سکته واقعی
در سندرم تاکوتسوبو، سلولهای عضله قلب تحتتأثیر طوفان کاتکولآمینها دچار آسیب موقت (stunning) میشوند. این آسیب باعث میشود مقدار کمی از تروپونین—که مارکر اختصاصی آسیب میوکارد است—به خون نشت کند. بنابراین تروپونین بالا میرود، اما در حد چند برابر طبیعی و نه در حدی که در سکته قلبی واقعی (که با نکروز گسترده همراه است) دیده میشود. در سکته کلاسیک معمولاً تروپونین به دهها یا صدها برابر میرسد، اما در تاکوتسوبو افزایش آن نسبتاً خفیف است. همین تضاد یکی از نشانههای مهم افتراق این دو وضعیت است.
🔶BNP معمولاً بسیار بالا است (تا ۱۵ برابر)
در کاردیومیوپاتی ناشی از استرس، عضله قلب ناگهان ضعیف میشود و بطن چپ قادر نیست خون را با قدرت کافی پمپ کند. همین افت عملکرد باعث افزایش فشار داخل بطن و کشیدهشدن دیواره قلب میشود. این کشش شدید سبب میشود هورمونی به نام BNP (B-type Natriuretic Peptide) از سلولهای قلبی ترشح شود. در این بیماری، BNP میتواند تا ۱۰ تا ۱۵ برابر مقدار طبیعی افزایش یابد، حتی بیشتر از مقدار افزایش تروپونین. بالا بودن چشمگیر BNP شاخصی از نارسایی عملکردی حاد بطن چپ است و در بسیاری از بیماران تاکوتسوبو دیده میشود. نکته کلیدی این است که با بهبود عملکرد قلب، BNP نیز به تدریج کاهش مییابد.
🟡آنژیوگرافی
آنژیوگرافی مهمترین مرحله برای تشخیص افتراقی است، زیرا علائم و نوار قلب بیمار معمولاً بهشدت شبیه سکته قلبی است. اما در آنژیوگرافی یک یافتهٔ کلیدی دیده میشود:
🔶رگهای کرونر بازند و انسداد قابلتوجهی وجود ندارد.
توضیح دقیقتر:
- هیچ انسداد حاد یا ترومبوز که بتواند اختلال حرکتی گستردهٔ بطن چپ را توضیح دهد، دیده نمیشود.
- گاهی تنگیهای خفیف یا اسپاسمهای گذرا ممکن است وجود داشته باشد، اما هیچکدام علت اصلی نیستند.
- این تضاد (نوار قلب شبیه STEMI + رگهای باز) یکی از شاخصترین نشانههای تاکوتسوبو است.
به همین دلیل، آنژیوگرافی نقش حیاتی در رد سکته قلبی واقعی و تأیید تشخیص تاکوتسوبو دارد.
🟡MRI قلبی
MRI قلبی (Cardiac MRI؛ نوعی تصویربرداری دقیق با استفاده از میدان مغناطیسی برای دیدن ساختار و بافت قلب) یکی از بهترین روشها برای بررسی عضله قلب است. این روش به پزشکان کمک میکند بفهمند آیا بیمار واقعاً سکته قلبی داشته یا دچار کاردیومیوپاتی ناشی از استرس (تاکوتسوبو) شده است. در MRI چند یافته مهم دیده میشود:
🔶 اختلال حرکت دیواره قلب (Wall Motion Abnormality؛ یعنی بعضی قسمتهای دیواره قلب طبیعی منقبض نمیشوند)
در تاکوتسوبو معمولاً دیده میشود که:
- بخش اپکس (Apex؛ نوک یا پایینترین قسمت قلب)
- و بخشهای میانی بطن چپ (Mid‑ventricular segments؛ قسمتهای میانی حفره اصلی پمپاژ قلب)
به خوبی حرکت نمیکنند یا تقریباً بیحرکت هستند. در مقابل، قسمت قاعدهای قلب (Basal segments؛ قسمت بالایی بطن نزدیک دریچهها) ممکن است حتی بیش از حد طبیعی حرکت کند. به همین دلیل در زمان انقباض قلب، نوک قلب حالت برجسته و بادکنکی پیدا میکند که به آن Apical ballooning (بادکنکی شدن نوک قلب) گفته میشود.
🔶 ادم عضله قلب (Myocardial edema؛ تورم عضله قلب به دلیل التهاب و تجمع مایع) در MRI با استفاده از تصاویر خاصی به نام T2‑weighted images (تصاویر حساس به مایع در بافتها) میتوان دید که در بخشهای آسیبدیده قلب تورم یا تجمع مایع وجود دارد. این نشان میدهد که عضله قلب به طور موقت تحت فشار و آسیب قرار گرفته است، اما هنوز تخریب دائمی رخ نداده است.
🔶 بررسی آسیب دائمی با ماده حاجب (Late Gadolinium Enhancement یا LGE؛ روشی در MRI که با تزریق مادهای به نام گادولینیوم نواحی آسیبدیده عضله قلب را نشان میدهد) در سکته قلبی واقعی معمولاً در MRI دیده میشود که ماده گادولینیوم در ناحیه آسیبدیده جمع میشود و یک ناحیه روشن بزرگ ایجاد میکند و این نشاندهنده مرگ سلولهای قلب و ایجاد اسکار (جای زخم دائمی) است.
اما در تاکوتسوبو معمولاً:
- چنین ناحیه روشن بزرگی دیده نمیشود
- یا اگر دیده شود بسیار خفیف و پراکنده است
- و با مسیر یک رگ خاص قلبی تطابق ندارد.
این یعنی عضله قلب دچار آسیب موقت شده ولی تخریب دائمی گسترده ندارد.
🔶 نبود فیبروز دائمی (Fibrosis؛ تبدیل بافت طبیعی قلب به بافت اسکار یا جای زخم دائمی) در سکته قلبی واقعی معمولاً بخشی از عضله قلب برای همیشه تبدیل به اسکار میشود. اما در تاکوتسوبو اغلب فیبروز قابلتوجهی دیده نمیشود و عملکرد قلب طی چند هفته تا چند ماه دوباره طبیعی میشود.
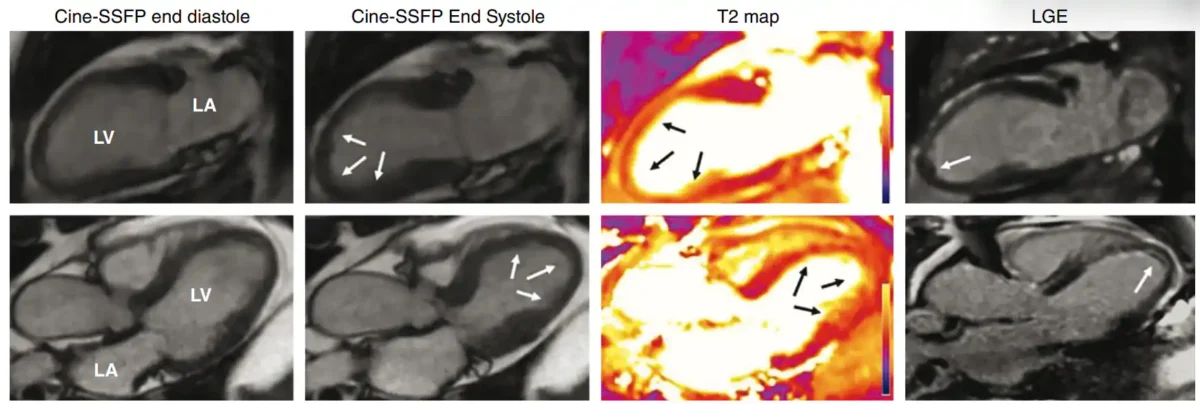
تصویر: در تصاویر طولی قلب با روشSSFP (نوعی تکنیک MRI برای نشاندادن حرکت قلب)، در انتهای دیاستول و انتهای یستول دیده میشود که بطن چپ هنگام انقباض حالت بادکنکی و برجسته پیدا میکند.
در تصاویر طولی T2 map (نقشههای T2 که میزان آب و التهاب بافت را نشان میدهند)، شواهدی از ادم گسترده و تمامضخامت دیواره قلب در بخشهایی دیده میشود که حرکتشان غیرطبیعی است؛ یعنی در قسمتهای میانی و نوک بطن چپ.
در تصاویر طولی LGE (تصاویر MRI که با ماده حاجب نواحی آسیبدیده قلب را نشان میدهند)،
یک ناحیه کوچک از LGE زیراندوکاردی در سپتوم نوک قلب دیده میشود، و همچنین وجود یک لخته در نوک بطن چپ مشخص است.
LA یعنی دهلیز چپ
LV یعنی بطن چپ
🔵 عوامل محرک
⚫استرسهای هیجانی (حدود ۶۵ تا ۷۰٪ موارد)
- مرگ عزیز
- مشاجره شدید خانوادگی
- شنیدن خبر ناگهانی
- جدایی یا تحقیر عاطفی
- استرسهای مالی یا کاری
- ترس شدید یا تهدید جانی
⚫استرسهای جسمانی (حدود ۲۵ تا ۳۰٪ موارد)
- جراحی سنگین
- درد شدید
- خونریزی
- عفونت شدید
- حمله آسم
- شوک آلرژیک
⚫زمینههای فردی
- یائسگی
- سابقه اضطراب یا افسردگی
- شخصیتهای حساس یا Type D
- اختلال خواب
- کمبود حمایت هیجانی
🔵سیر بیماری و پیشآگهی
- EF بهطور متوسط در طی ۲ تا ۳ هفته شروع به بهبود میکند.
- در پایان ۴ تا ۸ هفته اغلب بیماران EF طبیعی دارند.
- میزان مرگومیر کوتاهمدت ۲ تا ۵٪ است.
- احتمال عود ۵ تا ۱۰٪ است.
- عوارض حاد شامل:
- آریتمیهای خطرناک (۵٪)
- شوک کاردیوژنیک (۱۰٪)
- لخته در بطن (۲ تا ۵٪)
🔵تفاوتهای جنسیتی و علت آسیبپذیری بیشتر زنان یائسه
⚫کاهش استروژن
استروژن:
- از اسپاسم رگها جلوگیری میکند
- حساسیت گیرندههای بتا را کاهش میدهد
- از ریزگردش خون محافظت میکند
- التهاب را کاهش میدهد
در یائسگی، این سپر محافظ تقریباً از بین میرود.
⚫ پاسخ هیجانی متفاوت
زنان یائسه بهطور متوسط ۲ تا ۳ برابر پاسخ سمپاتیک شدیدتری به تنش نشان میدهند.
⚫تفاوت در شبکههای عصبی عاطفی
شبکه لیمبیک و مراکز پردازش هیجان در زنان فعالترند، بنابراین پتانسیل تحریک سمپاتیک بیشتر است.
⚫ تفاوت در ساختار ریزگردش قلبی
مویرگهای کرونری زنان قطر کمتر و واکنشپذیری بیشتری دارند → مستعد اسپاسم هستند.
🔵 اصول درمان
🔶درمان فاز حاد
- بستری در CCU
- بتابلوکرها برای کاهش اثر کاتکولآمین
- مهارکنندههای ACE
- کنترل اضطراب با داروهای سبک
- در موارد شدید: NIV یا وازوپرسها
- پایش آریتمی
- در صورت لخته: آنتیکوآگولانت
🔶درمان پس از ترخیص
- بتابلوکرها برای ۳ تا ۶ ماه
- ACEI یا ARB برای بهبود VF
- مدیریت تنش و اختلالات هیجانی
- مراقبت از خواب و سلامت روان
- ورزش ملایم با نظارت
کاردیومیوپاتی ناشی از استرس یک بیماری گذراست، اما چنان جایگاهی میان قلب و روان دارد که شناخت آن برای زنان یائسه اهمیت ویژهای مییابد. این سندرم حاصل آمیختگی طوفان هورمونها، اسپاسم رگها، حساسیت قلب، و آسیبپذیری هیجانی است. با آگاهی، پیشگیری، مدیریت استرس و مراقبت پزشکی، میتوان خطر آن را بهطور چشمگیری کاهش داد و قلب را در برابر طوفانهای عاطفی مقاومتر ساخت.
🔵مکانیسمهای فیزیولوژیک که غم شدید درد قفسهٔ سینه ایجاد میکند
🧠 پاسخ استرس مزمن و تغییرات هورمونی
غم و سوگ مزمن با فعالسازی طولانیمدت محور هیپوتالاموس–هیپوفیز–آدرنال همراه است؛ افزایش کورتیزول و تغییرات کاتکولامینی میتواند حساسیت عروقی و متابولیسم میوکارد را تغییر دهد و در افراد مستعد به احساس یا درد منجر شود. این مسیرها همچنین با تغییرات التهابی و عملکرد اندوتلیال مرتبطاند.
💔تاکوتسوبو و قلب شکسته ناشی از سوگ
اپیزودهای عاطفی بسیار شدید، بهویژه سوگ ناگهانی یا از دست دادن نزدیکان، میتوانند پدیدهٔ تاکوتسوبو را القا کنند؛ این وضعیت با ترشح کاتکولامینها، اختلال موقت عملکرد بطن چپ و درد فشارندهٔ قفسهٔ سینه شبیه ایسکمی تظاهر میکند و نیازمند ارزیابی قلبی است.
🔥 افزایش التهاب سیستمیک و درد ارجاعی
غم مزمن و افسردگی با تغییرات در سیستم ایمنی و افزایش سیتوکینهای التهابی همراه است؛ التهاب سیستمیک میتواند عملکرد عروقی و اعصاب احشایی را تغییر دهد و درد مبهم یا سنگینی قفسهٔ سینه ایجاد کند. این مکانیسم بهویژه در بیمارانی که همزمان مشکلات پزشکی دارند اهمیت دارد.
💪 تنش عضلانی و الگوی تنفسی تغییر یافته
غم شدید اغلب با سفتی عضلات گردن، شانه و قفسهٔ سینه و الگوهای تنفسی کمعمق یا نوسانی همراه است؛ این تنش و اختلال تنفسی میتواند درد موضعی یا تیرکشنده ایجاد کند که بهراحتی با درد قلبی اشتباه میشود.
🍽️ رفلاکس و علل گوارشی تشدیدشده توسط هیجان
سوگ و تغییرات رفتاری (خوردن نامنظم، مصرف الکل یا دارو) میتواند رفلاکس معده–مری را تشدید کند؛ درد سوزشی یا فشارندهٔ وسط قفسهٔ سینه که با بلع یا آنتیاسید تغییر میکند، ممکن است منشأ گوارشی داشته باشد اما بیمار آن را «درد قلبی» توصیف کند.
🧩آستانهٔ درد پایینتر و پردازش مرکزی درد
غم و افسردگی میتوانند آستانهٔ درد را کاهش دهند و پردازش مرکزی درد را تغییر دهند؛ محرکهای فیزیولوژیک خفیفتر (مثل ضربان سریع یا اسپاسم عضلانی) بهصورت درد شدیدتر تجربه میشوند. این تغییرات نوروفیزیولوژیک توضیح میدهد چرا برخی افراد در مواجهه با غم درد قفسهٔ سینهٔ شدیدی گزارش میکنند.
🔵الگوهای بالینی درد مرتبط با غم شدید
🫀درد مبهم، سنگینی یا فشارنده
شایعترین توصیف بیماران «سنگینی در قفسهٔ سینه» یا «احساس فشردهشدن قلب» است؛ این درد معمولاً مبهم، طولانیتر و کمتر تیز است و با احساس غم و کاهش انرژی همراه میشود. در برخی موارد این الگو با تغییرات ECG یا افزایش تروپونین همراه است که نیازمند بررسی است.
🔥درد سوزشی یا سوزنسوزنکننده مرتبط با رفلاکس
اگر درد همراه با سوزش، بدتر شدن پس از غذا یا تغییر با آنتیاسید باشد، منشأ گوارشی محتمل است؛ با این حال همپوشانی با علائم عاطفی میتواند افتراق را دشوار کند.
💢درد تیز یا نقطهای ناشی از تنش عضلانی
دردهای موضعی که با لمس یا حرکت تشدید میشوند معمولاً منشأ اسکلتی–عضلانی دارند؛ در غم شدید این الگو بهدلیل سفتی عضلات شانه و گردن شایع است.
⚡درد همراه با تپش، سرگیجه یا تعریق
در برخی بیماران غم شدید با افزایش سمپاتیک همراه است؛ تپش و تعریق میتواند درد را تشدید کند و گاهی باعث نگرانی از علت قلبی میشود. در این موارد بررسی آریتمی یا ایسکمی ضروری است.
⏱️الگوی زمانی و پاسخ به مداخلات
درد مرتبط با غم ممکن است مزمن یا اپیزودیک باشد؛ در اپیزودهای حاد (مثل دریافت خبر فوت) شروع ناگهانی و شدت بالا دیده میشود که باید از تاکوتسوبو و ایسکمی افتراقی شود. در موارد مزمن، درد اغلب با بهبود وضعیت روانی یا درمان افسردگی کاهش مییابد.
😔🩺 افتراق غم در برابر سایر احساسات و حالات روانی
⚫غم در برابر عصبانیت
😡 عصبانیت معمولاً با افزایش فشار خون، گرگرفتگی و تنش انفجاری همراه است؛ درد اغلب فشارنده و با احساس خصومت یا نیاز به واکنش همراه است.
😔 غم درد را بهصورت سنگینی، مبهم و همراه با کاهش انرژی و اندوه طولانیمدت ایجاد میکند.
🔍 نکته افتراقی: وجود احساس خصومت و انگیزهٔ واکنش به نفع عصبانیت است؛ درد مبهم، طولانی و همراه با کاهش انگیزه به نفع غم است.
⚫غم در برابر اضطراب و پانیک
😨 اضطراب/پانیک با تپش ناگهانی، هایپرونتیلاسیون و ترس از مرگ همراه است؛ درد اغلب تیز یا تپشی و اپیزودیک است.
😔 غم درد مبهم، سنگین و اغلب مزمن است؛ هایپرونتیلاسیون کمتر برجسته و احساس تهدید فوری کمتر است.
🔍 نکته افتراقی: شروع ناگهانی و ترس از مرگ به نفع پانیک است؛ درد تدریجی و همراه با اندوه پایدار به نفع غم.
⚫غم در برابر هیجان مثبت و خنده
🤩 هیجان مثبت درد اگر باشد معمولاً گذرا و تپشی است.
😔 غم درد طولانی، سنگین و همراه با کاهش انرژی است.
🔍 نکته افتراقی: کیفیت عاطفی (لذت در برابر اندوه) و پاسخ سریع به فروکش هیجان، افتراق را مشخص میکند.
⚫غم در برابر علل قلبی واقعی
🫀 ایسکمی یا انفارکتوس درد فشارنده، طولانی، با انتشار به بازو/فک و همراه با تعریق سرد و تهوع است.
😔 غم ممکن است شبیه این احساس شود اما معمولاً با الگوی روانی مشخص و بدون انتشار کلاسیک همراه است؛ با این حال در افراد مستعد غم میتواند ایسکمی را تشدید کند یا تاکوتسوبو ایجاد کند.
🔍 نکته افتراقی: هر درد جدید یا مشکوک در فرد با فاکتورهای خطر باید با ECG و تروپونین بررسی شود.
🔵چکلیست تشخیصی سریع برای خودارزیابی
- 🕒 شروع و محرک: آیا درد با رویداد غمانگیز مشخصی شروع شد یا تدریجی است؟
- 🔥 ویژگی درد: سنگینی/فشارنده؛ سوزشی؛ تیز یا نقطهای؛ تپشی؟
- 🫁 علائم همراه: تنگی نفس، تعریق سرد، تهوع، سرگیجه، سنکوپ؟
- 🫀 انتشار درد: آیا به بازو، فک یا گردن منتشر میشود؟
- 🧾 سابقه پزشکی: بیماری عروق کرونر، فشارخون، دیابت، مصرف دارو یا مواد محرک؟
- 🧪 اقدامات فوری: ECG فوری در صورت هر علامت هشدار؛ اندازهگیری تروپونین در صورت شک به ایسکمی؛ بررسی رفلاکس یا درد عضلانی در صورت الگوی مناسب.
- 🧭 پاسخ به مداخلات: آیا آرامسازی، تنفس کنترلشده یا آنتیاسید درد را کاهش میدهد؟
- 📋 پیگیری: ثبت اپیزودها، ارزیابی روانپزشکی برای افسردگی یا سوگ مزمن در صورت تکرار درد.
🔵متون پزشکی و استانداردهای بالینی
⚫مقایسهٔ چهار عامل از نظر خطر قلبی
| عامل | نوع خطر اصلی | عدد تقریبی افزایش خطر قلبی | نکتهٔ کلیدی |
|---|---|---|---|
| غم عمیق / داغدیدگی | حاد (چند روز تا چند هفته) | تا حدود ۲۱ برابر در روز اول، حدود ۴ برابر در هفتهٔ اول تا ماه اول | اوج خطر کوتاهمدت، ولی بسیار شدید |
| استرس مزمن (مثلاً استرس شغلی) | مزمن (سالها) | حدود ۲۰–۳۰٪ افزایش خطر بیماری کرونر قلب | اثر آهسته اما پایدار روی ریسک قلبی |
| اضطراب | مزمن، گاهی همراه با اپیزودهای حاد | حدود ۲۰–۳۰٪ افزایش خطر رویدادهای قلبی–عروقی | اغلب همراه با سایر ریسکفاکتورها مثل افسردگی |
| حملهٔ پانیک / اختلال پانیک | اپیزودهای حاد، کوتاهمدت | افزایش خطر خفیف تا متوسط (حدود ۱۰–۲۰٪ در برخی مطالعات، با عدم قطعیت) | بیشتر تریگر در افراد مستعد، نه ریسکفاکتور قوی مستقل |
۱. غم عمیق (بهویژه داغدیدگی شدید)
مطالعات بزرگ روی داغدیدگی (مثلاً مرگ همسر یا عزیز نزدیک) نشان دادهاند که در روز اول بعد از فقدان، خطر سکتهٔ قلبی تا حدود ۲۰–۲۱ برابر افزایش مییابد و در هفتهها و ماه اول هنوز حدود ۴ برابر بالاتر از حالت عادی است. مطالعات درازمدت و مرورها نیز تأیید میکنند که داغدیدگی با افزایش خطر رویدادهای حاد قلبی و مرگومیر قلبی–عروقی همراه است. غم عمیق/داغدیدگی شدید، از نظر خطر حاد کوتاهمدت (چند روز تا چند هفته) احتمالاً خطرناکترین است؛ چون جهش نسبی خطر میتواند چندین برابر باشد، هرچند این دوره محدود است.
۲. استرس مزمن (بهخصوص استرس شغلی)
متاآنالیزهای بزرگ روی «job strain» نشان دادهاند که استرس شغلی با حدود ۲۰–۳۰٪ افزایش خطر بیماری کرونر قلب همراه است (نسبت خطر حدود ۱٫۲–۱٫۳). مرورهای جدیدتر روی استرس شغلی و عوامل شغلی دیگر هم همین پیام را تکرار میکنند: استرس مزمن، یک ریسکفاکتور قابلمداخله برای بیماری قلبی است. استرس مزمن معمولاً جهش ۲۰–۳۰ درصدی در ریسک قلبی ایجاد میکند؛ عددش از داغدیدگی کمتر است، اما چون سالها ادامه دارد، از نظر بار کلی بیماری بسیار مهم است.
۳. اضطراب
متاآنالیزها نشان دادهاند که اضطراب با افزایش حدود ۲۰–۳۰٪ در خطر رویدادهای قلبی–عروقی (مثل سکته قلبی و مرگ قلبی) همراه است؛ نسبت خطر در برخی متاآنالیزها حدود ۱٫۲–۱٫۳ گزارش شده است. مرورهای انتقادی هم تأکید میکنند که اضطراب احتمالاً یک ریسکفاکتور مستقل است، اما بخشی از اثر آن با افسردگی، سبک زندگی و سایر عوامل درهمتنیده است. از نظر ریسک مزمن، اضطراب در همان محدودهٔ استرس مزمن قرار میگیرد (حدود ۲۰–۳۰٪ افزایش خطر)، اما اغلب همراه با افسردگی و سایر ریسکفاکتورهاست.
۴. حملهٔ پانیک / اختلال پانیک
مطالعات کوهورت و مرورهای سیستماتیک روی اختلال پانیک نشان دادهاند که:
-
-
- در برخی مطالعات، اختلال پانیک با افزایش خفیف تا متوسط خطر بیماری کرونر همراه بوده (مثلاً حدود ۱۰–۲۰٪)،
- اما نتایج ناهمگون است و در متاآنالیزها، ارتباط آن با CHD نسبت به افسردگی و اضطراب ضعیفتر و بحثبرانگیزتر است.
-
حملهٔ پانیک میتواند در افراد با زمینهٔ بیماری قلبی، تریگر رویداد حاد (مثلاً اسپاسم عروق، افزایش فشار خون) باشد، اما بهعنوان یک ریسکفاکتور مزمن مستقل، شواهدش ضعیفتر از استرس و اضطراب است. از نظر دادههای موجود، حملهٔ پانیک بهتنهایی کمتر از استرس مزمن و اضطراب مزمن بهعنوان ریسکفاکتور مستقل قلبی مطرح است، اما در افراد مستعد میتواند محرک رویداد حاد باشد.
۵. پس کدام «خطرناکتر» است؟
اگر بخواهیم با نگاه کاملاً عددی و سادهشده (با همهٔ محدودیتها) مقایسه کنیم:
- غم عمیق / داغدیدگی شدید
- در روزها و هفتههای اول بعد از فقدان، جهش خطر میتواند تا چندین برابر (تا ۲۱ برابر در روز اول) باشد.
- از نظر خطر حاد کوتاهمدت، این عامل از بقیه قویتر است.
- استرس مزمن و اضطراب
- هر دو در متاآنالیزها حدود ۲۰–۳۰٪ افزایش خطر بیماری قلبی–عروقی نشان دادهاند.
- از نظر بار طولانیمدت، این دو احتمالاً مهمترین نقش را در سطح جمعیت دارند.
- حملهٔ پانیک / اختلال پانیک
- افزایش خطر قلبی در مطالعات، خفیفتر و ناهمگونتر است (حدود ۱۰–۲۰٪ در برخی دادهها، با عدم قطعیت).
- بیشتر بهعنوان تریگر حاد در افراد مستعد مطرح است تا یک ریسکفاکتور قوی مزمن.
-
- غم عمیق و داغدیدگی میتواند در روزها و هفتههای اول، قلب را وارد منطقهٔ خطر جدی کند.
- استرس و اضطراب مزمن مثل یک فشار مداوماند که در طول سالها ریسک بیماری قلبی را بالا میبرند.
- حملهٔ پانیک معمولاً خودش سکته قلبی نیست، اما در بعضی افراد میتواند جرقهٔ یک رویداد قلبی باشد.
📕منابع
-
Magnetic resonance imaging findings in apical ballooning syndrome or takotsubo cardiomyopathy
-
Role of echocardiography for takotsubo cardiomyopathy: clinical and prognostic implications
-
Impact of Coronary Microvascular Dysfunction in Takotsubo Syndrome: Cause, Consequence or Both?
-
Takotsubo cardiomyopathy after solid organ transplantation: a scoping review
-
Neurogenic stunned myocardium. A distinct and reversible myocardial syndrome
-
Takotsubo cardiomyopathy: clinical presentation, diagnosis and prognosis
-
Takotsubo cardiomyopathy and recurrent myocardial infarction: a challenging differential diagnosis
-
Takotsubo syndrome: a case report and review of the literature
-
Takotsubo cardiomyopathy in the emergency department: features and outcomes
-
Predictors of outcome in Takotsubo syndrome: a systematic review
-
Differentiating Takotsubo syndrome from acute coronary syndrome using cardiac MRI
-
Takotsubo syndrome: clinical features, pathophysiology, and management
❓پرسشهای متداول
آیا سندروم قلب شکسته همان سکتهٔ قلبی است؟
سندروم قلب شکسته از نظر ظاهری و علائم اولیه بسیار شبیه سکتهٔ قلبی است، زیرا بیمار با درد ناگهانی قفسه سینه، تنگی نفس و تغییرات نوار قلب مراجعه میکند. این شباهت باعث میشود که در اورژانس تقریباً همیشه ابتدا با پروتکل سکته قلبی برخورد شود.
با این حال، تفاوت اصلی در این است که در سکتهٔ قلبی معمولاً یک رگ کرونر بسته میشود، اما در تاکوتسوبو عروق کرونر اغلب باز هستند یا فقط تنگی خفیف دارند. این یعنی مکانیسم آسیب در این دو بیماری کاملاً متفاوت است. در سکتهٔ قلبی، انسداد رگ باعث مرگ سلولهای عضله قلب میشود، اما در تاکوتسوبو، عضله قلب بهطور موقت «فلج» میشود و معمولاً سلولها نمیمیرند. به همین دلیل، پیشآگهی ساختاری در تاکوتسوبو بهتر است و قلب در بیشتر موارد طی چند هفته به حالت طبیعی برمیگردد. با وجود این تفاوتها، فاز حاد تاکوتسوبو میتواند به اندازهٔ سکته خطرناک باشد و نیاز به مراقبت جدی دارد.
چطور میتوان فهمید درد قفسه سینه ناشی از تاکوتسوبو است یا سکته؟
از نظر علائم ظاهری، تشخیص این دو تقریباً غیرممکن است، زیرا هر دو با درد شدید قفسه سینه، تنگی نفس و تغییرات نوار قلب همراهاند. حتی آزمایش خون نیز ممکن است در هر دو افزایش آنزیمهای قلبی را نشان دهد. تشخیص قطعی معمولاً با آنژیوگرافی انجام میشود؛ در سکتهٔ قلبی رگ بسته است، اما در تاکوتسوبو رگها باز هستند.
این تفاوت کلیدیترین معیار تشخیص است. اکوکاردیوگرافی نیز میتواند الگوی خاص «بالون شدن» بطن چپ را نشان دهد که در سکته دیده نمیشود. این الگو یکی از نشانههای کلاسیک تاکوتسوبو است. MRI قلب نیز در موارد پیچیده کمک میکند تا مشخص شود آیا عضله قلب دچار نکروز شده یا فقط دچار اختلال موقت عملکرد است. در نهایت، تشخیص افتراقی دقیق فقط با بررسیهای بیمارستانی ممکن است و هیچ فردی نباید درد قفسه سینه را «احساسی» فرض کند.
آیا این بیماری واقعاً از غم و شوک احساسی ایجاد میشود؟
بله، یکی از ویژگیهای منحصربهفرد تاکوتسوبو این است که یک رویداد احساسی شدید میتواند محرک اصلی آن باشد. مرگ عزیز، جدایی ناگهانی، خیانت، ترس شدید یا حتی یک خبر شوکهکننده میتوانند این واکنش را در قلب ایجاد کنند. در این شرایط، بدن مقدار زیادی هورمون استرس مانند آدرنالین ترشح میکند که میتواند عضله قلب را بهطور موقت دچار اختلال کند.
این واکنش در برخی افراد شدیدتر است و به شکل تاکوتسوبو بروز میکند. با این حال، همهٔ افراد در شرایط غم شدید دچار این سندروم نمیشوند؛ زمینههای هورمونی، عصبی و حتی ژنتیکی در حساسیت فرد نقش دارند. جالب است که برخی بیماران گزارش میدهند که حتی «اتفاقات خوشحالکنندهٔ شدید» نیز باعث بروز این سندروم شده است؛ این حالت را «سندروم قلب خوشحال» مینامند. بنابراین، ارتباط میان احساسات شدید و قلب کاملاً واقعی و علمی است و تاکوتسوبو یکی از روشنترین نمونههای آن است.
آیا استرس فیزیکی (مثل جراحی یا عفونت) هم میتواند باعث آن شود؟
بله، استرس فیزیکی یکی از محرکهای مهم تاکوتسوبو است و حتی در برخی مطالعات، پیشآگهی بدتری نسبت به استرس احساسی دارد. جراحی بزرگ، عفونت شدید، تروما، خونریزی شدید یا مشکلات حاد پزشکی میتوانند این سندروم را فعال کنند. در این شرایط، بدن وارد حالت «هشدار کامل» میشود و هورمونهای استرس بهطور ناگهانی افزایش مییابند.
این افزایش شدید میتواند عضله قلب را دچار اختلال عملکرد کند. بیمارانی که به دلیل بیماریهای جسمی در بیمارستان بستری هستند، ممکن است بدون هیچ رویداد احساسی دچار تاکوتسوبو شوند. این نوع را «تاکوتسوبوی ثانویه» مینامند. در این گروه، خطر مرگومیر معمولاً بالاتر است، زیرا بیمار همزمان با بیماری اصلی نیز درگیر است. بنابراین، تاکوتسوبو فقط یک بیماری «احساسی» نیست؛ بلکه یک واکنش شدید قلب به هر نوع استرس—چه روانی و چه جسمی—است.
چرا بیشتر زنان یائسه دچار این سندروم میشوند؟
یکی از مهمترین عوامل، کاهش سطح استروژن پس از یائسگی است. استروژن نقش محافظتی بر عروق و عضله قلب دارد و کاهش آن میتواند قلب را نسبت به اثرات کاتکولآمینها حساستر کند. مطالعات نشان دادهاند که گیرندههای بتا در قلب زنان یائسه واکنش شدیدتری به آدرنالین نشان میدهند، و این میتواند باعث «فلج موقت» عضله قلب شود.
همچنین، تغییرات سیستم عصبی خودکار پس از یائسگی باعث میشود که بدن در برابر استرسهای ناگهانی واکنش شدیدتری نشان دهد. عامل دیگر این است که زنان در این سن بیشتر در معرض رویدادهای احساسی شدید مانند مراقبت از والدین بیمار، مرگ همسر یا فشارهای خانوادگی قرار میگیرند. در مجموع، ترکیب عوامل هورمونی، عصبی و اجتماعی باعث میشود زنان یائسه بیشترین گروه در معرض تاکوتسوبو باشند.
آیا این بیماری خطرناک است و ممکن است باعث مرگ شود؟
سندروم قلب شکسته در ظاهر یک بیماری «موقت» است، اما در فاز حاد میتواند بهطور جدی خطرناک باشد. بسیاری از بیماران با درد شدید قفسه سینه و تنگی نفس مراجعه میکنند و در همان ساعات اولیه ممکن است دچار افت فشار، نارسایی قلب یا آریتمی شوند. این وضعیت بهخصوص در افرادی که همزمان بیماریهای دیگری دارند، میتواند تهدیدکنندهٔ حیات باشد.
مطالعات نشان دادهاند که مرگومیر بیمارستانی این سندروم حدود ۴ تا ۵ درصد است؛ عددی که برخلاف تصور عمومی، مشابه برخی انواع سکته قلبی است. این یعنی بدن در فاز حاد تحت فشار شدید قرار میگیرد و نیاز به مراقبت دقیق دارد.
بخش مهم خطر، «غیرقابلپیشبینی بودن» آن است. ممکن است فردی که هیچ سابقهٔ قلبی ندارد، ناگهان دچار اختلال شدید عملکرد بطن چپ شود. این ناگهانی بودن، اهمیت مراجعهٔ فوری به اورژانس را دوچندان میکند.
با این حال، باید توجه داشت که این خطر عمدتاً در همان روزها و هفتههای اول است و پس از تثبیت وضعیت، احتمال مرگومیر بهطور قابلتوجهی کاهش مییابد.
در مجموع، این بیماری در فاز حاد میتواند خطرناک باشد، اما با درمان مناسب، بیشتر بیماران بهخوبی بهبود پیدا میکنند.
آیا قلب بعد از این سندروم کاملاً به حالت طبیعی برمیگردد؟
در اغلب بیماران، عملکرد قلب طی چند هفته بهطور کامل یا تقریباً کامل به حالت طبیعی بازمیگردد. این یکی از ویژگیهای منحصربهفرد تاکوتسوبو است که آن را از سکته قلبی متمایز میکند. عضله قلب در این بیماری معمولاً نمیمیرد، بلکه دچار اختلال موقت در انقباض میشود.
اکوکاردیوگرافی معمولاً نشان میدهد که نواحی «فلجشده» بطن چپ بهتدریج دوباره شروع به حرکت میکنند. این روند معمولاً بین ۴ تا ۸ هفته طول میکشد، اما در برخی بیماران ممکن است کمی بیشتر زمان ببرد.MRI قلب در برخی بیماران نشان داده که حتی پس از بهبودی ظاهری، ممکن است تغییرات بسیار ظریف مانند فیبروز خفیف یا اختلال در strain باقی بماند. این تغییرات معمولاً خفیفاند و تأثیر بالینی زیادی ندارند.
با این حال، برخی بیماران ممکن است ماهها پس از بهبودی ساختاری، همچنان احساس خستگی، تپش قلب یا کاهش تحمل فعالیت داشته باشند. این علائم معمولاً بهتدریج کاهش مییابد. بنابراین، در اکثر موارد قلب به حالت طبیعی برمیگردد، اما در اقلیتی از بیماران ممکن است آثار ظریف و غیرتهدیدکننده باقی بماند.
احتمال عود مجدد چقدر است؟
عود سندروم قلب شکسته ممکن است رخ دهد، اما نسبتاً نادر است. مطالعات نشان دادهاند که احتمال عود در طول زندگی حدود ۱۰ تا ۱۵ درصد است. این یعنی بیشتر بیماران فقط یکبار دچار این سندروم میشوند.عوامل محرک عود معمولاً مشابه محرکهای اولیهاند: استرس شدید احساسی، شوک ناگهانی، یا استرس فیزیکی شدید. بیمارانی که سابقهٔ اضطراب، افسردگی یا PTSD دارند، کمی بیشتر در معرض عود هستند.
عود ممکن است سالها بعد رخ دهد و هیچ الگوی زمانی مشخصی ندارد. برخی بیماران ممکن است پس از یک دهه دوباره دچار آن شوند، در حالی که برخی دیگر هرگز دوباره تجربهاش نمیکنند.درمانهای پیشگیرانه مانند بتابلاکرها ممکن است در کاهش احتمال عود نقش داشته باشند، اما شواهد قطعی در این زمینه وجود ندارد. مدیریت استرس و سلامت روان نقش مهمتری دارد.
در مجموع، احتمال عود وجود دارد اما بالا نیست، و بیشتر بیماران پس از یک دورهٔ درمانی کامل، زندگی طبیعی خود را ادامه میدهند.
آیا این بیماری دائمی است یا موقت؟
تاکوتسوبو یک بیماری «حاد و موقت» است، نه یک بیماری مزمن. این یعنی قلب در بیشتر موارد پس از چند هفته به حالت طبیعی بازمیگردد و بیمار به زندگی عادی برمیگردد.
در این بیماری، عضله قلب دچار آسیب برگشتپذیر میشود، نه آسیب دائمی. این تفاوت مهمی با سکته قلبی دارد که در آن بخشی از عضله قلب ممکن است برای همیشه از بین برود.
با این حال، موقتی بودن بیماری به این معنا نیست که باید آن را ساده گرفت. فاز حاد میتواند بسیار خطرناک باشد و نیاز به مراقبت دقیق دارد.برخی بیماران ممکن است پس از بهبودی ساختاری، همچنان علائم خفیفی مانند خستگی یا تپش قلب داشته باشند که معمولاً با گذشت زمان بهتر میشود. بنابراین، بیماری از نظر ساختاری موقت است، اما اثرات روانی و تجربهٔ آن ممکن است نیاز به حمایت و پیگیری طولانیمدت داشته باشد.
آیا فردی که یکبار دچار تاکوتسوبو شده باید همیشه دارو مصرف کند؟
مصرف دارو در این بیماران بستگی به شرایط فردی، شدت بیماری و وجود بیماریهای همراه دارد. بسیاری از بیماران در فاز حاد نیاز به داروهایی مانند بتابلاکرها، مهارکنندههای ACE یا داروهای ضدآریتمی دارند. پس از بهبودی، برخی پزشکان توصیه میکنند که بیمار برای چند ماه یا حتی طولانیتر از بتابلاکرها استفاده کند تا واکنش قلب به استرس کاهش یابد.
با این حال، شواهد قطعی دربارهٔ ضرورت مصرف مادامالعمر وجود ندارد. اگر بیمار بیماریهای دیگری مانند فشار خون بالا، نارسایی قلبی یا آریتمی داشته باشد، ممکن است نیاز به مصرف دائمی دارو داشته باشد. در بیمارانی که علت اصلی تاکوتسوبو استرس شدید یا اختلالات روانی بوده، درمانهای روانپزشکی و رواندرمانی اهمیت بیشتری از داروهای قلبی دارند. در نهایت، تصمیم دربارهٔ مدت مصرف دارو باید توسط متخصص قلب و بر اساس وضعیت هر بیمار گرفته شود، نه بهصورت یک نسخهٔ یکسان برای همه.
آیا اضطراب یا حملهٔ پانیک میتواند باعث سندروم قلب شکسته شود؟
اضطراب شدید و حملهٔ پانیک میتوانند بدن را وارد حالتی کنند که از نظر فیزیولوژیک بسیار شبیه یک «شوک احساسی» است. در این حالت، ترشح آدرنالین و سایر هورمونهای استرس بهطور ناگهانی افزایش مییابد و قلب تحت فشار شدید قرار میگیرد. این واکنش در برخی افراد میتواند به حدی شدید باشد که عملکرد بطن چپ را مختل کند. با این حال، باید توجه داشت که همهٔ حملات پانیک منجر به تاکوتسوبو نمیشوند.
بیشتر افراد با وجود تجربهٔ اضطراب شدید، هرگز دچار این سندروم نمیگردند. تفاوت در حساسیت قلب، وضعیت هورمونی، سابقهٔ بیماریهای روانی و عوامل ژنتیکی میتواند تعیین کند چه کسی آسیبپذیرتر است. در برخی بیماران، حملهٔ پانیک اولین محرک بروز تاکوتسوبو بوده است، اما در بسیاری دیگر، پانیک فقط علائم قلبی را تشدید میکند بدون اینکه باعث اختلال ساختاری شود.
این تمایز برای پزشکان اهمیت زیادی دارد. نکتهٔ مهم این است که حملهٔ پانیک و تاکوتسوبو میتوانند همزمان رخ دهند و تشخیص آنها از یکدیگر در لحظه بسیار دشوار است. به همین دلیل، هر درد قفسه سینهٔ ناگهانی باید جدی گرفته شود. در نهایت، اضطراب و پانیک میتوانند محرک باشند، اما تنها در افرادی که زمینهٔ فیزیولوژیک یا روانی خاصی دارند باعث بروز سندروم قلب شکسته میشوند.
آیا این بیماری روی طول عمر تأثیر دارد؟
در گذشته تصور میشد که تاکوتسوبو یک بیماری کاملاً خوشخیم است و پس از بهبودی هیچ اثری بر طول عمر ندارد. اما مطالعات جدیدتر نشان دادهاند که این تصور کاملاً دقیق نیست. برخی بیماران ممکن است در سالهای بعد کمی بیشتر در معرض مشکلات قلبی باشند. مرگومیر بلندمدت در بیماران تاکوتسوبو در برخی مطالعات مشابه بیماران سکته قلبی گزارش شده است، بهویژه در افرادی که استرس فیزیکی شدید محرک بیماری بوده است. این نشان میدهد که قلب پس از این رویداد ممکن است حساستر باقی بماند.
با این حال، باید توجه داشت که بخش زیادی از خطر بلندمدت به بیماریهای زمینهای بیمار مربوط است، نه خود تاکوتسوبو. بیمارانی که فشار خون بالا، دیابت یا بیماریهای مزمن دارند، طبیعتاً در معرض خطر بیشتری هستند. در بیمارانی که هیچ بیماری زمینهای ندارند و محرک بیماری صرفاً احساسی بوده، پیشآگهی بلندمدت معمولاً بسیار خوب است و بیشتر آنها زندگی کاملاً طبیعی را ادامه میدهند. بنابراین، تأثیر تاکوتسوبو بر طول عمر نسبی است: در برخی بیماران تقریباً بیاثر است و در برخی دیگر ممکن است کمی خطر را افزایش دهد، اما بهطور کلی قابل مدیریت است.
آیا ممکن است بدون درد قفسه سینه هم رخ دهد؟
بله، برخلاف تصور عمومی، تاکوتسوبو همیشه با درد قفسه سینه همراه نیست. برخی بیماران فقط دچار تنگی نفس ناگهانی، ضعف شدید، سرگیجه یا حتی غش میشوند. این حالت بهویژه در افراد مسن یا بیماران با استرس فیزیکی شدید شایعتر است. در برخی موارد، بیمار ممکن است فقط احساس «حال بد ناگهانی» داشته باشد بدون اینکه درد مشخصی را گزارش کند. این موضوع تشخیص را دشوارتر میکند و ممکن است باعث تأخیر در مراجعه شود.
در بیماران مبتلا به بیماریهای عصبی یا دیابت، ممکن است درد بهطور کامل احساس نشود، زیرا مسیرهای عصبی درد دچار اختلالاند. این گروه از بیماران بیشتر در معرض تشخیص دیرهنگام هستند. گاهی تاکوتسوبو با علائم غیرقلبی مانند تهوع، تعریق سرد یا اضطراب شدید بروز میکند و پزشک در ابتدا به مشکلات گوارشی یا روانی مشکوک میشود. بنابراین، نبود درد قفسه سینه بههیچوجه این بیماری را رد نمیکند و هر تغییر ناگهانی در وضعیت عمومی باید جدی گرفته شود.
آیا تاکوتسوبو در جوانان هم دیده میشود؟
اگرچه تاکوتسوبو عمدتاً در زنان یائسه دیده میشود، اما این بیماری مختص این گروه نیست و در جوانان نیز گزارش شده است. مواردی از بروز این سندروم در نوجوانان، جوانان ۲۰ تا ۳۰ ساله و حتی کودکان وجود دارد، هرچند بسیار نادرتر است. در جوانان، محرکها معمولاً متفاوتاند: استرسهای شدید روانی، حملات پانیک، مصرف مواد محرک، ورزشهای بسیار سنگین یا رویدادهای ناگهانی میتوانند نقش داشته باشند.
جوانان معمولاً قلب سالمتری دارند و به همین دلیل پیشآگهی آنها بهتر است، اما شدت علائم در فاز حاد میتواند مشابه افراد مسن باشد. تشخیص در جوانان دشوارتر است، زیرا پزشکان معمولاً در این سن به بیماریهای قلبی فکر نمیکنند و علائم را به اضطراب یا مشکلات گوارشی نسبت میدهند. در مجموع، تاکوتسوبو در جوانان نادر است، اما ممکن است رخ دهد و باید در موارد درد قفسه سینه یا تنگی نفس ناگهانی در نظر گرفته شود.
آیا این بیماری ارثی است؟
تا امروز هیچ شواهد قوی مبنی بر ارثی بودن تاکوتسوبو وجود ندارد. برخلاف برخی بیماریهای قلبی که ژنهای مشخصی در آنها نقش دارند، تاکوتسوبو بیشتر یک واکنش فیزیولوژیک به استرس است تا یک بیماری ژنتیکی کلاسیک. با این حال، برخی مطالعات نشان دادهاند که حساسیت به استرس، اضطراب یا اختلالات محور مغز–قلب ممکن است در برخی خانوادهها بیشتر دیده شود. این به معنای ارثی بودن مستقیم نیست، بلکه نشاندهندهٔ الگوهای مشترک زیستی یا رفتاری است.
در موارد بسیار نادر، گزارشهایی از بروز تاکوتسوبو در چند عضو یک خانواده وجود داشته، اما این موارد برای اثبات یک الگوی ژنتیکی کافی نیست. عوامل هورمونی، عصبی و محیطی نقش بسیار مهمتری نسبت به ژنتیک در بروز این سندروم دارند. بنابراین، تاکوتسوبو را نمیتوان یک بیماری ارثی دانست، اما میتوان گفت برخی افراد بهطور طبیعی نسبت به استرس حساسترند و این حساسیت ممکن است در خانوادهها دیده شود.
آیا بعد از بهبودی، ورزش کردن خطرناک است؟
پس از بهبودی کامل عملکرد قلب، ورزش نهتنها خطرناک نیست بلکه میتواند مفید باشد. با این حال، زمان شروع ورزش باید با نظر پزشک تعیین شود، زیرا قلب در هفتههای اول پس از بیماری هنوز در حال بازیابی است. در فاز اولیه، معمولاً توصیه میشود که بیمار از فعالیتهای شدید خودداری کند و فقط پیادهروی سبک یا حرکات ملایم انجام دهد. این مرحله به قلب اجازه میدهد بدون فشار اضافی بهبود یابد.
پس از طبیعی شدن اکو و تأیید پزشک، بیمار میتواند بهتدریج فعالیتهای متوسط مانند پیادهروی تند، دوچرخهسواری سبک یا شنا را شروع کند. این فعالیتها به بهبود ظرفیت قلب و کاهش استرس کمک میکنند. ورزشهای بسیار سنگین، رقابتی یا ناگهانی باید با احتیاط بیشتری انجام شوند، زیرا افزایش ناگهانی آدرنالین ممکن است برای برخی بیماران مناسب نباشد. در نهایت، ورزش منظم و کنترلشده یکی از بهترین راهها برای کاهش استرس و جلوگیری از عود احتمالی است، اما باید با برنامهریزی و نظارت انجام شود.
آیا مدیریت استرس و رواندرمانی میتواند از عود جلوگیری کند؟
مدیریت استرس یکی از مهمترین بخشهای پیشگیری از عود تاکوتسوبو است. از آنجا که این بیماری اغلب پس از یک رویداد احساسی شدید رخ میدهد، کنترل واکنشهای روانی و کاهش حساسیت به استرس نقش کلیدی دارد. رواندرمانی، بهویژه درمان شناختی–رفتاری (CBT)، میتواند به بیمار کمک کند تا الگوهای فکری و واکنشهای احساسی خود را بهتر مدیریت کند. این روش در کاهش اضطراب، کنترل حملات پانیک و افزایش تابآوری مؤثر است.
تمرینهای آرامسازی مانند تنفس عمیق، مدیتیشن، یوگا و ذهنآگاهی نیز میتوانند سیستم عصبی را آرام کنند و احتمال واکنشهای شدید به استرس را کاهش دهند. این تمرینها در بیماران تاکوتسوبو بسیار مفید گزارش شدهاند.
در برخی بیماران، داروهای ضداضطراب یا ضدافسردگی نیز ممکن است نقش حمایتی داشته باشند، بهویژه اگر اختلالات روانی زمینهای وجود داشته باشد. این داروها باید تحت نظر متخصص روانپزشکی مصرف شوند. در مجموع، مدیریت استرس و سلامت روان یکی از مؤثرترین راههای کاهش خطر عود است و باید بخشی از برنامهٔ درمانی بلندمدت بیمار باشد.
آیا این بیماری با افسردگی یا PTSD ارتباط دارد؟
بله، ارتباط میان تاکوتسوبو و اختلالات روانی مانند افسردگی و PTSD در مطالعات متعدد تأیید شده است. این اختلالات میتوانند سیستم عصبی خودکار را حساستر کنند و واکنش بدن به استرس را تشدید نمایند. افرادی که PTSD دارند معمولاً در برابر محرکهای احساسی واکنش شدیدتری نشان میدهند و این واکنش میتواند باعث افزایش ناگهانی آدرنالین شود. این افزایش شدید یکی از مکانیسمهای اصلی بروز تاکوتسوبو است.
افسردگی نیز با تغییرات هورمونی، افزایش التهاب و اختلال در محور مغز–قلب همراه است. این عوامل میتوانند قلب را نسبت به استرس آسیبپذیرتر کنند. در برخی بیماران، تاکوتسوبو اولین نشانهٔ یک اختلال روانی پنهان است که تا آن زمان تشخیص داده نشده بود. این موضوع اهمیت ارزیابی روانی پس از بهبودی را نشان میدهد. بنابراین، وجود افسردگی یا PTSD میتواند ریسک بروز تاکوتسوبو را افزایش دهد و درمان این اختلالات بخشی مهم از پیشگیری محسوب میشود.
اگر دوباره دچار شوک احساسی شوم، آیا احتمال دارد قلبم دوباره از کار بیفتد؟
احتمال عود وجود دارد، اما نسبتاً پایین است. همانطور که مطالعات نشان دادهاند، حدود ۱۰ تا ۱۵ درصد بیماران ممکن است دوباره دچار تاکوتسوبو شوند. این یعنی بیشتر افراد حتی با وجود تجربهٔ شوکهای احساسی بعدی، دوباره بیمار نمیشوند. با این حال، اگر فرد در گذشته بهدلیل یک شوک احساسی شدید دچار تاکوتسوبو شده باشد، بهتر است در مواجهه با رویدادهای مشابه مراقبت بیشتری داشته باشد.
مدیریت استرس و حمایت روانی در این شرایط اهمیت زیادی دارد. در برخی بیماران، واکنش بدن به استرس پس از تجربهٔ اول حساستر میشود، اما در بسیاری دیگر، بدن بهخوبی سازگار میشود و خطر کاهش مییابد. این تفاوت به عوامل فردی، هورمونی و روانی بستگی دارد. اگر فرد دچار اختلالات اضطرابی یا افسردگی باشد، احتمال واکنش شدید به استرس بیشتر است و درمان این اختلالات میتواند خطر عود را کاهش دهد. در نهایت، هیچکس نمیتواند بهطور قطعی پیشبینی کند که آیا یک شوک احساسی دوباره باعث تاکوتسوبو میشود یا نه، اما با مراقبت مناسب، احتمال آن بسیار کمتر میشود.
آیا MRI یا اکو میتواند نشان دهد که قلب کاملاً خوب شده؟
اکوکاردیوگرافی معمولاً اولین و مهمترین ابزار برای بررسی روند بهبودی قلب پس از سندروم قلب شکسته است. این روش به پزشک اجازه میدهد تا حرکت دیوارههای قلب را در زمان واقعی مشاهده کند و ببیند آیا نواحی دچار «فلج موقت» دوباره شروع به انقباض کردهاند یا خیر. در بسیاری از بیماران، اکو طی چند هفته نشان میدهد که عملکرد بطن چپ بهطور قابلتوجهی بهتر شده است. MRI قلب ابزار دقیقتری است و میتواند تفاوت میان آسیب موقت و آسیب دائمی را مشخص کند.
برخلاف سکته قلبی که معمولاً با نکروز عضله همراه است، در تاکوتسوبو معمولاً نکروزی دیده نمیشود و MRI این موضوع را تأیید میکند. این ویژگی یکی از دلایل اصلی برگشتپذیری این بیماری است.
با این حال، MRI ممکن است تغییرات بسیار ظریفی مانند ادم حاد یا فیبروز خفیف را نشان دهد که در اکو قابل مشاهده نیست. این تغییرات معمولاً تأثیر بالینی زیادی ندارند، اما نشان میدهند که قلب یک دورهٔ استرس شدید را پشت سر گذاشته است. در برخی بیماران، حتی پس از طبیعی شدن اکو، MRI ممکن است اختلالات خفیف در strain یا بافت قلب را نشان دهد. این یافتهها معمولاً گذرا هستند و با گذشت زمان بهتر میشوند. در مجموع، اکو برای پیگیری روتین کافی است، اما MRI در موارد پیچیده یا برای ارزیابی دقیقتر بهبودی ساختاری استفاده میشود.
آیا بعد از بهبودی، ورزش کردن خطرناک است؟
پس از بهبودی کامل عملکرد قلب، ورزش نهتنها خطرناک نیست بلکه میتواند مفید باشد. با این حال، زمان شروع ورزش باید با نظر پزشک تعیین شود، زیرا قلب در هفتههای اول پس از بیماری هنوز در حال بازیابی است. در فاز اولیه، معمولاً توصیه میشود که بیمار از فعالیتهای شدید خودداری کند و فقط پیادهروی سبک یا حرکات ملایم انجام دهد. این مرحله به قلب اجازه میدهد بدون فشار اضافی بهبود یابد.
پس از طبیعی شدن اکو و تأیید پزشک، بیمار میتواند بهتدریج فعالیتهای متوسط مانند پیادهروی تند، دوچرخهسواری سبک یا شنا را شروع کند. این فعالیتها به بهبود ظرفیت قلب و کاهش استرس کمک میکنند. ورزشهای بسیار سنگین، رقابتی یا ناگهانی باید با احتیاط بیشتری انجام شوند، زیرا افزایش ناگهانی آدرنالین ممکن است برای برخی بیماران مناسب نباشد. در نهایت، ورزش منظم و کنترلشده یکی از بهترین راهها برای کاهش استرس و جلوگیری از عود احتمالی است، اما باید با برنامهریزی و نظارت انجام شود.
آیا مدیریت استرس و رواندرمانی میتواند از عود جلوگیری کند؟
مدیریت استرس یکی از مهمترین بخشهای پیشگیری از عود تاکوتسوبو است. از آنجا که این بیماری اغلب پس از یک رویداد احساسی شدید رخ میدهد، کنترل واکنشهای روانی و کاهش حساسیت به استرس نقش کلیدی دارد. رواندرمانی، بهویژه درمان شناختی–رفتاری (CBT)، میتواند به بیمار کمک کند تا الگوهای فکری و واکنشهای احساسی خود را بهتر مدیریت کند. این روش در کاهش اضطراب، کنترل حملات پانیک و افزایش تابآوری مؤثر است.
تمرینهای آرامسازی مانند تنفس عمیق، مدیتیشن، یوگا و ذهنآگاهی نیز میتوانند سیستم عصبی را آرام کنند و احتمال واکنشهای شدید به استرس را کاهش دهند. این تمرینها در بیماران تاکوتسوبو بسیار مفید گزارش شدهاند.در برخی بیماران، داروهای ضداضطراب یا ضدافسردگی نیز ممکن است نقش حمایتی داشته باشند، بهویژه اگر اختلالات روانی زمینهای وجود داشته باشد. این داروها باید تحت نظر متخصص روانپزشکی مصرف شوند. در مجموع، مدیریت استرس و سلامت روان یکی از مؤثرترین راههای کاهش خطر عود است و باید بخشی از برنامهٔ درمانی بلندمدت بیمار باشد.
آیا این بیماری با افسردگی یا PTSD ارتباط دارد؟
بله، ارتباط میان تاکوتسوبو و اختلالات روانی مانند افسردگی و PTSD در مطالعات متعدد تأیید شده است. این اختلالات میتوانند سیستم عصبی خودکار را حساستر کنند و واکنش بدن به استرس را تشدید نمایند. افرادی که PTSD دارند معمولاً در برابر محرکهای احساسی واکنش شدیدتری نشان میدهند و این واکنش میتواند باعث افزایش ناگهانی آدرنالین شود.
این افزایش شدید یکی از مکانیسمهای اصلی بروز تاکوتسوبو است. افسردگی نیز با تغییرات هورمونی، افزایش التهاب و اختلال در محور مغز–قلب همراه است. این عوامل میتوانند قلب را نسبت به استرس آسیبپذیرتر کنند. در برخی بیماران، تاکوتسوبو اولین نشانهٔ یک اختلال روانی پنهان است که تا آن زمان تشخیص داده نشده بود. این موضوع اهمیت ارزیابی روانی پس از بهبودی را نشان میدهد. بنابراین، وجود افسردگی یا PTSD میتواند ریسک بروز تاکوتسوبو را افزایش دهد و درمان این اختلالات بخشی مهم از پیشگیری محسوب میشود.
اگر دوباره دچار شوک احساسی شوم، آیا احتمال دارد قلبم دوباره از کار بیفتد؟
احتمال عود وجود دارد، اما نسبتاً پایین است. همانطور که مطالعات نشان دادهاند، حدود ۱۰ تا ۱۵ درصد بیماران ممکن است دوباره دچار تاکوتسوبو شوند. این یعنی بیشتر افراد حتی با وجود تجربهٔ شوکهای احساسی بعدی، دوباره بیمار نمیشوند. با این حال، اگر فرد در گذشته بهدلیل یک شوک احساسی شدید دچار تاکوتسوبو شده باشد، بهتر است در مواجهه با رویدادهای مشابه مراقبت بیشتری داشته باشد. مدیریت استرس و حمایت روانی در این شرایط اهمیت زیادی دارد.
در برخی بیماران، واکنش بدن به استرس پس از تجربهٔ اول حساستر میشود، اما در بسیاری دیگر، بدن بهخوبی سازگار میشود و خطر کاهش مییابد. این تفاوت به عوامل فردی، هورمونی و روانی بستگی دارد. اگر فرد دچار اختلالات اضطرابی یا افسردگی باشد، احتمال واکنش شدید به استرس بیشتر است و درمان این اختلالات میتواند خطر عود را کاهش دهد. در نهایت، هیچکس نمیتواند بهطور قطعی پیشبینی کند که آیا یک شوک احساسی دوباره باعث تاکوتسوبو میشود یا نه، اما با مراقبت مناسب، احتمال آن بسیار کمتر میشود.
آیا تاکوتسوبو میتواند بدون هیچ محرک مشخصی رخ دهد؟
در بسیاری از بیماران، یک رویداد احساسی یا فیزیکی شدید بهعنوان محرک اصلی شناسایی میشود، اما در درصدی از موارد هیچ عامل واضحی یافت نمیشود. این حالت نشان میدهد که بدن برخی افراد ممکن است نسبت به تغییرات ناگهانی در سیستم عصبی یا هورمونی حساستر باشد. در چنین شرایطی، حتی یک تغییر کوچک در وضعیت روانی یا جسمی میتواند واکنش قلب را تحریک کند. پژوهشها نشان دادهاند که برخی بیماران دارای زمینههای عصبی یا هورمونی هستند که واکنشهای استرسی را تشدید میکند، حتی اگر خود فرد متوجه آن نشود.
این زمینهها میتوانند شامل اختلالات اضطرابی پنهان، مشکلات خواب یا استرسهای مزمن باشند. در مواردی نیز تاکوتسوبو در زمان استراحت کامل یا حتی هنگام خواب رخ داده است، که نشان میدهد محرک همیشه یک رویداد بیرونی نیست. گاهی بدن در حالتهای خاصی از نوسان هورمونی یا عصبی قرار میگیرد که قلب را آسیبپذیرتر میکند. این موضوع اهمیت بررسی کامل وضعیت روانی و جسمی بیمار را پس از بروز بیماری نشان میدهد، زیرا محرکهای پنهان ممکن است در نگاه اول قابلتشخیص نباشند. در نهایت، نبود محرک مشخص به معنای «بیدلیل بودن» بیماری نیست؛ بلکه نشاندهندهٔ پیچیدگی ارتباط میان مغز، هورمونها و قلب است.
آیا ممکن است این بیماری با مشکلات تیروئید یا هورمونی ارتباط داشته باشد؟
برخی مطالعات نشان دادهاند که اختلالات هورمونی، بهویژه مشکلات تیروئید، میتوانند حساسیت قلب را نسبت به استرس افزایش دهند. تیروئید بیشفعال یا کمکار میتواند بر ضربان قلب، فشار خون و واکنش بدن به هورمونهای استرس تأثیر بگذارد. این تغییرات ممکن است زمینه را برای بروز تاکوتسوبو فراهم کنند. در زنان یائسه، کاهش استروژن یکی از عوامل مهمی است که قلب را نسبت به کاتکولآمینها حساستر میکند.
این حساسیت افزایشیافته میتواند توضیح دهد چرا تاکوتسوبو در این گروه سنی شایعتر است. برخی بیماران مبتلا به اختلالات غدد فوقکلیوی نیز واکنشهای شدیدتری به استرس نشان میدهند، زیرا این غدد مسئول تولید هورمونهایی مانند آدرنالین و کورتیزول هستند. اگرچه تاکوتسوبو یک بیماری هورمونی محسوب نمیشود، اما تعامل میان هورمونها و سیستم عصبی خودکار نقش مهمی در بروز آن دارد. این تعامل میتواند در برخی بیماران بهطور غیرمستقیم باعث افزایش خطر شود. به همین دلیل، در برخی موارد پزشکان توصیه میکنند که پس از بروز تاکوتسوبو، وضعیت هورمونی بیمار نیز بررسی شود تا عوامل پنهان احتمالی شناسایی شوند.
آیا مصرف کافئین یا محرکها میتواند خطر را افزایش دهد؟
کافئین و سایر محرکها مانند نوشابههای انرژیزا میتوانند ضربان قلب و سطح آدرنالین را افزایش دهند. در افراد سالم، این تغییرات معمولاً بیخطر است، اما در برخی افراد حساس ممکن است واکنشهای شدیدتری ایجاد کند. این واکنشها میتوانند در شرایط خاص زمینهساز اختلال عملکرد قلب شوند. در بیمارانی که سابقهٔ تاکوتسوبو دارند، مصرف زیاد محرکها ممکن است باعث افزایش اضطراب، تپش قلب یا احساس فشار در قفسه سینه شود.
این علائم لزوماً به معنای عود بیماری نیست، اما میتواند بدن را در وضعیت استرسی قرار دهد. برخی مطالعات نشان دادهاند که مصرف محرکها در کنار کمخوابی یا استرس شدید میتواند اثرات تجمعی داشته باشد و سیستم عصبی را بیشفعال کند. این حالت ممکن است در افراد آسیبپذیر خطرناکتر باشد. با این حال، تاکوتسوبو بهطور مستقیم به مصرف کافئین نسبت داده نمیشود و محرکها تنها در شرایط خاص میتوانند نقش تشدیدکننده داشته باشند. در نهایت، مصرف متعادل کافئین برای بیشتر افراد بیخطر است، اما کسانی که سابقهٔ تاکوتسوبو دارند بهتر است دربارهٔ میزان مصرف با پزشک خود مشورت کنند.
آیا این بیماری میتواند باعث آریتمیهای خطرناک شود؟
در فاز حاد تاکوتسوبو، قلب ممکن است دچار بینظمیهای ضربان شود، زیرا عضله قلب در این دوره عملکرد طبیعی خود را از دست میدهد. این آریتمیها میتوانند شامل ضربانهای تند، نامنظم یا حتی آریتمیهای جدیتر باشند. برخی بیماران ممکن است در ساعات اولیه دچار آریتمیهای تهدیدکنندهٔ حیات شوند، بهویژه اگر عملکرد بطن چپ بهشدت کاهش یافته باشد. این موضوع یکی از دلایلی است که بیماران باید در فاز حاد تحت مراقبت بیمارستانی قرار گیرند.
با بهبود عملکرد قلب، بیشتر آریتمیها نیز از بین میروند و بیمار به وضعیت طبیعی بازمیگردد. این روند معمولاً طی چند روز تا چند هفته رخ میدهد. در برخی بیماران، آریتمیهای خفیف مانند تپش قلب یا ضربانهای زودرس ممکن است برای مدتی باقی بماند، اما این موارد معمولاً خطرناک نیستند و با گذشت زمان کاهش مییابند. در مجموع، آریتمیها بخشی از فاز حاد بیماری هستند و با درمان مناسب قابلکنترلاند، اما اهمیت نظارت دقیق در روزهای اول را نباید نادیده گرفت.
آیا ممکن است فرد بدون هیچ سابقهٔ بیماری قلبی دچار تاکوتسوبو شود؟
بله، یکی از ویژگیهای مهم تاکوتسوبو این است که میتواند در افرادی رخ دهد که هیچ سابقهٔ بیماری قلبی ندارند. بسیاری از بیماران پیش از این رویداد کاملاً سالم بودهاند و حتی عوامل خطر کلاسیک مانند فشار خون بالا یا دیابت نداشتهاند.
این موضوع نشان میدهد که تاکوتسوبو بیشتر یک واکنش شدید به استرس است تا نتیجهٔ بیماریهای مزمن قلبی. قلب سالم نیز در شرایط خاص میتواند دچار اختلال عملکرد موقت شود. در برخی بیماران، حساسیت سیستم عصبی یا هورمونی نسبت به استرس بیشتر از حد معمول است و این حساسیت میتواند بدون وجود بیماری زمینهای باعث بروز سندروم شود. با این حال، پس از بروز تاکوتسوبو، پزشکان معمولاً بررسیهای کامل انجام میدهند تا مطمئن شوند که هیچ بیماری پنهان قلبی وجود ندارد. این بررسیها شامل اکو، آنژیوگرافی و گاهی MRI است. در نهایت، نبود سابقهٔ بیماری قلبی به معنای مصونیت از تاکوتسوبو نیست و این سندروم میتواند حتی در افراد کاملاً سالم نیز رخ دهد.